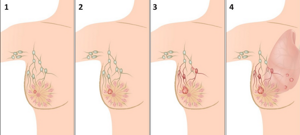
Прогерия (греч. progē rō s преждевременно состарившийся) — патологическое состояние, характеризующееся комплексом изменений кожи, внутренних органов, обусловленных преждевременным старением организма. Основными формами является детская прогерия (синдром Гетчинсона — Гилфорда) и прогерия взрослых (синдром Вернера).
Медицинская библиотека
- Акушерство и гинекология
- Анатомия и физиология
- Анестезиология и реаниматология
- Болезни органов дыхания
- Болезни пищеварительной системы
- Болезни сердечно-сосудистой системы
- Гематология
- Дерматология и венерология
- Инфекционные болезни
- Информация
- Контрацепция
- Красота, здоровье, долголетие
- Неврология и невропатология
- Онкология
- Оториноларингология
- Офтальмология
- Педиатрия
- Психология и психиатрия
- Сексология и сексопатология
- Стоматология
- Судебная медицина
- Терапия
- Урология и нефрология
- Фармакология
- Хирургия
- Эндокринология
- Энциклопедия
- Болезни
- Питания расстройства и обмена болезни
- Обмена веществ болезни
- Обмена веществ врожденные нарушения
- Прогерия
Синдром Гарднера: симптомы, профилактика
Синдром Гарднера является аутосомно-доминантным синдромом аденоматозного полипоза толстой кишки, который связан с остеомами и поражениями кожи. Остеомы часто предшествуют любым другим симптомам, в том числе обусловленным полипозом толстой кишки, и, таким образом, могут служить маркером последних.
Синдром Гарднера классифицируется как «абсолютно предраковое» заболевание с риском развития рака от 70 до 90 %.
Ранняя оценка синдрома Гарднера
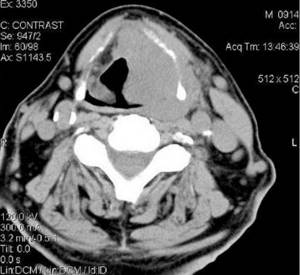
Ассоциация полипов толстой кишки с раком толстой кишки почти у 100% пациентов с синдромом Гарднера делает важным скрининг пациентов с остеомами на предмет синдрома и, таким образом, потенциально спасает их жизни. Рассмотрение этого диагноза означает, что слизистую оболочку желудка, щитовидную железу, эпителий сетчатки, череп и зубы, а также кожу необходимо оценивать на предмет эпидермоидных кист, десмоидальных опухолей, врожденной гипертрофии пигментного эпителия сетчатки и т. д. Классическим местом образования остеомы является нижняя челюсть, особенно под углом челюсти, но эти опухоли могут также образовываться на черепе, околоносовых пазухах и длинных костях. КТ может помочь показать их местоположение и размер. Чаще всего обнаруживается, что полипы покрывают всю поверхность толстой кишки, но иногда могут возникать в слизистой оболочке желудка и тонкой кишки. Обычно они впервые появляются после полового созревания, но первые симптомы проявляются чаще всего к 40 годам.
Обнаружение других опухолей
Скрининг папиллярного рака щитовидной железы, аденом и аденокарцином надпочечников, гепатоцеллюлярного рака, остеосаркомы и хондросаркомы, а также других опухолей щитовидной железы и печени также является важной частью первоначальной оценки.
Профилактика рака толстой кишки
Рекомендована восстановительная проктоколэктомия с анальным анастомозом подвздошной кишки наряду с мукозэктомией, потому что вся слизистая оболочка толстой кишки резецируется для предотвращения образования полипов, сохраняя при этом функцию кишечника и обеспечивая сексуальное удовлетворение. Избегая необходимости в колостоме, пациент может избежать многих психологических и физических расстройств. Временно вводится илеостомия для правильного заживления ректально-ободочной кишки.
Когда полипы желудка обнаруживаются в связи с синдромом Гарднера, частота и скорость канцерогенеза в таких случаях ниже, чем при колоректальном полипозе. Таким образом, более консервативный подход, такой как малый полипэктомия, может дать хорошие результаты.
Фармакотерапия и профилактика
Такие лекарства, как нестероидные противовоспалительные препараты (НПВП) могут помочь в предотвращении прогрессирования колоректальных полипов в карциному при семейном аденоматозном полипозе, одним из которых является синдром Гарднера. Было показано, что они уменьшают размер и количество полипов в течение всего периода введения, но это не является неизменным, поскольку у некоторых пациентов одновременно появляются новые опухоли или злокачественная трансформация существующих полипов.
Более новые препараты в этой категории включают ингибиторы ЦОГ-2 из-за обнаружения, что рецепторы ЦОГ-2 присутствуют в слизистой оболочке толстой кишки, подвергающейся раковым изменениям, но не в нормальной слизистой оболочке толстой кишки. Результаты клинических испытаний показали, что размер полипов уменьшился, но влияние на уровень злокачественности не было определено.
Наблюдение
Все пациенты с синдромом Гарднера должны регулярно проходить мониторинг тонкой и толстой кишки, печени и щитовидной железы. Также ежегодно должно проводиться обследование щитовидной железы и УЗИ.
Встройте «» в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в или в
Добавьте «» в свои источники в или
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.
Синдром Вернера: описание и симптомы
Процесс старения, по сути, неизбежен для всех, но это происходит постепенно и медленно, поэтому у человека есть время привыкнуть к изменениям, которые происходят с его телом. На сегодняшний день сложной загадкой для современной науки стала болезнь, которая значительно ускоряет все процессы старения в организме, – синдром Вернера Моррисона.
Заболевание встречается крайне редко, поэтому ученые пока не в силах найти эффективный метод лечения. Это своего рода аномалия в современном обществе.
Впервые факт заболевания этим недугом был зафиксирован в 1904 году немецким ученым.
До сих пор величайшие умы человечества пытаются изучить непонятный процесс, который провоцирует преждевременное старение человеческого организма, и ищут методы эффективной борьбы с заболеванием.
Откуда возникла эта болезнь?
Как правило, синдром передается по наследству. Больные получают от родителей по одному аномальному гену, который располагается в восьмой хромосоме. Из-за генетических сбоев возникает мутация, впоследствии ребенок унаследует эти гены. Изменения отражаются на работе всего организма, в том числе и на внешности.
На сегодняшний день удалось выяснить только то, что синдром Вернера – это аутосомно-рецессивная болезнь. Но опровергнуть или подтвердить этот диагноз путем генетической экспертизы невозможно.
Как показывает довольно редкая практика, первые симптомы этого недуга могут проявляться после десятилетнего возраста. В первую очередь вызывает беспокойство сильное отставание в росте. Но чаще всего явные признаки можно заметить только в 20 лет.
Специалисты выделяют ряд основных симптомов:
- В достаточно короткие сроки человек седеет и вскоре лишается всех волос на голове.
- Кожа начинает стремительно стареть, на ней появляются гиперпигментация, морщины, она становится бледной и сухой.
Вместе с этими необратимыми процессами у человека появляется огромное количество других патологий:
- Атеросклероз.
- Катаракта.
- Нарушения работы сердца.
- Остеопороз.
- Доброкачественные и злокачественные новообразования.
Синдром Вернера поражает эндокринную систему, поэтому у человека могут отсутствовать вторичные половые признаки: не происходят менструации, присутствует излишне высокий тембр голоса, нарушения работы щитовидной железы, развивается диабет (устойчивый к инсулину). Все это знакомо людям, которые имеют такой страшный синдром.
Внешний вид
Больного этим недугом можно узнать издалека, потому что у таких людей сильно отличаются черты лица от привычных.
Как правило, они приобретают заостренность, нос подобен клюву птицы, а подбородок сильно выступает, маленький рот, овал лица приобретает лунообразную форму. Также полностью атрофируются жировые ткани и мышцы.
Поэтому руки и ноги аномально худые – все это влияет на нормальную подвижность. Движения человека затруднены, он быстро устает и не выдерживает больших физических нагрузок.
Кто находится в зоне риска?
Зачастую это заболевание встречается у мужской половины населения. Проявляется синдром Вернера (симптомы) после переходного возраста.
Болезнь развивается на молекулярном уровне, мутирует ген, который отвечает за кодировку ДНК.
Ученые еще не выяснили, какая связь этого синдрома с другими похожими заболеваниями, вызывающими быстрое старение. К тому же они сомневаются, что она вообще есть.
Хотя это заболевание – редкость, такие люди есть, и современному обществу стоит относиться к ним лояльнее, потому что никто не застрахован от этого. Людям, которые столкнулись с этим заболеванием, приходится очень тяжело.
Помимо пугающего внешнего вида, существует множество сопутствующих недугов, которые не дают возможности нормально существовать.
Начальная стадия сопровождается наружными изменениями, а все последующие провоцируют болезни органов.
Синдром Вернера развивается настолько стремительно, что больного в 40-летнем возрасте с высокой вероятностью может поразить рак, потому как злокачественные образования – не редкость при этом заболевании.
Поможет ли пластика?
Конечно, можно обратиться за помощью к хорошим пластическим хирургам и улучшить внешний вид. Но человек стареет невероятно быстро, поэтому такого рода помощь будет кратковременной.
Можно только надеяться на то, что в скором будущем разработки ученых будут успешными и найдется лекарство, дающее нужный эффект. В последнее время много надежд возлагается на область медицины, которая активно занимается лечениями самых безнадежных недугов при помощи стволовых клеток.
Остается только верить в то, что скоро при помощи такого метода можно будет излечить синдром Вернера Джонсона.
Осложнения и последствия COVID-19
Среди наиболее серьезных осложнений COVID-19 выделяют:
- Острая почечная недостаточность (ОПН) - 14-53% случаев;
- Острый респираторный дистресс-синдром (ОРДС) - примерно в 15-33% случаев;
- Острая сердечная недостаточность - от 7 до 20% случаев;
- Аритмии - около 10-12% случаев;
- Вторичная инфекция (присоединение других вирусных, бактериальных или грибковых инфекций) - около 10% случаев;
- Дыхательная недостаточность в острой форме - около 8% случаев;
- Сепсис, инфекционно-токсический шок (ИТШ) - до 8% случаев;
- Миокардит (воспаление сердечной мышцы);
- Диссеминированное внутрисосудистое свёртывание - обнаруживалось у 71 % погибших;
- Летальный исход.
Факторы риска для развития осложнений:
- Иммуносупрессия — ВИЧ-инфекция, ОРЗ и др.;
- Заболевания сердечно-сосудистой системы - артериальная гипертензия (гипертония), аритмии, сердечная недостаточность, коронарная недостаточность;
- Заболевания органов дыхания - бронхиальная астма, синдром респираторного расстройства у взрослых (ОРДС), хроническая обструктивная болезнь легких (ХОБЛ);
- Эндокринные расстройства - сахарный диабет, ожирение;
- Забоелавния почек - нефриты, почечная недостаточность.
Как распознать коронавирус: первые симптомы заболевания COVID-19
Больных людей с каждым днем становится все больше и исследования тоже не стоят на месте. Ученым и медикам удалось выделить характерные симптомы для коронавирусной инфекции (в разных источниках они немного отличаются). Перечислим основные.
Повышенная температура
Коронавирусной инфекции свойственны повышенная температура и лихорадка. Температура тела повышается больше, чем у 90% больных.
Кашель
Кашель (чаще сухой, иногда с выделением мокрот) возникает более чем в 80% случаев.
Одышка
Одышка присутствует у 55% больных. Это один из необычных симптомов, который заставляет заподозрить коронавирус.
Слабость
Среди первых симптомов также выделяется боль в мышцах и общая слабость (около 44%). Повышенная утомляемость служит сигналом прислушаться к своему здоровью. В случае легкого недомогания — лучше остаться дома и пронаблюдать за состоянием здоровья.
Сдавленность или боль в грудной клетке
Многие пациенты (больше 20%) жалуются на боль или сдавленность в груди.
Боль в горле
Болезненные ощущения в горле тоже встречается достаточно часто, в 14% случаев.
Ниже рассмотрим симптомы, которые у больных коронавирусом встречаются реже или имеют слабо выраженный характер.
Головная боль
Голова болит лишь у 8% пациентов.
Кровохарканье
Такой серьезный симптом проявляется всего у 5% больных.
Диарея, рвота, тошнота
Расстройство желудка и другие проблемы с ЖКТ наблюдаются у 3% зараженных.
Учащенный пульс, скачки давления и насморк не являются основными симптомами коронавирусной инфекции и встречаются у инфицированных людей редко (источник).
Какой врач лечит COVID-19
Лечение коронавирусной инфекции осуществляется врачом-инфекционистом. Перед лечением специалист проводит тщательную диагностику:
- проводит тест методом полимеразной цепной реакции (ПЦР) с обратной транскрипцией (на сегодняшний это самый точный метод выявления вируса);
- определяет стадию заболевания;
- исследует тяжесть поражения внутренних органов;
- убеждается, что нет аллергических реакций на тот или иной препарат.
Затем назначается лечение, которое проводится в соответствии с реакцией организма на инфекцию и его индивидуальными особенностями.
Типы старения
У разных людей процессы дряхления кожи начинаются по-разному и в разные сроки, что позволяет разделить их на 5 типов:
- «Усталость лица» встречается у обладательниц комбинированного типа кожи, характеризуется потерей кожей эластичности, проявлением одутловатости отечности, образованием ярко выраженной носогубной складки, опусканием уголков рта.
- «Бульдожьи щечки» – деформационный тип старения, характерный склонным к полноте обладательницам жирной кожи. Характеризуется изменением контуров лица и шеи, появлением брыл, отечности, сильно развитых носогубных складок.
- «Мелкоморщинистое лицо» – данный тип характеризуется наличием сухой кожи и образование сетки мелких горизонтальных и вертикальных морщин в уголках глаз, на лбу, щеках, вокруг контура губ. Возникает в результате обезвоживания кожи, а также у обладательниц сухой кожи, проявляется рано.
- «Смешанный тип» – соединивший в себе признаки деформационного, морщинистого и теряющего упругость кожи типов старения.
- «Мускульный тип» – тип старения, характерный для жителей Азии, его характерными признаками является морщинистость в районе глаз.
Полосовидная атрофия кожи
Атрофия кожи Vergetures lineaires — название линейных рубцов им дано по их сходству с полосами, которые остаются на коже после удара ремнем или лозой. Известны они также под названием атрофических полос, рубцов беременности, линейных атрофий, полос растяжения и т. д.
Эти кожные атрофии имеют удлиненную форму, могут быть возвышающимися, плоскими или втянутыми, но всегда мягки и легко вдавливаются; они производят впечатление, как будто получились вследствие раздирания или чрезмерного натяжения кожи; они не изглаживаются, но с течением времени делаются малозаметными.
Медики различают физиологическую (или естественную) деструкцию кожи, возникающую в результате постепенного старения организма, и патологическую, при которой поражается не весь кожный покров, а отдельные его участки.
Возрастная или физиологическая атрофия кожи после пятидесяти лет связана с изменениями в гормональной сфере, системе кровоснабжения тканей, химическом составе крови, а также с нарушениями нейрогуморальной регуляции физиологических функций организма.
Данный процесс развивается медленно и постепенно, в течение многих лет. Патологическому разрушению кожного покрова присущи несколько признаков деления:
- по характеру формирования (первичное и вторичное); по распространенности (диффузное и ограниченное); по времени появления (врожденное и приобретенное).
- Для ограниченной формы болезни характерно наличие локальных очагов, соседствующих с неизмененной здоровой кожей.
- Вторичное разрушение дермы возникает на участках тела, ранее пораженных другими заболеваниями (туберкулезом, сифилисом, красной волчанкой и другими воспалительными процессами или кожными нарушениями — спутниками сахарного диабета).
Локальная атрофия кожи после гормональных мазей чаще всего возникает у детей, молодых женщин или подростков при бесконтрольном применении препаратов, особенно содержащих фтор («Синалар» или «Фторокорт»), а также усиленного действия мазей, предписываемых к применению под окклюзионную (герметичную) повязку.
Самой распространенной формой повреждения структуры кожного покрова является гормональная атрофия кожи, возникающая при беременности или при ожирении, связанном с нарушением обмена веществ.
Во время растяжения или разрыва эластичных волокон на различных участках тела появляются стрии. Другими триггерами данного кожного недуга считаются:
- эндокринные расстройства (включая болезнь Иценко-Кушинга);
- сбои в работе ЦНС;
- нарушения пищевого поведения (в том числе истощение);
- ревматические болезни;
- инфекционные поражения (туберкулез или лепра);
- воздействие радиации и ожоги;
- травматические повреждения;
- дерматологические заболевания (красный плоский лишай, пойкилодермия),
а также применение препаратов, содержащих глюкокортикостероиды (в том числе в виде мазей).