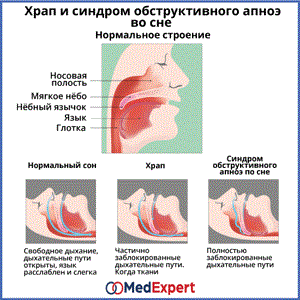
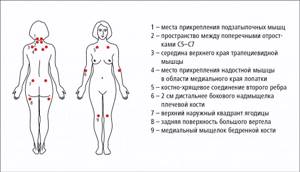
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q80-Q89 Другие врожденные аномалии пороки развития / Q82 Другие врожденные аномалии пороки развития кожи
копчиковая киста, операция!
Заболевание это, в основном у молодежи чаще встречается до тридцати лет, и характеризуется отверстием в четырех-шести сантиметрах от ануса по линии ягодичной. Подробное описание заболевания и подробно о кисте копчика операция, читайте на сайте Центра лазерной хирургии, кликнув на ссылочку. Эта информация полезна всем! Это может быть и еле заметное отверстие хода, но может быть и довольно широким, представляя из себя воронку, из-за этих особенностей, многие живут и не знают об этом дефекте.
То, что это именно дефект, я не оговорилась – к тому же дефект врожденный. Из-за каких то генетических отклонений происходит еще внутриутробное нарушение развития тканей, называемых эластичными, в области копчиково-крестцовой, поэтому исход один — копчиковая киста, операция. Медики называют дефект эпителиальным копчиковым ходом – ЭКХ, в народе же прижилось название – копчиковая киста. Как я уже писала, до поры определенной, киста о себе ничем не дает знать – беспокойства никакого, может быть влияет гормональная перестройка организма, но лет в шестнадцать болезнь может внезапно проявится острыми симптомами и быстро развиваться.
В скрытом периоде, или латентном, как еще говорят, киста может проявить себя незначительными гнойными выделениями из отверстия над анусом, естественно, раздражением и зудом сопровождается — копчиковая киста, операция . И только лишь когда воспаление достигнет своего пика, тогда и происходит обращение к врачу. Диагностируют кисту легко, характерная локализация не позволит ошибиться, кроме того, характерная дергающая боль в области копчика, выделения гнойные и углубление в районе копчика.
При появлении похожих, или описанных симптомов, желательно к врачу обратиться немедленно – ведь чем раньше примет врач меры, тем благоприятней исход заболевания! Кто уповает на лечение народными средствами, тех огорчу – только оперативное лечение показано при кисте копчика — копчиковая киста, операция! Дальше…
Iнтересно Zнать
киста копчика симптомы
, копчиковая киста лечение
, полезные советы +для здоровья
Польза мангоО кактусах, герани и прочих…Очищающая едаВредные привычки, витамин D и остеопорозТравы и цветы для лечения аденоидовО других растительных маслахul
Виды и симптомы дорзальных грыж
Подвергаться деформации может любой из 23 дисков. Поэтому диагностируют задние межпозвонковые грыжи шейного, грудного, пояснично-крестцового отделов. Наиболее часто они обнаруживаются именно в последнем, так как на этот отдел позвоночника приходится наибольшая нагрузка при выполнении физической работы или сидении.
В таких ситуациях больным досаждают следующие симптомы:
- боли в области поясницы, отдающие в ягодицы, промежность, ноги и склонные усиливаться при резком движении, кашле, чихании, смехе, а также утихать во время отдыха в лежачем положении;
- снижение чувствительности мышц ног;
- уменьшение силы мышц ног, ограничение подвижности, а затем и постепенное уменьшение их объема;
- нарушение опорной функции стопы.
В тяжелых случаях возможно развитие паралича ног, снижение контроля или полная его утрата над процессами мочеиспускания и дефекации, а также ухудшение либидо и потенции у мужчин вплоть до эректильной дисфункции.
При образовании дорзальной грыжи в шейном отделе позвоночника возможно возникновение:
- упорных головных болей;
- болей в шее, плечах, руках;
- уменьшения чувствительности, появления ощущения онемения, бегания мурашек по рукам, кистям;
- приступов головокружения;
- шума в ушах;
- мышечной слабости рук, ограничения подвижности.
В дисках грудного отдела позвоночника дорзальные грыжи практически никогда не образовываются, поскольку он почти неподвижен. Тем не менее в ряде ситуаций такое возможно, но представляет собой наиболее сложный с точки зрения правильной своевременной диагностики случай. Так как задние грыжи дисков грудного отдела позвоночника провоцируют появление болей под лопатками, в груди в области сердца, их иррадиацию в руки, одышку, в подавляющем большинстве случаев возникают подозрения на наличие кардиологической или пульмонологической патологии. В результате пациенту назначается лечение, не соответствующее причине возникновения болей. Оно оказывается безрезультатным, перечень лекарств корректируют, но и это не дает положительных изменений.
Сложности с диагностикой дорзальных грыж грудного отдела связаны именно с их редкостью. Поэтому распознать неврологическую природу болей и нарушений самочувствия в таких ситуациях может только высококвалифицированный специалист. Но, к сожалению, это нередко происходит значительно позже, чем хотелось бы, когда пациент уже успел пройти несколько курсов не нужного ему лечения, а грыжа – достигнуть крупных размеров.
Таким образом, характер симптомов напрямую связан с тем, в каком отделе позвоночника образовалась задняя грыжа. При этом ее размер не всегда имеет существенное значение, так как даже небольшие выпячивания, но сформировавшиеся в непосредственной близости от прохождения спинномозговых корешков могут провоцировать тяжелейшие неврологические нарушения. Поэтому то, как будет проявляться дорзальная грыжа, зависит еще и от ее вида. Различают следующие виды дорзальных грыж:
- медианные – расположены посредине позвоночного канала;
- парамедианные – несколько смещены от центра позвоночного канала в ту или иную сторону;
- фораминальные – локализованы в области узких естественных отверстий позвоночника, образованных его отростками, т. е. там, где непосредственно проходят спинномозговые корешки;
- диффузные – диск относительно равномерно выпячивается по всей площади фиброзного кольца.
Если вовремя не начать консервативное лечение заболевания, со временем выпавшая часть диска может отделиться. В таком случае говорят о наличии секвестрированной грыжи. Она представляет наибольшую опасность, поскольку оторвавшийся секвестр может перемещаться по позвоночному каналу, сдавливать нервные корешки и спинной мозг на любом его участке или приводить к необратимым изменениям в них. Поэтому обнаружение секвестрированной грыжи является прямым показанием к хирургическому вмешательству.
Диагностика
Диагностика дорсалгии выполняется врачом общей практики, ревматологом и/или ортопедом. Анализ характеристик расстройства и любых связанных с ним симптомов необходим для интерпретации этого проявления, для понимания его происхождения и его серьезности, а также для установления правильного терапевтического протокола.
Чтобы исследовать происхождение боли в спине, прежде всего, доктор задает ряд вопросов, связанных с симптоматикой и личной историей болезни, поэтому он просит пациента четко описать расстройство и взаимосвязь с другими сопутствующими проявлениями. Как только сбор анамнестических данных завершен, проводится тщательный объективный осмотр спинной области, чтобы установить:
- время начала и точное местоположение;
- активность и условия улучшения и обострения (например, дорсалгия возникает постепенно или внезапно; она всегда одинакова или улучшается и ухудшается ночью или при использовании конкретных лекарств);
- характеристика болей в спине (постоянная, прерывистая, острая и др.);
- сопровождающие признаки и симптомы, указывающие на определенные патологии.
Во время осмотра врач может попросить пациента выполнить определенные движения.
Результаты анамнеза и физикального обследования помогают решить, нужны ли дополнительные тесты для установления причин возникновения дорсалгии.
Полезные тесты для лучшего понимания причин болей в спине могут включать:
- Общий анализ крови;
- Ультразвуковое исследование;
- Магнитно-резонансную томографию;
- Рентгенограмму.
Методы диагностики
Как купируется тромбоз кавернозного синуса? Лечение консервативными методами преследует ряд задач:
- дезинтоксикацию;
- борьбу с образованием тромбов;
- устранение отечности головного мозга;
- купирование инфекционного процесса;
- терапию нейропротекторами.
Дезинтоксикация и антибиотикотерапия применяется при наличии тромбоза инфекционного происхождения. Дезинтоксикация дает возможность ликвидировать и вывести токсические вещества. С этой целью используются инфузии изотоническим раствором натрия хлорида, “Реополиглюкином”, “Гемодезом”.
После взятия крови на посев назначаются антибиотики. По результатам анализа назначаются препараты с широким спектром действия. Параллельно могут быть назначены антибиотики для купирования анаэробной инфекции (“Метронидазол”).
Для восстановления нормального кровобращения следует устранить тромб. С этой целью проводится терапия гепарином. Далее назначаются прямые антикоагулянты, которые принимаются на протяжении трех месяцев.
После курса пациентам рекомендован прием таких антиагрегантов, как “Аспирин”, “Дипиридамол”, “Клопидогрел”.
В особо тяжелых случаях при развитии отечности головного мозга патологический процесс устраняется посредством диуретиков.
Терапия нейропротекторами назначается в период восстановления. Она проводится при помощи средств, способствующих расширению сосудов, а также нейрометаболических средств.
Для лечения болезни применяют основные три метода:
- консервативное лечение;
- оперативное лечение;
- реабилитация.
Медикаментозное лечение заболевания
- коагулограмма;
- анализы крови — общий и бакпосев на выявление патогенной микрофлоры;
- исследование D-димер;
- церебральная ангиография;
- офтальмография;
- пункция спинного мозга;
- компьютерная томография с введением контрастного вещества.