Различные формы дефекта межжелудочковой перегородки (ДМЖП) обнаруживаются у детей в первые годы жизни.
Врожденный порок сердца: кто виноват?
Откуда берутся врожденные сердечные аномалии? Можно ли как-то спрогнозировать патологию? Критическим периодом в формировании сердца и крупных сосудов является период со 2-й по 7-ю недели внутриутробного развития. То есть, в то время, когда мама еще не знает или только-только узнала о том, что ждет малыша. Поэтому воздействие различных неблагоприятных факторов на развивающийся эмбрион в этом периоде вполне могут сыграть свою негативную роль. Какие же факторы наиболее важны в формировании пороков сердца?
- Значимую роль играет наследственность. Если у кого-то из ближайших родственников есть врожденные пороки сердца, то более высок риск возникновения их у малышей в этой семье.
- Возраст матери: у женщин старше 35 лет (мужчин старше 45 лет), а также у молодых родителей (младше 17 лет) дети с ВПС рождаются чаще.
- Перенесенная инфекция в ранние сроки беременности (краснуха, аденовирусная инфекция, герпетическая инфекция и другие).
- Курение, прием алкогольных напитков и наркотических веществ будущими родителями. Причем это касается не только самой беременности, но и времени до ее наступления. В частности, женские половые клетки не обновляются никогда. И то, что женщина курила и часто употребляла алкоголь несколько лет назад, тоже может повлиять на здоровье будущих детей.
- Прием некоторых лекарственных препаратов, воздействие различных токсических веществ (в том числе из пищи, из воды, из вдыхаемого воздуха), рентгеновского излучения и радиации. Определенную роль играют профессиональные вредности.
- Сопутствующие болезни матери (сахарный диабет, артериальная гипертензия и др.).
- В ряде случаев порок сердца является составной частью какого-то из генетических синдромов (например, синдром Дауна или синдром Эдвардса и др.).
Виды дефектов
Классификация дефектов межжелудочковой перегородки
Размеры дефекта межжелудочковой перегородки могут быть совсем разными, иметь благоприятный прогноз или же существенно снижать качество жизни пациентов. По локализации:
- Мышечный. Около 90 процентов всех пороков межжелудочковой перегородки (МЖП) располагаются в мышечной ее части.
- Мембранозный. Дефект межжелудочковой перегородки перимембранозный располагается вблизи аортального клапана (под клапаном).
- Нагребневый. Дефект расположен в области выхода крупных сосудов из левого и правого желудочков (ПЖ).
По размерам:
- Малые дефекты. ДМЖП размерами от 1 до 10 мм относят к малым дефектам, которые носят общее название болезнь Толочинова-Роже.
- Большие дефекты. Отверстие в межжелудочковой перегородке от 10 мм и выше относят к большим.
Диагностика дефекта межпредсердной перегородки
При объективном обследовании пациента с дефектом межпредсердной перегородки выявляется бледность кожных покровов, «сердечный горб», умеренное отставание в росте и весе. Перкуторно определяется увеличение границ сердца влево и вправо; при аускультации слева от грудины во II-III межреберьях выслушивается умеренно интенсивный систолический шум, который в отличие от дефекта межжелудочковой перегородки или стеноза легочной артерии, никогда не бывает грубым. Над легочной артерией выявляется расщепление II тона и акцентирование его легочного компонента. Аускультативные данные подтверждаются при проведении фонокардиографии.
При вторичных дефектах межпредсердной перегородки ЭКГ-изменения отражают перегрузку правых отделов сердца. Могут регистрироваться неполная блокада правой ножки пучка Гиса, АВ-блокады, синдром слабости синусового узла. Рентгенография органов грудной клетки позволяет увидеть усиление легочного рисунка, выбухание ствола легочной артерии, увеличение тени сердца вследствие гипертрофии правого предсердия и желудочка. При рентгеноскопии обнаруживается специфичный признак дефекта межпредсердной перегородки – усиленная пульсация корней легких.
ЭхоКГ-исследование с цветным допплеровским картированием выявляет лево-правый сброс крови, наличие дефекта межпредсердной перегородки, позволяет определить его величину и локализацию. При зондировании полостей сердца обнаруживается повышение давления и насыщения крови кислородом в правых отделах сердца и легочной артерии. В случае диагностических трудностей обследование дополняется атриографией, вентрикулографией, флебографией яремных вен, ангиопульмонографией, МРТ сердца.
Дефект межпредсердной перегородки следует дифференцировать от дефекта межжелудочковой перегородки, открытого артериального протока, митральной недостаточности, изолированного стеноза легочной артерии, триады Фалло, аномального впадения легочных вен в правое предсердие.
Дефект межжелудочковой перегородки: причины заболевания, основные симптомы, лечение и профилактика
Врожденная патология сердца, характеризующаяся образованием отверстия в стенке между левым и правым желудочками, вплоть до полного отсутствия перегородки.
Причины дефекта межжелудочковой перегородки
К возможным причинам следует отнести: генетический фактор, патогенное влияние экологической обстановки, ионизирующее излучение, воздействие алкоголя и токсических химических соединений.
Симптомы дефекта межжелудочковой перегородки
Как правило, малые пороки развития, протекают бессимптомно. В ряде случаев патология обнаруживается случайно в ходе выполнения прочих диагностических мероприятий. Дефекты среднего и большого размера, проявляются в виде повышенной усталости, слабости, склонности к инфекционным заболеваниям, появлению одышки, бледностью кожи, болями в груди.
Диагностика дефекта межжелудочковой перегородки
Выполняется сбор анамнеза болезни, анализ семейного анамнеза, анамнеза жизни и анализа жалоб пациента. Лечащий врач проводит общий осмотр больного.
Из диагностических мероприятий проводится: общий и биохимический анализ крови, электрокардиография, рентген грудной клетки, эхокардиография, магнитно-резонансная томография, ангиография, вентрикулография, также выполняется катетеризация полостей сердца.
Лечение дефекта межжелудочковой перегородки
В ходе лечения используются методы консервативной и оперативной терапии. Использование медикаментозного лечения, как правило, не дает радикальных улучшений состояния пациента. Чаще всего безоперационная терапия используется в случае небольших пороков развития, а также в ходе подготовки больного к выполнению оперативного лечения.
Основной метод лечения — хирургический. Оперативное лечение проводится экстренно в случае, существования особых показаний, плановая операция выполняется только после проведения специальной подготовки.
Существует также вероятность развития осложнений:пневмония, инсульт,стенокардия, сердечная недостаточность, эндокардит, легочная гипертензия, симптом Эйзенменгера.
Профилактика дефекта межжелудочковой перегородки
Специфических методов профилактики данного дефекта на сегодняшний день не существует.
Беременной женщине, в целях снижения рисков появления такой патологии у плода, следует: регулярно посещать врача-гинеколога, исключить воздействие алкоголя, табака и токсических веществ на организм, ограничить стрессы, соблюдать режим дня, полноценно питаться и отдыхать, не применять без назначения врача лекарственных средств.
Диагностика
Раннее выявление ДМЖП включает следующие этапы:
- сбор жалоб;
- изучение истории болезни пациента, включая внутриутробный период развития и патологию беременности;
- физикальное обследование;
- лабораторные анализы;
- инструментальные методы исследования.
При общем осмотре у пациентов с ДМЖП обращает на себя внимание:
- бледность кожных покровов;
- цианоз кожных покровов (особенно носогубного треугольника);
- деформация пальцев и ногтей по типу барабанных палочек и часовых стекол;
- сердечный горб (деформация грудной клетки);
- систолическое дрожание у нижней половины левого края грудины;
- усиленный верхушечный толчок при сокращениях сердца;
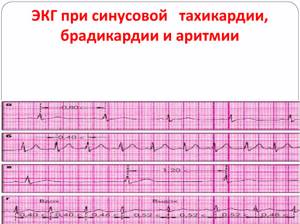
- аускультативно: патологические грубые шумы определенной локализации, признаки легочной гипертензии, дополнительные тоны, тахикардия или аритмии.
В результатах лабораторных исследований специфических признаков, характерных именно для ДМЖП, не обнаруживается. Часто выявляется эритроцитоз (большое число эритроцитов) в общем анализе крови за счет длительной дополнительных методов диагностики показано проведение:
- Обзорной рентгенограммы органов грудной клетки. На снимке при ДМЖП выявляют:
- расширение левых отделов сердца;
- усиление легочного рисунка;
- уменьшение дуги аорты;
- увеличение легочной артерии.
- ЭКГ, на которой видна перегрузка правых и левых отделов сердца.
- Суточное холтеровское исследование для обнаружения аритмий.
- Ультразвуковое исследование, позволяющее диагностировать дефект, его локализацию, величину и патологический ток крови, степень легочной гипертензии. Может проводиться трансторакально и чреспищеводно. По результатам УЗИ выставляют рестриктивный и нерестриктивный тип порока. В первом случае градиент давления между левым и правым желудочками больше 50 мм , а диаметр дефекта менее 80% от функционального кольца аортального клапана. При рестриктивном ДМЖП – обратные значения.
- Катетеризация сердца и ангиография, уточняющие смежные пороки, состояние сосудистого русла.
Диагноз выставляется при характерной аускультативной картине и визуализации дефекта на УЗИ.
Как диагностируется патология?
К методам диагностики ДМЖП относятся:
- Аускультация. Этот вид медицинского обследования выявляет шумы в сердце. Если они превышают норму, можно говорить о вероятности трабекулярного порока.
- УЗИ сердца. Чаще всего ультразвуковое исследование проводится при наличии сопутствующих патологий. Лабораторное исследование абсолютно безопасно. Оно дает объективную оценку таким важным показателям, как работа сердца, проводимость, общее состояние.
- Рентген грудной клетки. Рентгеновское облучение – метод обследования, к которому не стоит прибегать часто в виду его пагубного влияния на организм. Однако при необходимости проводят диагностику раз полгода или год, чтобы отслеживать степень развития порока.
- Пульсоксиметрия. Абсолютно безопасное исследование. Датчик устанавливается специалистом на палец пациента для выявления у последнего уровня насыщенности крови кислородом.
- Катетеризация сердца. Один из самых точных и вместе с тем дорогостоящих методов диагностики ДМЖП. Через бедренную кость специалист вводит катетер с контрастным веществом. Контраст затемняет на снимке одни участки и акцентирует внимание на других. С помощью катетеризации определяется состояние структур сердца, давление в его камерах и, как следствие, общая опасность патологии. Обследование проводится с помощью рентгеновских лучей только по назначению врача.
- Магнитно-резонансная томография. Самый дорогой метод диагностики. Применяется в редких случаях, когда все остальные не дали результатов. Выдает полную информацию о послойном строении сердечной мышцы.
Лечение
Дефект межжелудочковой перегородки не требует срочного хирургического лечения (за исключением, когда его осложнения имеют риск угрозы жизни пациента). Если у ребенка был выявлен ДМЖП, то врач может сначала предложить понаблюдать за его состоянием, так как зачастую, дефект межжелудочковой перегородки может зарасти сам. В некоторых случаях, когда ДМЖП не зарастает сам, но отверстии достаточно маленькое, оно может не мешать пациенту вести обычный образ жизни, и в таком случае может не требоваться хирургическая коррекция. Но чаще всего, ДМЖП требует хирургического лечения.
Время, когда следует проводить хирургическую коррекцию этого порока сердца, зависит от состояния здоровья ребенка и наличия других врожденных пороков сердца.
Лечение
Включает в себя три задачи. Купирование симптомов, устранение самого дефекта, а также предотвращение осложнений, потенциально смертельных. Все решают в один и тот же момент.
При небольшом дефекте МЖП, независимо от возраста пациента, если отсутствуют выраженные нарушения, аритмии, прочие симптомы, к тому же состояние не прогрессирует, выбирают выжидательную тактику.
Каждые несколько месяцев оценивают объективные показатели, при наличии негативного течения показана операция.
Проводят ее планово. До хирургического вмешательства важно подготовить пациента, стабилизировать его состояние медикаментозными методами.
Конкретные наименования препаратов зависят от возраста больного и уровня функциональных нарушений.
Как правило, показаны такие средства:
- Противогипертензивные. Ограничиваются бета-блокаторами для купирования повышенного артериального давления и устранения тахикардии.
- Кардиопротекторы. Восстанавливают обмен веществ в сердце.
- Медикаменты на основе калия и магния. Питают миокард, нормализуют сократительную способность.
Продолжительность подготовительного периода — около 2-3 месяцев, больше крайне редко.
Само оперативное вмешательство заключается в ушивании дефекта (с рассечением грудной клетки), или восстановлении анатомической целостности тканей с помощью окклюдера (без рассечения грудины).
Реабилитационный период продолжается примерно полгода. Значительных ограничений в дальнейшей жизни нет. Если патология устранена, все возвращается в норму.
Осложнения и прогнозы
С небольшими дефектами в сердце в 1-2 мм дети могут расти как обычно и не давать никаких симптомов, при более значительных дефектах могут наблюдаться признаки порока, без лечения переходящие в осложнения.
К основным из них относят синдром Эйзенменгера — необратимые последствия легочной гипертензии со склерозом сосудов и гибелью ребенка от сердечной и дыхательной недостаточности
К другим серьезным осложнениям относят:
- формирование сердечной недостаточности ,
- развитие воспаления внутренней оболочки сердца — эндокардит ,
- инсульты, за счет увеличения давления крови в малом круге кровообращения и формирования неравномерного тока крови с тромбообразованием,
- нарушения клапанного аппарата и формирование клапанных пороков сердца.
Сердце человека состоит из 4 камер, формирование которых, а затем объединение в одно целое, начинается практически сразу после зачатия. В неблагоприятных условиях процесс идет с нарушениями, в структуре главного органа появляются мелкие и более внушительные изъяны. Довольно распространен один из них – дефект межжелудочковой перегородки (ДМЖП). Предлагается детально ознакомиться с его происхождением, симптоматикой, диагностированием и способами коррекции.
Нарушение целостности перегородки между левым и правым желудочками — врожденная аномалия сердца, формируется она в первые 2-3 месяца внутриутробного развития плода. На 1000 новорожденных в мире приходится 8-9 детей с аналогичной патологией. В процентном отношении количество ДЖМП соответствует 18-24% от всех ВПС (врожденных пороков сердца). Дефект проявляется в виде отверстия размером от 1 до 30 мм, размещенного в любом месте перегородки. Обычно для него характерны небольшой размер и круглый контур, однако при локализации в перепончатой зоне он напоминает довольно крупное овальное окно.
В момент сокращения желудочков сквозь прореху в перегородке между ними кровь сбрасывается слева направо, это создает перегрузку правого желудочка и малого (легочного) круга кровообращения. При систематическом неправильном сбросе патология усугубляется, полностью изменяя функционирование сердечно-сосудистой системы.
- Сердце испытывает повышенные нагрузки, качая кровь – в итоге формируется его недостаточность.
- Происходит увеличение емкостей правого желудочка, а позднее разрастаются (гипертрофируются) его стенки. Конечный итог — расширение легочной аорты, из-за которого венозная кровь по ее руслу устремляется в легкие.
- В кровеносной системе легких возрастает давление, вызывая хроническую гипертензию в этом органе, а затем и спазмастические явления в артериях – так дыхательный орган защищается от избытка крови.
При расслаблении левого желудочка в него попадает часть венозной крови из правого, что приводит к левожелудочковой гипертрофии и гипоксии внутренних органов.
Справка: Врожденному пороку сердца, характеризующемуся дефектом межжелудочковой перегородки, присвоен код Q21.0 по МКБ-10 (международный классификатор болезней).