Дисфункция мочевого пузыря – достаточно серьезное расстройство мочеиспускания, которое очень сильно влияет на социальный образ жизни как взрослых, так и детей.
Причины нейрогенного мочевого пузыря
Установлено множество причин, которые провоцируют расстройство. Нормальное функционирование мочевого пузыря контролируется огромным количеством нервов. Поэтому вызвать симптомы нейрогенного мочевого пузыря могут нарушения, которые случились на всех уровнях нервной системы. Причины заболевания можно распределить по нескольким группам:
- Воспалительно-дегенеративные патологии, а также опухоли мозга (энцефалит, туберкуломы, холестеатомы, поствакцинальные и диабетические невриты, демиелинизирующие заболевания).
- Травматические повреждения нервной системы (инсульты, разрывы, разрушения, травмы, которые случаются из-за тяжелых родов).
- Патологии спинного мозга.
- У детей болезнь может возникнуть на фоне патологий развития ЦНС, мочевыделительных органов, позвоночника.
Возможные осложнения и прогноз
Отсутствие терапии ведёт к постоянному физическому и психическому дискомфорту пациента, способствует присоединению различных инфекций. Справиться с атонией врождённого характера или сформированной на фоне генетических изменений не представляется возможным. В таком случае пациенту прописывают ношение подгузников для взрослых, специальные медикаменты, рекомендуют опорожняться по заранее подготовленному графику.
Приобретённая атония поддаётся терапии, при условии соблюдения ряда полезных рекомендаций. Запущенные случаи требуют хирургического вмешательства. В целом, атония поддаётся лечению, ведь врождённые патологии встречаются крайне редко.
Нейромедиаторы
Ацетилхолин активирует мускариновые рецепторы, что вызывает сокращение детрузора и это наиболее важный физиологический механизм, обеспечивающий опорожнение мочевого пузыря. Мускариновые рецепторы, расположенные на пресинаптических нервных терминалях могут возбуждаться или подавляться. К настоящему времени в мочевом пузыре человека идентифицированы 3 подтипа мускариновых рецепторов (М1 — М3). Рецепторы подтипа М1 способствуют высвобождению ацетилхолина. Несмотря на то, что М2 рецепторы преобладают в мочевом пузыре именно М3 рецепторы обеспечивают холинергически индуцированное сокращение детрузора. М2 и М3 рецепторы функционально связаны между собой и действуют синергично. Поэтому активация М2 рецепторов подавляет влияние симпатической нервной системы (релаксация детрузора) и усиливает детрузорное сокращение при возбуждении М3 рецепторов. Существуют также доказательства того, что М2 рецепторы могут в некоторой степени непосредственно стимулировать сокращения мочевого пузыря. Плотность мускариновых рецепторов в мочевом пузыре может изменяться в связи с возрастом, неврологическими нарушениями и заболеваниями. Это может способствовать развитию гиперактивности мочевого пузыря.
Лечение болезней мочевого пузыря
Болезни мочевого пузыря у женщин, симптомы и лечение требуют правильной диагностики, медикаментозных и консервативных методов терапии. Чтобы своевременно выявить болезнь и начать лечение, необходимо систематическое наблюдение женщины у врача.
При уретрите
Терапия при уретрите может включать в себя противомикробные препараты. Для правильного лечения назначают бактериологический посев мочи, с целью выявления возбудителя патологии. Индивидуально для каждой больной уролог подбирает наиболее эффективные препараты, воздействующие на выявленного возбудителя, а также методы терапии, способствующие излечению сопутствующих заболеваний и осложнений.
При цистите
При цистите назначается антибактериальное лечение с применением антибиотиков, противогрибковых, спазмолитических, иммуномодулирующих и других препаратов.
Рекомендуется принимать тепловые процедуры, спринцеваться антисептическими средствами, исключить из пищи острые и копченые продукты, пить больше воды и др.
Противовоспалительные народные средства
Одновременно с антибактериальными препаратами показано сочетать лечение с применением средств народной медицины. Например, ромашка действует как противовоспалительное средство, убивает патогенную микрофлору. Можно подмываться, спринцеваться с отваром ромашки. Полезен укроп, клюква. Клюквенный морс при цистите действует как природный антибиотик.
Как лечить мочекаменную болезнь мочевого пузыря у женщин узнайте из материала “Мочекаменная болезнь симптомы и лечение у женщин”.
При нейрогенной дисфункции мочевого пузыря
Поскольку причинами нейрогенных дисфункций мочевого пузыря являются заболевания нервной системы и тяжелые стрессы, в первую очередь следует лечить основное заболевание, вызвавшее гипотонию или спастическую дисфункцию мочевого пузыря. Кроме уролога, необходимо обязательное посещение психотерапевта или психолога.
Обычно лечить нервные заболевания, очень сложно, из-за необходимости индивидуального подхода к пациентке. Если методы лабораторной диагностики подтвердили отсутствие воспалительного процесса в мочевом пузыре, то медицина предлагает лечение у психотерапевта, физические упражнения, прием седативных препаратов.
При лейкоплакии
Лечение лейкоплакии мочевого пузыря сводится сначала к консервативным методам. Медикаментозно воздействуют на возбудителя патологического процесса. Назначают противомикробную, противовоспалительную, иммуноукрепляющую терапию, а также физиотерапевтическое лечение мочепузырных структур с использованием лазера и электрофореза, микроволнового лечения и магнитотерапии.
В случае отсутствия эффекта показано оперативное удаление пораженных ороговевших участков мочевого пузыря посредством трансуретральной резекции с помощью цистоскопа, вводимого в мочевой пузырь через уретру.
Процедура безопасная, поскольку весь процесс проходит под визуальным контролем хирурга благодаря наличию микрокамеры и светового излучения.
Еще один современный метод удаления лейкоплакии мочевого пузыря – лазерная хирургия, минимально инвазивная и бесконтактная. Очаги поражений слизистой выжигаются и испаряются без кровотечений, на их месте остается только тонкая пленочка.
После операции назначают курс гормональной терапии, для предотвращения рецидива.
Для диагностики лейкоплакии мочевого пузыря обязательно делают биопсию слизистых тканей мочепузырной стенки с последующей гистологией полученного биоптата.
Самолечение лейкоплакии мочевого пузыря – не допустимо, поскольку патология очень серьезная.
Профилактика заболеваний мочевого пузыря у женщин
Болезни мочевого пузыря у женщин можно предупредить. Чтобы не допустить патологий, нужна эффективная профилактика:
- своевременная санация хронических очагов инфекции в мочеполовой системе;
- тщательное выполнение правил интимной гигиены;
- исключение переохлаждений;
- поддержание иммунитета;
- своевременное опорожнение мочевого пузыря;
- правильное питание и достаточное употребление чистой воды и жидкости.
Уважаемые женщины, поскольку Вы наиболее подвержены заболеваниям мочеполовой сферы, следите за своим состоянием! Не занимайтесь самолечением, своевременно обследуйтесь, и будьте всегда здоровы и обворожительны!
Причины дисфункции
Известно, что проблема слабого мочевого пузыря – явление нередкое именно среди женщин в силу особенностей строения организма. Мышцы мочевого пузыря, поддерживающие шейку органа в правильном положении, утрачивают тонус из-за влияния многих факторов, среди которых чаще всего можно назвать такие:
- Анатомические особенности женщины (речь идет о взаиморасположении органов малого таза, нарушение в котором может привести к слабости мочевого пузыря).
- Неоднократные роды (во время прохождения плода по родовым путям мышцы уретры могут растягиваться или надрываться, что впоследствии приводит к нарушению герметичности просвета органа, результатом чего появляется слабость сфинктера.
- Системно повторяющиеся инфекционные заболевания мочевыводящих путей (например: цистит) также относят к причинам, почему ослабевает мочевой пузырь.
- Затяжное течение болезней верхних дыхательных путей (характеризующихся приступообразным кашлем).
- Хронические запоры, а также грыжа живота, влияющие на тонус мочевого пузыря.
- Варикоз, для которого также характерны побочные явления в виде заболевания мочевого пузыря.
- Хирургические операции на органах, относящихся к малому тазу.
- Стрессовая ситуация, особенно ярко это проявляется у женщин в период менопаузы.
Подводя итог, можно сказать, что основные причины развития дисфункции относятся к независимым от способа жизни явлениям.
Медикаментозное лечение
Тактика лечения нейрогенного мочевого пузыря подбирается с учетом особенностей нарушения. Гиперактивная форма патологического состояния лучше реагирует на действие медикаментов. При такой нейрогенной дисфункции мочевого пузыря применяются лекарственные препараты, способствующие:
- снижению мышечного тонуса;
- улучшению кровообращения в органах мочевыделительной системы;
- избавлению от гипоксии (недостатка кислорода).
Для достижения указанных целей назначаются:
- Антиолинергические лекарства. В эту группу входят «Оксибутинин», «Гиосцин», «Пропантелин».
- Трициклические антидепрессанты. В основном применяется «Имипрамин».
- Антагонисты кальция. В борьбе с неврозом мочевого пузыря используется «Нифеипин».
- Альфа-адреноблокаторы. Нейрогенный мочевой пузырь лечится посредством «Феноксибензамина» или «Фентоламина».
Вместо трициклических антидепрессантов можно использовать «Рексетин» или его аналоги. В отличие от первых последние препараты лучше усваиваются органами пищеварения и реже вызывают побочные эффекты типа сухости во рту, запора.
В последнее время при иннервации мочевого пузыря с сопутствующим нарушением работы сфинктера часто применяют инъекции ботулотоксина.
Препарат вводится непосредственно в стенку органа либо уретрального канала. Вместо ботулотоксина также проводятся инъекции капсаицина или резинфеатоксина. Такое лечение дополняется приемом препаратов:
- на основе янтарной кислоты;
- L-карнитина;
- гопантеновая кислота;
- кофементные формы витаминов;
- N-никотиноил-гамма-аминобутировая кислота.
Гипоактивная форма дисфункции тяжелее поддается медикаментозному лечению. При таком нарушении возникают застойные процессы, которые создают благоприятные условия для присоединения вторичной инфекции и развития сопутствующих патологий органов малого таза. При гипоактивной форме нельзя проводить только медикаментозное лечение. Пациенту необходимо обеспечить регулярное и полное опорожнение мочевого пузыря посредством специальных упражнений и иных методик.
Целью лечения данного типа нарушения является достижение следующих результатов:
- усиление моторики стенок;
- восстановление объема органа и остаточной мочи.
Для достижения указанных результатов применяются:
- дистигмина бромид;
- ацеклидин;
- галантамин;
- бетанехол хлорид.
При необходимости лечение дополняется альфа-адреноблокаторами (феноксибензамин, диазепам, баклофен) и альфа-симпатомиметиками, если выявлены случаи непроизвольного выделения мочи.
В целях профилактики присоединения вторичной инфекции, к чему предрасполагают застойные процессы в малом тазу, пациентам с нейрогенной дисфункцией органа мочевыделительной системы назначается прием антибактериальных препаратов.
Если результаты диагностики показали, что патологическое состояние вызвано нервными расстройствами, лечение дополняется седативными препаратами на растительной основе:
- настойка валерианы;
- корень пустырника и другие.
В более тяжелых случаях показан прием барбитуратов, заменяющих собой снотворное.
Физиотерапия и домашние процедуры
Дополнить терапевтическую программу можно физиотерапевтическим лечением, некоторыми укрепляющими процедурами. Главное условие – отсутствие болезненности и нормальные анализы.
Отметим эффективные методы для лечения нейрогенного цистита:
- Диета – с этого следует начать лечение, особенно при наличии болей. Пациенту противопоказано соленое, перченое, кофе или крепкий чай, алкоголь и газировка.
- Физиотерапия (Магнитотерапия, Электрофорез) – хорошо себя зарекомендовали для восстановления периферической иннервации. В период ремиссии рекомендуется пройти 10-12 сеансов.
- Водные процедуры – рекомендуется хождение по воде в летнее время, плавание. Можно походить в салон на водный массаж и аквааэробику.
Перечисленные методы можно использовать не только как основное лечение, но и в качестве профилактики. В отличие от медикаментов риск развития осложнений минимален.
Причины
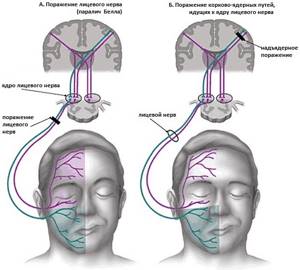
Нейрогенный мочевой пузырь, лечение которого находится в компетенции врача уролога, развивается в результате того, что нарушается взаимосвязь между нервными импульсами и головным мозгом, отдел которого отвечает за нормальное и полноценное функционирование этого органа.
Данное состояние может возникать из-за неправильной работы центров мочеиспускания в головном мозге или позвоночнике. Специалисты выделяют несколько провоцирующих патологий:
- Энцефалит;
- Опухолевые образования;
- Поствакцинальный неврит;
- Неврит диабетический;
- Туберкулез;
- Холестеатома;
- Рассеянный склероз;
- Позвоночные грыжи;
- Травмы позвоночника и ушибы;
- Инсульт;
- Тяжелая родовая деятельность с травмами нервов в органах малого таза;
- Заболевания и аномалии строения головного мозга и позвоночника врожденного характера;
- Обструктивная уропатия;
- Мегалоцист.
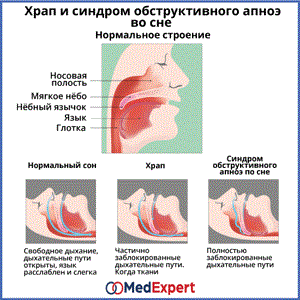
Механизм развития нейрогенной слабости мочевого пузыря довольно непростой. Испражнение – это сложный процесс, который происходит на рефлекторном уровне, после того, как орган наполнился биологической жидкостью. Если какая-либо патология, или нарушение в работе системы организма, оказывает на него негативное воздействие, то цепь рефлексов, ранее выполнявших нормальное мочеиспускание, разрывается и начинают возникать различные проблемы с накоплением, удержанием и выведением урины.
Нейрогенная дисфункция мочевого пузыря у взрослых и детей проявляется по-разному. На степень выраженности клинической картины оказывает прямое воздействие причина, которая привела к возникновению данного нарушения. После того как нарушена иннервация мочевого пузыря, то же самое может прослеживаться и в почках, прямой кишке, репродуктивных органах.
Неврогенные нарушения парурии
Любые расстройства мочеиспускания сопряжены с отклонениями в работе нервной системы и имеют общий термин — нейрогенный мочевой пузырь. Под данным понятием подразумевают дисфункцию полого органа экскреторной системы, обусловленную конгенитальной или приобретенной патологией НС.
Выделяют три формы нарушений иннервации мочевого пузыря с расстройствами мочеиспускания:
- Гиперрефлекторность. Патология характеризуется частыми позывами к деуринации. Гладкая мускулатура пузыря сокращается в интенсивном режиме при малом объеме мочи. Гиперактивность пузыря вызывается понижением численности М-холинорецепторов. При дефиците нервной регуляции в гладких мышцах развиваются образования связей с соседними клетками. Мышцы пузыря очень активны и сразу реагируют на небольшой объем урины. Сокращения детрузора вызывают синдром гиперактивности мочевого пузыря.
- Гипорефлекторность. Для патологии свойственны снижение либо отсутствие позывов к опорожнению. Вялый и нечастый акт деуринации. Даже при большом количестве скопившейся мочи детрузор не реагирует.
- Арефлекторность. Мочеиспускание происходит самопроизвольно, как только пузырь максимально наполнится.
Диагностика
Признаки раздраженного мочевого пузыря схожи и с другими заболеваниями мочеполовой системы, включая цистит, поэтому диагностика проводится комплексная. Для определения точного заболевания проводятся следующие диагностические процедуры:
- Анализ мочи и крови . Назначается исследования общего типа, а также специальные, например, на обнаружение раковых клеток.
- УЗИ . Обследуется не только сам мочевик, но и остальные органы малого таза.
- МРТ и КТ . Так как причины заболевания могут быть нейрогенного типа, то аппаратные исследования помогут выявить те или иные неврологические нарушения.
- Цистоскопия . Применяется для визуализации состояния тканей мочевыводящей системы.
Для каждого случая, кроме основных диагностических мер, врач может назначить дополнительные, например, урофлоуметрия для понимания нарушений в мочеиспускании, электроэнцефалография или специальные исследования головного мозга и так далее.