Спинной мозг и его оболочка являются важнейшей структурой человеческого организма. Если произошел сбой в их функционировании, то это станет причиной ограничений в движении человека. Миелит – это заболевание, которое поражает серое и белое вещества спинного мозга.
ГЕМАТОМИЕЛИЯ
ГЕМАТОМИЕЛИЯ (греч, haima, haimat[os] кровь + myelos мозг)— кровоизлияние в спинной мозг.
Этиология
Г. чаще является следствием закрытой травмы позвоночника (падение на спину, на голову, с высоты на ноги или ягодицы, ушибы позвоночника), чрезмерных мышечных напряжений (поднятие тяжестей, резкое внезапное сгибание или переразгибание позвоночника в шейном отделе), огнестрельных ранений позвоночника.
Иногда Г. наблюдается при артерио-венозных аневризмах спинного мозга, геморрагическом диатезе и инфекционных заболеваниях (сепсис, столбняк), сопровождающихся судорогами.
Патологическая анатомия
Г. встречается либо в виде мелких кровоизлияний, чаще располагающихся в сером веществе, либо в виде обширных геморрагических очагов, содержащих жидкую кровь или сгустки.
Обычно мелкоточечные кровоизлияния в поперечном направлении распространяются на небольшом протяжении, в то время как кровоизлияния в области центрального канала простираются на несколько сегментов и даже по всему протяжению спинного мозга, повреждая серое вещество и сдавливая белое.
В области кровоизлияния наблюдается гибель нервной ткани; в дальнейшем по мере рассасывания кровоизлияний — разрастание глии и образование кист с глиозными стенками. Иногда при разрушении ткани мозга наступает восходящая и нисходящая дегенерация волокон спинного мозга.
Клиническая картина
Клиническая картина зависит от степени и локализации кровоизлияний и реакции окружающей ткани на повреждение.
Мелкие кровоизлияния на ограниченном участке в острой стадии заболевания иногда протекают почти бессимптомно, но в дальнейшем (спустя месяцы или годы) могут обнаружиться симптомы прогрессирующего поражения спинного мозга как следствие развития глиоматоза и вторичной дегенерации нервных структур.
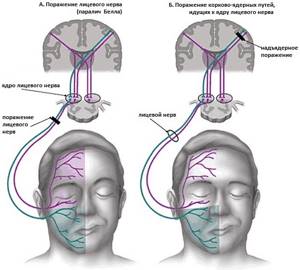
Однако более характерным для Г. является появление основных симптомов заболевания спустя несколько секунд или минут (иногда часов) после травмы, причем в одних случаях развивается картина полного поперечного миелита (см.
), в других — синдром Броун-Секара, характерный для поражения половины поперечника спинного мозга (см. Броун-Секара синдром).
На фоне проводниковых симптомов иногда выявляется картина сегментарного поражения с атрофическими параличами мышц соответствующих областей и диссоциированными расстройствами чувствительности в форме «куртки или полукуртки» в области, иннервируемой пораженными сегментами спинного мозга (см. Чувствительность). Иногда наблюдается симптоматика поражения более легкой степени — в виде преходящей задержки мочеиспускания, легкой слабости в конечностях и незначительных нарушений чувствительности.
При поражении шейного отдела спинного мозга больные нередко погибают в течение первых часов и дней, причем преобладающими в клин, картине являются паралич диафрагмы и восходящий отек продолговатого мозга. При благоприятном течении заболевания первоначальный вялый паралич конечностей переходит в спастический (см. Параличи, парезы).
Г. следует дифференцировать с другими нарушениями кровоснабжения спинного мозга (в первую очередь с инфарктом).
Лечение
В первые недели — покой, своевременное опорожнение мочевого пузыря путем катетеризации или постоянного дренажа по Монро (см. Дренирование, в урологии), предупреждение пролежней (см.), при показаниях — наложение надлобкового свища (см. Цистотомия).
Для ускорения рассасывания крови назначают препараты йода внутрь и местно в форме ионофореза. Позднее — мероприятия, стимулирующие восстановление функции спинного мозга (физиотерапевтические процедуры, леч. физкультура и др. ).
При нижней параплегии могут быть применены ортопедические аппараты.
Прогноз
Симптомы, зависящие от реакции на кровоизлияние относительно мало поврежденных отделов мозга, постепенно исчезают. Если в острой стадии заболевания наблюдается выраженная картина поражения спинного мозга, то больные обычно остаются тяжелыми инвалидами.
Библиография: Богородинский Д. К. иСкоромецА. А. Инфаркты спинного мозга, с. 192, Л., 1973; Многотомное руководство по неврологии, под ред. Н. И. Гращенкова, т. 4, с. 335, М., 1963; Хирургия центральной нервной системы, под ред. В. М. Угрюмова, ч. 2, с. 95, Л., 1969; X о д о с X. Г. Нервные болезни, с. 413, М., 1974; В art sc h W.
Die Pathogenese und Klinik der spinalen Durchblutungsstdrungen, Handb. d. Neurochir., hrsg. v. H. Olivecrona u. a., Bd 7, T. 2, S. 607, B. u. a., 1972, Bibliogr.; E r d m a n W. J. a. B e n d1 e г E. M. Rehabilitation on patients with spinal cord disease, в кн.: The spinal cord, ed. by G. Austin, p. 433, Springfield, 1961; Minor L. Centrale Hamato-myelie, Arch. Psychiat.
Nervenkr., Bd 24, S. ,693, 1892.
И. М. Иргер.
Причины и факторы риска
- внутриутробные инфекции;
- некоторые общие заболевания (бронхиальная астма, хронический гломерулонефрит, сахарный диабет);
- применение лекарственных препаратов, обладающих тератогенным эффектом;
- курение, алкоголизм, наркомания;
- воздействие ионизирующей радиации;
- интоксикация солями тяжелых металлов.
Артериовенозные мальформации могут находиться в любом участке головного или спинного мозга. Так как в подобных сосудистых образованиях отсутствует капиллярная сеть, сброс крови происходит непосредственно из артерий в вены. Это приводит к тому, что в венах повышается давление и их просвет расширяется. Артерии при данной патологии имеют недоразвитый мышечный слой и истонченные стенки. Все в совокупности повышает риск развития разрыва артериовенозной мальформации с возникновением угрожающего жизни кровотечения.
При внутричерепном кровоизлиянии, связанном с разрывом артериовенозной мальформации, погибает каждый десятый пациент.
Прямой сброс крови из артерий в вены в обход капилляров влечет за собой нарушения дыхания и обменных процессов в мозговой ткани в области локализации патологического сосудистого образования, что становится причиной хронической локальной гипоксии.
Диагностические мероприятия
При возникновении одного или нескольких симптомов поперечного миелита пациент должен срочно обратиться за помощью к доктору. Специалист проведет сбор анамнеза, осмотр больного и пальпацию пораженной области, что позволит ему поставить предварительный диагноз. Для его подтверждения рекомендовано применение дополнительных диагностических методик.
Высокоэффективным методом исследования является магниторезонансная томография. Она предоставляет возможность определения отечности в спинном мозге, а также определения причин возникновения патологии
Для того чтобы определить микоплазменную инфекцию рекомендовано проведение серологического исследования. Пациентам рекомендовано проведение анализа крови и ликвора для определения сифилиса. Для того чтобы определить воспалительные элементы и возбудители в спинномозговой жидкости проводится люмбальная пункция. Важным аспектом является дифференциальная диагностика, так как миелит схож с:
- Эпидуритом;
- Арахноидитом;
- Полиненевропатией;
- Травматическим сдавливанием спинного мозга;
- Спинальным инсультом;
- Метастатическим поражением позвоночника на фоне опухолей в других органах.
Для проведения дифференциальной диагностики рекомендовано проведение компьютерной томографии, рентгенографии грудной клетки, анализа ЦСЖ, пробы Манту и т.д.
Диагностика патологического процесса должна быть комплексной. Выбор определенных исследований осуществляется доктором в соответствии с клинической картиной болезни.
Симптомы и лечение артериовенозной мальформации спинного мозга
- Симптомы
- Диагностика
- Лечение
Артериовенозная мальформация спинного мозга – одно из самых серьёзных заболеваний кровеносных сосудов позвоночника. Чаще всего аномалия выявляется на уровне шейного и грудного отделов, а самый частый её признак – головная боль.
Артериовенозная мальформация – дефект, при котором артерии и вены соединяются между собой без участия капилляров. Насыщенная кислородом кровь, которая течёт по артериям, попадает через свищи в вены.
Из-за этого позвоночник не получает нужного количества кислорода, а вены не могут справиться с таким количеством крови. Они расширяются, а иногда и разрываются.
Причём такое соединение может проявиться на любом участке тела.
Заболевание может быть диагностировано в самых разных участках спины. В зависимости от того, где именно располагается дефект, следует выделять следующие варианты:
- Если это произошло внутри спинного мозга, тогда название будет звучать как интрамедуллярное.
- Если на поверхности спинного мозга, тогда следует говорить про эстреперимедуллярную патологию.
- Если это эпидуральное пространство, тогда эпидуральная форма.
- Если отклонение диагностируется на всех участках, тогда это будет комбинированная форма.
По каким причинам развивается артериовенозная мальформация, неизвестно. Большинство исследователей считают, что это скорее всего врождённое заболевание, которое со временем становится всё серьёзнее. Причём в основном патология диагностируется в детстве или у подростков.
Симптомы
Симптомы мальформации могут меняться. Зависеть они будут от вида нарушения и его расположения. Так как чаще всего такие сосуды находятся в шейном отделе, то основной симптом – это сильные головные боли. Могут выявляться и такие сопутствующие симптомы, как:
- Тошнота.
- Рвота.
- Шум в ушах.
- Звон в ушах.
- Судороги.
К другим симптомам следует отнести боли в спине, покалывание в руках и ногах, онемение конечностей, неконтролируемое мочеиспускание и дефекация. В самых тяжёлых случаях возникает паралич.
Заболевание носит приступообразный характер. После таких приступов происходит довольно быстрое восстановление. В то же время артериовенозная мальформация способна довольно быстро прогрессировать, поэтому оставлять без лечения эту патологию нельзя. В этом случае приступы будут происходить всё чаще, симптомы станут проявляться всё сильнее, а со временем может наступить и полный паралич.
При внезапном разрыве такого клубка возможно моментальное развитие паралича рук и ног, или снижение силы мышц в конечностях.
Диагностика
Диагностика проводится в основном такими методами, как КТ или МРТ. При этом врач получает точное описание того, что происходит с сосудами в позвоночнике. Также при необходимости проводится ангиограмма, при которой в сосуды вводится катетер, а по нему – вещество, которое выделяется при рентгеновском снимке.
Если состояние пациента удовлетворительное и никаких кровоизлияний нет, тогда потребуется только постоянно наблюдение и приём лекарственных средств, назначенных врачом.
Лечение
Лечение может проводиться несколькими методами, но всё зависит от возраста пациента, его общего состояния, и от того, в каком конкретном месте развился этот дефект.
Это может быть хирургическое удаление клубка патологических сосудов при помощи лазера или электрокоагуляции. Но здесь есть большой риск развития кровотечения или повреждения спинномозговой ткани.
Радиохирургия – не инвазивный метод, при котором пучок излучения направлен непосредственно на область заболевания.
Эндоваскулярная терапия, при которой в артерию человека вводится катетер. Он продвигается до места патологии, а уже по нему вводится вещество, которое блокирует кровоток по патологическим сосудам.
Большое значение имеет размер такого клубка. Если он не более 3 см, тогда справиться с ним будет проще. Если он достигает от 3 до 6 см, тогда есть высокий риск развития кровотечения. Если же более 6 см, тогда для удаления придётся воспользоваться хирургическим вмешательством на открытом позвоночнике.
Это серьёзная патология. Без лечения она вызывает нарушение кровоснабжения спинного мозга, а также оттока крови.
При неправильном лечении или его отсутствии могут быть диагностированы такие серьёзные осложнения, как кровоизлияния в область спинномозговой канал, инфаркт спинного мозга, его инсульт, или даже паралич. Поэтому при любых подозрениях на патологию следует немедленно обратиться к врачу.
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ онлайн мастер-классы:
- «Как в домашних условиях устранить боль в пояснице без врачей и лекарств»
- «Как в домашних условияхустранить боль под лопатками и в грудной клетке без врачей и лекарств»
- «Восстановление подвижности коленных и тазобедренных суставов при артрозе в домашних условиях»
- «Как быстрее просыпаться по утрам без стресса и вреда для здоровья»
000 человек по всему миру избавиться от проблем с позвоночником и суставами
и диагностика
Следует отметить важную особенность легочной АВМ: отсутствие капиллярной сети, подводящей кровь к какой бы то ни было ткани или органу. Иными словами, обогащенная артериальная и отработанная венозная кровь смешиваются напрямую, что неизбежно приводит к грубым нарушениям метаболизма и газообмена. Несмотря на это, до определенного момента легочная артериовенозная мальформация может оставаться мало- или бессимптомной, однако рано или поздно она проявляется прогрессирующей дыхательной недостаточностью и характерными клиническими признаками: синюшность кожных покровов, особенно заметная на лице, синдром «барабанных палочек» (специфическая деформация конечных пальцевых фаланг и формы ногтей), одышка, утомляемость, наличие телеангиоэктазий (сосудистые «звездочки» и «сеточки» на коже), и т.д. Должны настораживать также изменения состава крови. Поскольку сосуды в ангиовенозном переплетении аномально расширены, к наиболее опасным исходам (помимо собственно дыхательной недостаточности, которая может результировать летально) относится разрыв сопутствующей аневризмы с массивным внутренним кровоизлиянием.
В настоящее время решающая роль в диагностике легочных АВМ отводится методам контрастной визуализации сосудистого просвета – рентгеновской, магнитнорезонансной и особенно мультиспиральной компьютерно-томографической ангиографии, а также ультразвуковому допплер-исследованию, позволяющему оценить проходимость крупных сосудов.
В ряде случаев диагностируются также признаки кальциноза (обызвествления) и тромбоза сосудов, образующих мальформацию.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Прогноз
Существует несколько сценариев развития миелита:
- Благоприятный. На смену острому процессу приходит стабилизация общего состояния пациента и стихание основной симптоматики. Главным условием достижения данного результата является своевременное и правильное лечение.
- Проявления острого поперечного миелита остаются на протяжении всей жизни. Происходит это без особого ухудшения самочувствия больного. Оболочки спинного мозга полностью восстанавливаются.
- Воспалительный процесс охватывает всю территорию вплоть до ствола головного мозга. Такой исход возможен при несвоевременном лечении и тяжелом течении заболевания.
Менее благоприятный прогноз, если очаги воспаления образовались в пояснично-крестцовом, нижне-грудном и шейном отделах спинного мозга. Запущенность таких случаев грозит пациенту смертельным исходом.
Профилактика и прогноз миелита
Специфической профилактики в данном случае не существует. Учитывая, что миелит представляет собой последствие других заболеваний, травм и разного рода вмешательств, профилактикой в данной ситуации целесообразно считать предупреждение болезней, что будут его причинами. К ним относятся инфекционные заражения: полиомиелит, паротит, корь и им подобные. В качестве одного из средств борьбы с ними специалисты рекомендуют вакцинацию. К профилактическим мерам можно причислить и своевременное лечение других инфекционных заболеваний при появлении их первых симптомов.
Прогноз зависит от того, насколько тяжело был поражен спинной мозг пациента. При своевременном адекватном лечении улучшение наступает через полгода, а полное восстановление — спустя 1-2 года. Если же положительной динамики к этому сроку не наблюдается, следует говорить об инвалидности.
Значительную роль играет и область локализации. Так верхнешейный миелит может стать прямой причиной летального исхода. Грудной и поясничный миелит без своевременного диагностирования и грамотной терапии приводит к потере двигательной функции нижних конечностей. Прогноз значительно удушается, если миелит сопровождается присоединением других патологий: цистита, пиелонефрита, пневмонии и частыми обширными пролежнями.
О причинах в теории
Точных причин появления патологии у младенцев пока не выявлено, но существует одна теория-предположение.
Окончательное формирование всей структуры сосудов головного мозга плода происходит к 20 неделе его развития в утробе. Значит, сосудистая сеть в это время находится в нестабильной форме и склонна к деформации, особенно под воздействием негативных факторов.
Сосудистая мальформация на МРТ
К примеру, причиной этого может служить серьезная болезнь матери:
- инфекционное заболевание;
- родовой травматизм беременной матери;
- серповидноклеточная анемия.
А также в список провоцирующих факторов можно включить медикаменты или наркотические средства, которые мама принимала во время вынашивания ребенка.
Точных причин, которые напрямую влияют на развитие болезни на сегодняшний день не обнаружено.