Синдром дорсопатии в современном контексте включает в себя комплекс болевых ощущений в области спины и туловища, которые имеют этиологию невисцерального характера и связан с дегенеративными изменениями в строении позвоночника.
Симптомы дорсопатии
- Боль в спине (позвоночнике), чаще ноющего, тянущего, реже стреляющего характера. Может возникнуть в любом отделе позвоночника (в шее, пояснице, в грудном отделе). Усиливается при нагрузках (особенно при подъеме тяжестей), уменьшается в положении лежа (так как происходит “ разгрузка позвоночника”).
- Ощущение напряжения какой-либо мышцы в спине, определяемое как “ напряженный валик” (миотонический синдром): при пальпации (прощупывании) этой мышцы боль резко усиливается, что иногда заставляет больного вскрикнуть.
- Ограничение подвижности пораженного отдела позвоночника: возникает из-за резкой боли, усиливающейся при поворотах позвоночника и напряжении его осевых (расположенных вдоль позвоночника) мышц .
- Покалывание, а через определенное время онемение кожи конечностей: на руках, например, от плеча до кисти, на ногах от паха до колена. Также могут быть ломящие, тянущие боли в конечностях.
- Слабость мышц конечностей: чаще страдает определенная группа мышц (например, сгибатели руки или разгибатели пальцев рук, больших пальцев на ногах).
- Истончение мышц рук, ног (амиотрофии), сухость кожи кистей, стоп.
Диагностика дорсопатии
Любое нарушение функций позвоночника влечет за собой риск повреждения спинного мозга
Для того чтобы понимать важность диагностики дорсопатии, следует, в первую очередь, определить для себя, чем же на самом деле является позвоночник в свете рассмотрения организма, как целостного механизма. Позвоночник не только выполняет опорную и амортизационную функции, он еще и является специфическим каркасом, который защищает ткани спинного мозга от внешних повреждений.
Любое нарушение функций позвоночника влечет за собой риск повреждения спинного мозга, его нервных отростков. Дорсопатия симптомы которой начинаются с напряжения в разных областях спины, и заканчиваются вплоть до нарушения зрительных функций и выпадению определенных рефлексов, требует своевременной диагностики и лечения. Изначальный комплекс диагностических мер позволяет выявить отклонения на ранней стадии и не допустить нанесения непоправимого вреда организму.
Диагностика
В диагностике заболевания задействованы различные методы и технологии:
- Опрос. Врач выясняет, когда появились первые признаки заболевания, какие симптомы беспокоят. Расспрашивает о профессиональной деятельности пациента, о наличии травм и сопутствующих заболеваниях.
- Осмотр. Специалист осматривает поясничную область пациента, определяет, есть ли визуальные изменения и боли при пальпации. Ищет признаки неврологических изменений.
- Лабораторные исследования. Берется общий и биохимический анализ крови, который поможет выявить наличие какой-либо инфекции или воспаления.
- Рентген . Рентгенография делается в нескольких проекциях. С помощью этого метода можно обнаружить уменьшение высоты позвоночных дисков и наличие остеофитов, которые могут быть причиной нарушения питания мягких тканей и защемления нервных волокон.
- Магнитно-резонансная или компьютерная томография. С помощью этих методов можно получить изображения органов в нескольких срезах, и увидеть мельчайшие изменения.
На основании результатов исследований ставится окончательный диагноз поясничная дорсопатия и назначается лечение.
Рентгенограмма позвоночника
Комбинированное лечение дорсопатии направлено на прекращение патологических изменений в организме. Задачей терапии является устранение боли и замедление дистрофических процессов, происходящих в позвоночнике.
Такое лечение подразумевает использование различных методов:
- медикаментозная терапия;
- физиопроцедуры;
- ЛФК;
- использование средств народной медицины.
Хирургическое вмешательство проводится лишь в тех случаях, когда консервативное лечение не дает положительных результатов.
Заболевание обычно лечится в стационаре. Пациенту назначают постельный режим. В некоторых случаях поясницу рекомендовано зафиксировать корсетом.
В острой стадии заболевания главной задачей врачей является устранение боли. Пациенту назначают анальгетики, иногда седативные средства.
После устранения острого периода прописывают лекарства, которые улучшают циркуляцию крови и восстанавливают ткани хряща. Для более эффективного лечения сочетают препараты для внутреннего приема со средствами наружного применения.
| Препарат, состав, аналоги | Фармакологический эффект | Способ применения |
| Комбилипен – комплексный препарат витаминов группы В. В состав входят тиамин, пиридоксин, цианокобаламин. Аналогичные препараты – Мильгамма, Комбигам. | Витамины улучшают микроциркуляцию в области патологического процесса, контролируют проведение нервного импульса, способствуют облегчению болевых ощущений. | Используют курсовое лечение – 10 внутримышечных инъекций через день. При необходимости курс можно повторять раз в полгода. |
| Сирдалуд – миорелаксант. Действующим веществом является тизанидин. Аналогичные препараты – Тизанил, Мидокалм. | Препарат снимает мышечное напряжение, улучшает подвижность и облегчает боль. | Принимают по таблетке 2 раза в день в течение 10 дней. |
| Вольтарен – препарат из группы НПВС. Основной компонент – диклофенак. Аналогичными препаратами являются Долгит, Диклофенак гель. | Диклофенак является противовоспалительным и обезболивающим веществом. | Препарат в виде мази или геля наносят легкими массажными движениями на область поражения. Процедуру можно повторять 2-3 раза в день. |
| Мексидол – антиоксидант. Действующее вещество – пиридина сукцинат. Аналогом является Мексиприм. | Улучшает микроциркуляцию в очаге поражения, способствует восстановлению клеток, стимулирует регенеративные процессы. | Назначается для курсового лечения. В виде внутримышечных инъекция применяется 1 раз в день в течение 10 дней. Капсулы принимают 3 раза в день в течение 2 недель. |
Цена на препараты приемлемая, лечение будет доступным для каждого.
Вертеброгенная дорсопатия: чем она опасна и как лечить?
Большинство людей, когда впервые слышат термин ветреброгенная дорсопатия, не могут себе представить, что это заболевание – один из самых распространенных недугов современного человека.
В переводе с латыни это словосочетание означает проблему в спине, связанную с патологией в самом позвоночнике.
По статистике, четыре человека из пяти страдают болями в спине, что зачастую снижает качество жизни и даже приводит к нетрудоспособности.
Факторы риска
К факторам риска, которых желательно избегать, относят:
- Профессиональные – физически тяжелая работа, статические нагрузки, поднятие тяжестей, вынужденное положение тела, вибрация на производстве.
- Физические индивидуальные – неестественное положение тела при повышенных нагрузках, стереотипные движения.
- Травмоопасные виды спорта.
- Малоподвижный образ жизни – длительное времяпрепровождение у компьютера или телевизора.
К сожалению, некоторые факторы риска изменить невозможно:
- Возраст – начиная от 30 лет и особенно старше.
- Генетическая предрасположенность.
Классификация
По расположению:
- Шейного отдела – цервикальная;
- Грудного отдела – торакальная;
- Пояснично-крестцового отдела – люмбальная.
По происхождению (причинам):
- Смещение межпозвонкового диска: незначительное – протрузия, значительное – грыжа;
- Хроническое дегенеративно-дистрофическое изменение межпозвонковых суставов – спондилоартроз;
- Окостенение связочного аппарата позвонков – спондилез;
- Снижение плотности костной ткани позвонков – остеопороз;
- Смещение позвонка относительно соседних – спондилолистез;
- Несращение дуги позвонка – спондилолиз;
- Врожденная патология – деформации позвоночника;
- Излишняя подвижность позвоночника – нестабильность;
- Травмы позвоночника.
Симптомы
При вертеброгенной дорсопатии больных беспокоят многочисленные неприятные симптомы в спине и не только:
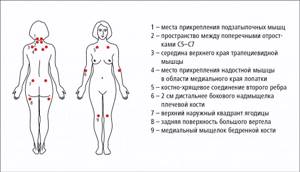
- Часто встречается местный болевой синдром, то есть напряжение и боль в одном или нескольких соседних сегментах позвоночника, а также в прилегающих мышцах.
- Позвоночник представляет собой единое целое, является основным каркасом спины, поэтому нарушения в одном его участке могут также вызывать нарушения и боли в удаленных сегментах.
- Через позвонки выходят спинномозговые корешки, поэтому при патологии позвоночника они могут сдавливаться. Это вызывает сильные боли и нарушения функций в том месте человеческого тела, которое иннервирует сдавленный нерв. Например, так появляются боли в голове, шее, пояснице, онемение пальцев рук или ног и так далее.
- В канале позвоночника проходит спинной мозг, поэтому возможно его сдавливание. В результате такого процесса нарушается кровообращение и проводимость спинного мозга, появляется расстройство функций внутренних органов, нарушение чувствительности ниже уровня повреждения, а также частичная или даже полная потеря двигательной активности соответствующих мышц.
Как ставят диагноз?
Диагностика вертеброгенной дорсопатии проводится с учетом клинических проявлений, истории заболевания и данных инструментально-лабораторных исследований.
При сборе анамнеза стоит обращать внимание на совокупность следующих признаков:
- возраст,
- предшествующие сильные нагрузки или травмы,
- сторону, на которой болит,
- характер болевых ощущений,
- сохранение боли при движениях, в различных позах, в покое,
- как изменяется боль в течение суток.
В дополнение к описанным методам необходимы общий анализ крови, общий анализ мочи, биохимический анализ крови.
Пациенту требуется консультация невролога и хирурга.
Комплексное лечение
Цели медицинской помощи пациентам, страдающим вертеброгенной дорсопатией:
- устранить болевой синдром,
- не допустить переход болезни в хроническую,
- провести полную реабилитацию,
- обеспечить профилактику рецидивов.
Комплекс лечения включает медикаментозную и немедикаментозную терапию, в тяжелых случаях требуется хирургическое вмешательство. Наиболее эффективно лечение, начатое в максимально ранние сроки.
При медикаментозном лечении используют:
- Нестероидные противовоспалительные препараты;
- Анальгетики;
- Миорелаксанты;
- Спазмолитики;
- Противоишемические препараты.
Немедикаментозное лечение подразумевает:
- Постельный режим от 1 до 3 суток;
- Физиотерапия;
- Рефлексотерапия;
- Мануальная терапия.
Показания к хирургическому лечению:
- Нарастающий парез;
- Нарушение чувствительности;
- Расстройство функций тазовых органов;
- Тяжелый болевой синдром.
- ← Вдовий горб и его лечение
- Вертеброгенная торакалгия →
Лечение дорсопатии пояснично крестцового отдела позвоночника
Чтобы понять, что такое дорсопатия и почему болезнь получила подобное название, следует обратиться к дословному переводу. По латыни «dorsum» означает «спина», а «patia»– «болезнь».
Поэтому дорсопатией называют заболевания, поражающие позвоночник, в данном случае пояснично-крестцовый отдел.
Сопровождаются периодическим болевым синдромом, обладают дегенеративным, дистрофическим, деформирующим, воспалительным и травмирующим характером.
Дорсопатия чаще всего развивается у людей старше 50 лет, так как в их организме начинают происходить дистрофические изменения костной ткани. Но иногда недуг поражает и молодежь.
Известно несколько разновидностей подобной патологии, но чаще всего (в 60-80%) встречается дорсопатия поясничного отдела позвоночника.
Такая ситуация связана с тем, что область поясницы является самой уязвимой.
Причины патологии
Дорсопатия пояснично-крестцового отдела может быть:
- Острой – длится не более трех недель;
- Подострой – продолжительность болезни варьирует от трех до 12 недель;
- Хронической – симптоматика сохраняется более 12 недель.
Известно множество факторов, способных привести к возникновению дорсопатии:
- Наследственная предрасположенность;
- Длительное пребывание в неудобных позах и несоблюдение эргономических приемов;
- Гиподинамия – малоподвижный образ жизни;
- Периодические чрезмерные нагрузки у людей, не занимающихся физической работой;
- Патологии позвоночника (остеохондроз, спондилоартроз, остеомиелит, опухоли);
- Нарушения осанки (сколиоз, кифоз, сутулость);
- Травматические повреждения;
- Вибрации;
- Сбои в функционировании желудочно-кишечного тракта;
- Нарушения обмена веществ;
- Работа в условиях низкой температуры и повышенной влажности;
- Частые простуды;
- Ожирение;
- Однообразное питание;
- Курение;
- Злоупотребление алкогольными напитками;
- Чрезмерное потребление пряностей, копченостей, солений, жареных блюд.
Обычно поясничная дорсопатия развивается под воздействием нескольких факторов.
Симптомы и стадии развития
В развитии дорсопатии различают 4 стадии:
- Первая – патологические изменения охватывают только межпозвоночный диск, симптоматика отсутствует;
- Вторая – повреждаются суставы, защемляются нервные корешки;
- Третья – образуются протрузии и грыжи, что сопровождается острыми болями;
- Четвертая – позвонки смещаются, вследствие чего мышцы спазмируются, ограничивается подвижность позвоночника.
Основной признак патологии – болевые ощущения на уровне поясницы. Они могут быть:
- Локальными – возникают всегда в участках поражения позвоночника, они постоянные, усиливаются при изменении позы;
- Проекционными, или отраженными – проявляются по ходу поврежденного нерва;
- Корешковыми, или невропатическими – они тупые и ноющие, всегда иррадиируют в конечности и крестец, при физических нагрузках усиливаются, приобретая «простреливающий» характер.
- Некорешковыми – причиняются мышечными спазмами.
Также обнаруживаются и другие симптомы:
- Головокружения;
- Тошнота;
- Шум в ушах;
- Мышечное напряжение и спазмы;
- Снижение рефлексов;
- Сутулость и хромота;
- Ограничение амплитуды движений;
- Ломота и онемение в конечностях;
- Нарушение чувствительности (парез);
- Мышечная слабость, а нередко и паралич.
Эти признаки характерны для большинства больных. Но возможны и индивидуальные особенности в проявлении дорсопатии. При появлении малейших симптомов патологии следует обратиться к врачу. Без квалифицированной медицинской помощи дорсопатия перейдет в хроническую форму.
Диагностика
Сначала врач изучает жалобы пациента и определяет присутствие в анамнезе заболеваний и травм позвоночника. Затем пациента направляют на диагностическое обследование:
- Рентгенографию позвоночника – этот метод является основным;
- Компьютерную или магнитно-резонансную томографию;
- Электронейромиографию – позволяет определить состояние мышц и нервов;
- Анализы крови.
На основе результатов диагностики подбирают индивидуальные методы лечения дорсопатии.
Методы лечения
Если диагностирована дорсопатия пояснично крестцового отдела позвоночника, лечение должно быть комплексным. Только в таком случае удастся победить болезнь.
Обычно лечат дорсопатию консервативными методами.
К хирургическому вмешательству прибегают только при сильном повреждении позвоночника и невозможности купировать боли лекарствами.
На начальных стадиях болезни все усилия направляют на купирование боли.
С этой целью ограничивают физическую активность, назначают блокады, нестероидные противовоспалительные средства и миорелаксанты.
Рекомендуется спать на ортопедических постельных принадлежностях и периодически носить корсет.
Только после устранения боли приступают к восстановлению организма и проведению мероприятий по предотвращению прогрессирования патологии. Врач подбирает индивидуальный комплекс лечебной гимнастики.
Он поможет укрепить мышечный корсет, выработать правильную осанку, увеличить гибкость позвоночника.
Мануальная терапия избавит от мышечных спазмов, подкорректирует осанку, активирует кровообращение и улучшит питание тканей.
Формы болезни
Дорсопатия бывает разных форм. В зависимости от места расположения патологического участка, выделяют:
- патологию шейного отдела;
- недуг грудного отдела;
- заболевание пояснично-крестцового отдела.
При патологии в воспалительный процесс могут быть вовлечены разные виды тканей. По этому показателю заболевание делится:
- Деформирующие. Его главными признаками является изменение межпозвоночных дисков.
- Спондилопатия. Трансформации фиксируются в костной ткани.
А также есть и другие виды дорсопатии, которые характеризуются ускоренным разрушением дисков. Во время этого процесса происходит сдавливание спинного мозга, нервов.
Формы дорсопатии
При разных формах патологии назначается различное лечение. При этом учитываются индивидуальные особенности организма, присутствие аллергической реакции на медикаменты, уровень физической активности и многое другое.
Симптомы
Симптомы дорсопатии шейного и грудного отдела позвоночника, а также поясничной зоны, чаще всего выражаются либо в острой интенсивной боли, либо в виде ноющего болевого синдрома, который продолжается длительное время. Поясничный дорсопатит часто связан с онемением ног и нижней части спины.
Шейная дорсопатия нередко приводит к онемению рук, а также сопровождается головной болью и нарушениями координации. В некоторых случаях продолжительное течение болезни может привести к ухудшению памяти, мыслительных функций и зрения. Грудная локализация заболевания может сопровождаться дискомфортом при вращении туловища, чихании и кашле.
Основные симптомы заболевания в основном таковы:
- боли в области спины, надплечья, шеи, нижних и верхних конечностей, и усиления болевого синдрома при нагрузках на позвоночник, глубоких вдохах и резких движениях;
- нарушение чувствительности в некоторых зонах, чувство ломоты, гипотрофия мышечных тканей в конечностях, парезы, мышечные спазмы, ухудшение рефлексов;
- возможны дегенеративные изменения сосудистых тканей и нервных окончаний;
- поражение нервных корешков может вызвать мышечную дистрофию в области спины, а также стреляющие боли.
Дискомфорт и боли могут прослеживаться в области всего позвоночного столба
Стадии дорсопатии
Международная классификация выделяет три основных вида дорсопатии:
- Вертеброгенная (спондилопатия) — характеризуется деструктивными изменениями только в позвонках и околопозвоночных тканях.
- Деформирующая – характеризуется деструктивными изменениями высоты и формы межпозвонковых дисков.
- Дискогенная – характеризуется деструктивным изменением дисков с образованием протрузий, грыж.
Если рассматривать виды дорсопатии по локализации, то выделяют:
- Дорсопатию шейного отдела позвоночного столба.
- Дорсопатию грудного отдела позвоночного столба.
- Дорсопатию поясничного отдела позвоночного столба.
- Полидорсопатия.
По временному характеру выделяют:
- Хроническую
- Острую
- Подострую
Развитие заболевания проходит в 4 стадии:
- 1 стадия (хондроз) — начальный этап заболевния, который проблематично диагностируется в связи с незначительными проявлениями заболевания. На данной стадии происходит деструктивное изменение диска, при котором ярко выраженных симптомов человек не испытывает, ощущая лёгкий дискомфорт в поясничном отделе.
- 2 стадия — характеризуется изменениями в косной ткани позвонков, суставов межпозвонковых и прилегающих тканей. Данная стадия сопровождается более интенсивными болями в связи с защемлением нервных окончаний.
- 3 стадия — на данной стадии клинические проявления заболевания наиболее выражены. Отмечаются стреляющие боли в области поясничного отдела позвоночника, миалгия. На данной стадии формируются протрузии и межпозвоночные грыжи.
- 4 стадия — характеризуется смещением позвонков, которое вызывает спазм мышц, сдавливание прилегающих тканей и нервных окончаний. Данная стадия приводит к обездвиживанию позвонков или целого отдела позвоночника.
Стадия дорсопатии определяется по характерным рентгенографическим признакам поражения дисков и позвонков дегенеративно-дистрофической патологией. Это количество сформировавшихся костных наростов (остеофитов), степень разрушения хрящевых тканей и деформации костных структур. Для каждой стадии характерны свои клинические проявления.
| Стадии дорсопатии | Характерные особенности |
| Первая | Морфологические изменения на рентгенограмме отсутствуют. После физических нагрузок возникают слабые дискомфортные ощущения, часто принимаемые больным за мышечное перенапряжение |
| Вторая | На краях костных пластинок образуются единичные остеофиты на фоне умеренной деформации позвонков, уплощения дисков. Боль возникает в дневные часы, усиливается при повышении двигательной активности |
| Третья | При остеохондрозе на этом этапе наблюдается формирование грыжевого выпячивания, появляются первые неврологические расстройства. Боли становятся постоянными, возникают днем и ночью |
| Четвертая | Позвонки сильно деформированы, образуются множественные костные наросты. Диск истончен, частично или полностью разрушен. Интенсивность болей может несколько снижаться из-за намеренного ограничения человеком подвижности |
Лечение
Лечение делится на две части в зависимости от тяжести течения:
- Консервативное — основной вид терапии. В первую очередь купируется болевой синдром приёмом обезболивающих средств (НПВС, антидепрессанты, наркотические анальгетики). Физиолечение (магнитная терапия, токи низкой частотности, аппликации с димексидом). ЛФК и массаж.
- Оперативное вмешательство применяется при тяжёлом и запущенном течении. Проводится иссечение грыж и укрепление позвоночного столба пластинами для его лучшей фиксации. Фиксация — временный этап и предназначен для того, чтобы дать время восстановится тканям и структурам позвоночника. И также может проводиться протезирование межпозвонковых дисков, но искусственные диски не так долговечны и быстро изнашиваются.
Дорсопатия пояснично-крестцового отдела позвоночника: что это и как лечится
Содержание
В качестве лечения могут назначаться так медикаментозные препараты так и различные виды физических лечебных упражнений. Комплекс составляется лечащим врачом или инструктором, с учетом степени поражения и возможностей организма человека.
Чтобы получить хороший эффект, можно применять специальные тренажеры. Они восстанавливают мышечный тонус, воздействуют на причины заболевания.
Рассмотрим основные виды лечения дорсопатии.
Курс лечения, как правило, проводится комплексно. Одновременно могут применять лекарственные препараты, упражнения ЛФК, физиотерапия.
Используются препараты, которые снимают воспаление. Все средства следует применять под контролем врача. Снять боль помогают мази и гели.
Если боль очень сильная, нестероидные препараты назначаю в виде инъекций.
В качестве лекарственных средств используют:
- Кетопрофен;
- Ибупрофен;
- Диклофенак;
- Мелоксикам;
- Целекоксибы.
Врач может назначить применение гормональных средств. Выполняют внутрисуставные инъекции и блокады. Для этого используют Дипроспан.
Важно помнить, что все препараты имеют значимые побочные эффекты.
Прием одних медикаментов не избавит полностью от недуга, для этого следует применять другие методы.
Хорошим дополнением к приему медикаментов является физиотерапевтические процедуры. Выделяют ряд методов лечения.
К ним относятся:
- Электрофорез;
- Лазеротерапия;
- Массаж;
- Электроимпульсная терапия.
Все эти процедуры позволяют восстановить позвоночник и его функции. Если причиной дорсопатии стал остеохондроз, рекомендуют использовать УВЧ. Массаж применятся чаще всего курсом.
Подержать позвоночник, и улучшить состояние помогут оздоровительные упражнения. Лечебная гимнастика показана людям в любом возрасте. Она помогает снять болевые ощущения в пояснице.
Внимание!
Не следует заниматься гимнастикой при обострении, наличии «прострелов»
Приступать к занятиям следует поле того как пройдет болевой синдром.
Комплексы оздоровительных упражнений помогают справиться с болезнью.
Содержание
Симптомы дорсопатии
Какие признаки характеризуют дорсопатию?
Первые симптомы — это болезненные ощущения в поясничном отделе. Может развиваться тупая боль в пояснично-крестцовом отеле. Часто такой признак проявляется в момент передвижения или после физических нагрузок.
Еще одним из симптомов является люмбаго. Другое название этого симптома – прострел.
Развивает острая боль при резких движениях, чихании. Периодически боль может распространяться на нижние конечности. В такой ситуации, человек будет стараться как можно быстрее перенести вес тела с больной на здоровую ногу.
Тупые боли могут отдавать в ягодичную мышцу, становятся сильнее, если человек стоит. В некоторых случаях, у пациента может наблюдаться хромота.
При совершении вращательных движений корпусом или наклонов, болевые ощущения обостряются.
На появление неприятных симптомов может влиять перемена погоды.
- Судороги в икроножных мышцах;
- Онемение одной или обеих нижних конечностей;
- Нарушение подвижности в пояснице;
- Вынужденное положение – невозможно полностью выпрямиться.
Заболевание протекает в несколько стадий развития, условно их выделяют три.
Первая. Патология протекает в межпозвоночном диске и проявляется небольшими ощущениями дискомфорта. Многие люди, страдающие таким недугом, могут совершенно не предавать этому значения. Обнаружить начальную стадию достаточно сложно. Чтобы правильно поставить диагноз, используется инструментальная диагностика.
Вторая. Формируется воспалительный процесс. Воспаление начинает распространяться, развивается корешковый синдромом. Нарушение подвижности позвонков — расстояние между ними становится значительно меньше. Это вызывает давление на нервные окончания и кровеносные сосуды. Затрудняется отток лимфатической жидкости, что приводит к местному отечному синдрому.
Третья. Симптомом является появление межпозвоночной протрузии или грыжи. Это сопровождается сильнейшими болевыми ощущениями в спине. Возможно искривление позвоночника в виде лордоза, кифоза или сколиоза.
При появлении каких-либо симптомов, следует незамедлительно посетить специалиста.
Только врач сможет поставить правильный диагноз и назначить эффективный курс терапии.