Существует несколько заболеваний, связанных с эндокринной системой. Наиболее опасное — синдром Кушинга у собак, его симптомы, лечение и диагностика — тема сегодняшней статьи.
Что такое синдром Кушинга?
Патология эндокринной системы, связанная с постоянным избыточным содержанием кортизола в крови, называется синдромом Кушинга. Выработка гормона осуществляется надпочечниками, их активность “контролируется” гипофизом.
Кортизол — гормон, участвующий в обменных процессах организма. Отвечает за артериальное давление, свертываемость крови, способствует выработке адреналина в момент стрессовых условий окружающей среды.
Гипофиз — железа внутренней секреции, находящаяся у основания головного мозга, влияющая на обмен веществ, рост и развитие животного. Кроме этого, выделяет гормон АКТГ, стимулирующий работу надпочечников. Те «выбрасывают» в кровь кортизол, когда концентрация достигает нормы, затормаживается работа гипофиза. Соответственно, происходит понижение АКТГ, стимуляция надпочечников прекращается, кортизол выделяется в маленьких количествах.
Когда отлаженный механизм дает сбой, начинается бесконтрольное поступление кортизола в кровь. Это и есть синдром Кушинга или гиперадренокортицизм.
Причины развития синдрома Кушинга
Болезнь Кушинга представляет собой эндокринную патологию у собак, сопровождающуюся избыточным синтезом стероидного гормона кортизола. Глюкокортикоид по мнению ветеринарных специалистов участвует в регуляции углеводного и липидного обмена, а также обладает иммунодепрессивной активностью. При развитии гиперадренокортицизма происходит стремительное нарушение обмена веществ в организме, приводящее к истощению и сокращению жизни питомца.
Причинами эндокринной патологии у собак в ветеринарной медицине принято считать следующие факторы:
- Наследственная предрасположенность. Причина характерна для молодых особей и мало изучена генетиками.
- Неграмотное или бесконтрольное применение кортикостероидных гормонов для лечения животных. Курс терапии гормональными препаратами (Дексаметазоном, Преднизолоном, Метипредом) должен сопровождаться обязательным регулярным контролем за биохимическими показателями крови.
- В противном случае искусственные гормоны приводят к развитию ятрогенной формы синдрома Кушинга у собак.
- В ряде случав причиной развития гиперадренокортицизма у животных является неопластическая. Опухоль в области гипофиза приводит к тому, что орган теряет контроль выработки кортизола надпочечниками, что сопровождается эндокринным сбоем в организме. По ветеринарной статистике 80-85% всех случаев болезни Кушинга является избыточная секреция гормона вследствие развития опухоли гипофиза.
- Нарушение со стороны надпочечников – интоксикация, развитие новообразования, серьезный воспалительный процесс нередко приводят к тому, что надпочечники не реагируют на поступающие от гипофиза импульсы и синтезируют кортизол в повышенном количестве. В ряде случаев карцинома надпочечников может самостоятельно продуцировать гормон, резко увеличивая его концентрацию в крови животного.
По наблюдению опытных собаководов и ветеринарных терапевтов чаще недугу подвержены питомцы в возрасте 7-10 лет. Генетическая предрасположенность к эндокринному заболеванию отмечается у таких пород, как боксеры, терьеры, немецкие овчарки, пудели, таксы. Половой зависимости не прослеживается. Клинические случаи чаще наблюдаются у стерилизованных и кастрированных особей.
Рекомендуем прочитать о болезни Аддисона у собак. Из статьи вы узнаете о причинах и симптомах болезни Аддисона, диагностике и лечении питомца.
А здесь подробнее о причинах появления проплешин у собак.
Лечение синдрома Горнера у собак
Наиболее важная часть – установить область поражения. В общем, преганглионарные поражения имеют менее благоприятный прогноз, чем постганглионарные повреждения. При постганглионарном синдроме Горнера у собак при невыясненной причине проводят симптоматическое лечение с фенилэфриновыми каплями (0,125% или 10%) для уменьшения клинических признаков. Большинство случаев постганглионарного синдрома Горнера у собак разрешаются самопроизвольно за 6 недель. Если поражения преганглионарные, обязательны дополнительные диагностические процедуры для установления области и причины, включая неврологическое обследование, рентгенографию шейного и грудного отделов позвоночника, компьютерную или магнитно-резонансную томографию. Кошкам с синдромом Горнера рекомендуется сделать рентген грудной клетки из-за часто встречающейся у них лимфосаркомы. Острота зрения у собак и кошек с синдромом Горнера не снижается.
Ветеринары Москвы ответят на ваши вопросы. Ветцентр: 8 (499) 110-01-05
2007-2020 Сеть Ветеринарных Клиник в Москве «ВАСИЛЁК»
Симптомы
Основными симптомами, по которым можно определить наличие у собак синдрома Горнера являются:
- У пса на пораженной стороне лица опускается веко.
- В пораженном глазе происходит сильное сужение зрачка.
- На пораженном глазе западает глазное яблоко.
- Происходит опущение третьего века, сопровождающееся покраснением и конъюнктивитом.
- У пса начинается повышенное слюноотделение.
У некоторых собак синдром сопровождается параличом той стороны тела, на которой находится запавший глаз и тетрапарезом — оба эти симптома возникают, если причиной заболевания являются поражения спинного мозга пса.
Синдром Горнера не вызывает у питомца боли либо какого-то дискомфорта, и никак не отражается на качестве жизни животного (даже острота зрения не снижается), кроме его внешнего вида.
Симптомы Кернига и Брудзинского: что это такое, верхний, средний и нижний
При поражении оболочки головного и спинного мозга в результате менингеальной инфекции или кровоизлияния, важнейшими симптомами для установления первичного диагноза являются проявления, установленные благодаря трудам польских и российских врачей-педиатров —, Иозефа Брудзинского и Владимира Кернига.
Разработанные терапевтами методы первичной диагностики поражения мозговых оболочек позволяют в короткий срок оказать необходимое терапевтическое лечение, предотвратив страшные последствия заболевания. Рассмотрим подробнее признаки травмирования мозга в данной статье.
Характеристика синдрома
Методика определения Брудзинского и Кернига заключается в выявлении ранних признаков раздражения мозговых оболочек инфекционными возбудителями или травматическими повреждениями.
Синдром Кернига и Брудзинского составляет особую ценность, так как позволяет на ранних этапах определить наличие заболевания, опережая инструментальную и лабораторную диагностику.
Причинами положительного синдрома являются такие заболевания, как:
- сепсис,
- менингит,
- рак и метастазирование,
- доброкачественные опухоли спинного и головного мозга (прим. гемангиома),
- мозговое кровоизлияние, инсульт,
- гнойные воспалительные заболевания ЛОР органов (отит, гайморит),
- абсцесс,
- открытые ранения в области позвоночного столба.
Ученые долгие годы исследовали влияние повреждений ЦНС на первичные рефлексы пациентов. В результате исследований, они обнаружили взаимосвязь между сопротивлением мышц шеи, нижних и верхних конечностей и поражением мозга.
Синдром Кернига
Разработанный в 20 веке симптом Кернига не теряет своей актуальности до сих пор и является подспорьем в диагностике серьезных патологий ЦНС.
Чтобы проверить положительный симптом Кернига пациента укладывают на спину и сгибают одну ногу под прямым углом в тазовом и коленном суставе.
Далее, врач пытается пассивно разогнуть эту ногу в коленном сочленении, однако это оказывается невозможным из-за повышения ригидности разгибателей.
Данный симптом проявляется с обеих сторон тела пациента.
Исключение из правила составляют те случаи, когда у пациента помимо поражения оболочек мозга имеется парез —, мышечное ослабление, тогда, симптом Кернига может не быть отрицательным с обеих или одной стороны тела.
В пожилом возрасте мышцы-сгибатели склонны к повышению тонуса и контрактуре. В таком случае может быть отмечен ложно-положительный синдром.
Что делать при положительной реакции
Положительный синдром Брудзинского и Кернига предполагает наличие патологий мозговых оболочек. Однако, первичный диагноз должен быть подтвержден общей клинической картиной, УЗИ, МРТ, КТ, анализами крови, люмбальным и физикальным исследованием.
На основании результатов диагностики, вида и степени заболевания врачом подбирается эффективное лечение.
Менингиальная инфекция требует приема антибиотиков, уменьшения реабсорбции воды и солей в тканях и их ускоренное выведение из организма, а также восстановление баланса электролитов.
При опухолевых новообразованиях пациенту положено хирургическое вмешательство и лучевая терапия.
При кровоизлиянии в мозг пациенту назначаются медикаменты, препятствующие образованию тромбов и повышенной свертываемости крови, предупреждающие повреждение нейронных сетей, ингибирующие окисление свободных радикалов и других токсичных веществ.
В тяжелых стадиях болезнь подвергается хирургическому вмешательству.
Заключение
Симптомы Кернига и Брудзинского позволяют на ранней стадии выявить патологию спинного и головного мозга.
Благодаря своевременно начатому лечению инфекционных поражений, терапия в большинстве случаев оканчивается полным выздоравлением пациента.
При выявлении злокачественных опухолей и тромбоза, раннее лечение не умаляет последствий заболевания, однако способно предотвратить некоторые симптоматические проявления.
Для предотвращения повреждения оболочки мозга специалисты рекомендуют прививаться от инфекционных возбудителей, вовремя лечить ОРВИ, грипп, бактериальные заболевания, регулярно заниматься спортом, следить за артериальным давлением и придерживаться здорового образа жизни.
Особенности развития синдрома у детей
У детей менингит протекает с некоторыми особенностями:
- Общеинфекционные признаки – резкий подъем температуры, тахикардия, ухудшение аппетита. Кожа ребенка при этом становится бледнее, а на ее поверхности часто появляются геморрагические высыпания. Могут наблюдаться и неспецифические признаки инфекции – почечная или дыхательная недостаточность, сильное расстройство стула.
- Общемозговой синдром — характеризуется сильными головными болями, рвотой и нарушением сознания. При заболевании у детей нередко наблюдаются судороги, интенсивность которых может варьироваться от легких подергиваний отдельных мышц до приступов эпилепсии.
- Менингеальные симптомы — наиболее типичны для больных детей. Ребенок, пораженный инфекцией, принимает «позу взведенного курка» — лежит на боку с откинутой назад головой и согнутыми конечностями. Из-за повышенного давления внутри черепа у грудничков отмечается выпячивание родничка и выступание вен на веках и голове.
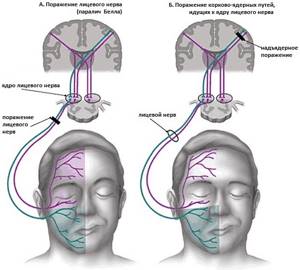
Гнойный менингит у детей может прогрессировать с присоединением вторичных форм инфекции – сепсиса, пневмонии, артрита. Наиболее серьезные последствия патологии – полное нарушение интеллекта паралич конечностей, поражение лицевых нервов.
Профилактика и прогноз
При первых симптомах очень важным моментом является своевременное обращение к специалисту
При условии своевременно начатой терапии прогноз является благоприятным. Грамотное лечение способно обеспечить полное выздоровление пациента. Но даже в этом случае возможно наличие остаточных явлений в виде цефалгии или астении, которые наблюдаются в течение нескольких месяцев.
Менингеальный синдром, возникающий на фоне тяжелых поражений ЦНС, может иметь неблагоприятный прогноз. То же самое возможно и при онкопатологиях. К тому же течение инфекционного процесса может быть настолько быстрым, что врачи не успеют предпринять соответствующих мер. Поэтому очень важным в данном случае является своевременное обращение к специалисту. Счет здесь может идти не на дни, а на часы.
Менингит (meningitis, от греч. meningea – это оболочка мозга, а –itis – это латинское окончание, обозначающее воспаление) – представляет собой воспалительный процесс, вызванный инфекционным агентом (бактерия, грибок, вирус, простейшее), который поражает оболочки спинного и головного мозга.
И спинной, и головной мозг покрыт тремя видами оболочек:
- твёрдая;
- паутинная;
- мягкая.
В зависимости от того, какая из них поражена, выделяют:
- пахименингит, вовлекающий в процесс dura mater (твёрдую мозговую оболочку);
- лептоменингит, затрагивающий мягкую и арахноидальную (паутинную) оболочку.
На практике чаще всего воспаление затрагивает мягкую мозговую оболочку, что и именуют менингитом. Эта патология может возникать как отдельное заболевание, а может носить вторичный характер и развиваться на фоне другого инфекционного процесса в организме.
В основном пик заболеваемости приходится на осенне-весенний период, когда наблюдаются перепады температур и ослабевает иммунитет. Страдают от менингита в 1,5 — 2 раза чаще мужчины и дети.
Менингеальные знаки отрицательные. Менингеальные симптомы – что это? определения менингеальных симптомов
В понятие синдрома входят следующие симптомы:
- общемозговые;
- общеинфекционные;
- менингеальные.
7 фактов об инфекционном менингите
- Наталия Сергеевна Першина
- 23 июля 2020 г.
Наряду с перечисленными признаками, наблюдается нарушение динамики ликворной жидкости и патологические изменения в спинномозговом веществе.
Общемозговые симптомы – реакция ЦНС на воспалительные процессы, происходящие в оболочках головного мозга. При любом виде менингита наблюдаются признаки, присущие инфекционным заболеваниям.
Менингеальные симптомы проявляются повышенной реакцией органов чувств на внешние факторы, изменением рефлекторных функций и напряжением мышц.
Этиология заболевания
В основе патологии могут лежать различные возбудители, которые начинают развиваться на фоне ослабленной иммунной системы. Ответственны за бактериальный менингит у детей:
- пневмо- и менингококки;
- стрепто- и стафилококки;
- гемофильная палочка;
- туберкулез;
- энтеробактерии;
- спирохеты;
- риккетсии.
Асептический вид болезни вызывают вирусы:
- энтеровирусная инфекция;
- микроорганизм Коксаки;
- эпидемический паротит, или так называемая свинка;
- полиомиелит;
- укус энцефалитного клеща;
- ветряная оспа;
- краснуха;
- корь;
- адено- и ECHO-вирусы;
- герпес.
Симптоматика проявляется через несколько часов после атаки, в редких случаях — через сутки. А также детский менингит может быть вызван патогенными грибками, малярийным плазмодием или различного вида гельминтами.
Перенос инфекции происходит прямым путем через фрагменты слизи при чихании или кашле. В организм возбудители патологии попадают через носоглотку. Болезнь имеет инкубационный период, когда симптоматика еще не проявилась, а человек является контагиозным. А также причиной возникновения менингита может стать ряд патологий:
- воспалительные инфекции в органах дыхания;
- отит, аденоидит;
- аномальное строение черепа, искривление носовой перегородки, синусит;
- фурункулез с локализацией на лицевой части, кариес;
- авитаминоз.
Развитие патологии у младенцев провоцируется:
- внутриутробными инфекциями;
- недоношенностью плода;
- гипоксией при осложненных родах.
В раннем возрасте способствует болезни плохой уход, переохлаждение, смена климата и чрезмерные физические нагрузки. Аномалия возникает на фоне несформированной иммунной системы и слабой сопротивляемости гематоэнцефалического барьера.
Клиническая картина
Поскольку менингеальный синдром складывается из нескольких видов симптомов, следует рассмотреть клиническую картину каждого из них по отдельности.
Общемозговые симптомы
Основной признак повреждения структур мозга – головная боль. Ее характер, как правило, распирающий, а место локализации нечеткое. При этом больной чувствует сильное давление на глаза.
Вначале дискомфортные ощущения появляются периодически, а затем наблюдаются постоянно и становятся устойчивыми к приему любых обезболивающих средств. В утренние часы интенсивность приступов может быть несколько выше, чем в вечернее время.
Это объясняется просто – после сна, когда человек провел долгое время в горизонтальном положении, ухудшается отток биологических жидкостей из мозга.
8 видов менингита головного мозга
- Наталия Сергеевна Першина
- 23 мая 2020 г.
После того как больной принимает вертикальное положение, процесс лимфообращения восстанавливается, в свою очередь, снижается и головная боль.