Одна из форм стоматологических аномалий – костные выступы челюсти. По-научному их называют экзостозы. В переводе с греческого это означает «кость снаружи».
Почему появляются костные наросты на челюсти
Причины костных наростов на челюсти:
- наследственность – высокий шанс заболеть у членов одной семьи;
- врожденные челюстные аномалии;
- травмы — ушибы и переломы челюсти;
- нарушения в работе эндокринной системы;
- некоторые инфекционные болезни — например, сифилис.
- невооруженным глазом видны единичные или множественные выпуклости;
- появилось ощущение, что языку не хватает места;
- язык постоянно трется о десневые шишки;
- возникают периодические боли ноющего характера.
Кроме того, шишки иногда образуются после сложного удаления зубов. При серьезном повреждении и смещении костной ткани в сторону может быть неправильное сращение с формированием костного выступа на челюсти.
Симптомы костных наростов на челюсти
Костные наросты на челюсти распознают по таким признакам:
Но если такие образования не доставляют неудобств, человек может и не подозревать об их существовании. Поэтому стоит пройти диагностику костных наростов в клинике и своевременно от них избавиться. Ведь в самом худшем случае патология может переродиться в злокачественную опухоль.
При обследовании в стоматологии используется рентген. Делается прицельный снимок зуба или ортопантомограмма – панорамное изображение, на котором можно подробно рассмотреть состояние сразу обеих челюстей.
Как лечат костные выступы челюсти
Костные наросты на нижней челюсти или на верхней лечат только хирургическим путем. Их удаляют под местной анестезией либо наркозом – выбор способа обезболивания зависит от размера и места расположения патологии.
В ходе операции стоматолог надрезает ткани десны и удаляет новообразование, спиливая и сглаживая его специальными инструментами. В большинстве случаев такой метод лечения наростов челюсти не вызывает осложнений. Возможен лишь небольшой послеоперационный отек, который проходит после приема обезболивающих и заживляющих препаратов.
В период восстановления надо строго следовать рекомендациям лечащего врача. Чтобы не разошлись швы, и не было воспаления, необходимо употреблять только мягкую негорячую пищу, чистить зубы с осторожностью, не курить и отказаться от других вредных привычек.
Стоимость лечения костных наростов на челюсти достаточно невысока по сравнению с ценами на другие хирургические операции. Самые простые случаи обходятся пациенту не дороже лечения кариеса.
Этиология и патогенез
Причины возникновения и происхождения остеомы до конца не известны. Некоторые исследователи считают ее развивающимся в определенное время новообразованием. Иные склонны классифицировать поражение как аномалию развития черепно-лицевых костей.
В качестве возможных этиологических факторов врачи также назвали:
- травмы, поскольку большинство образований расположено именно в нижней части, более восприимчивой к травматическим поражениям;
- сочетание травмы и мышечного растяжения;
- инфекционные или воспалительные процессы ротовой полости или костной ткани челюсти
Исследование этиологии доброкачественного поражения челюсти
Причины возникновения и происхождения остеомы до конца не известны. Некоторые исследователи считают ее развивающимся в определенное время новообразованием. Иные склонны классифицировать поражение как аномалию развития черепно-лицевых костей.
Клинические проявления
Признаки остеогенной саркомы челюсти бывает сложно обнаружить продолжительное время. В некоторых случаях симптомы можно заподозрить с первых дней повреждения клеток, но иногда болезнь обнаруживают спустя несколько лет от ее начала.
Типичные проявления заболевания:
Боль – характерная особенность челюстной остеосаркомы. Если болезнь локализуется на нижней челюсти, болевые ощущения появляются очень быстро, и отдают на зубы, находящиеся в непосредственной близости к опухоли. При поражении саркомой верхней челюсти боль может не проявляться сразу. В начальной стадии саркомы боль обычно имеет ноющий характер и беспокоит по ночам.
Ее сопровождают такие симптомы, как:
- зуд в области десен;
- расшатывание зубов;
- гиперемия десневых тканей.
Со временем, по мере роста опухоли боль приобретает более выраженную интенсивность. Прием анальгетиков не может устранить ее. Кроме этого, больному становится тяжело смыкать челюсть, пережевывать пищу.
Отек. В процессе развития остеогенной саркомы, она поражает окружающие ткани. Лицо отекает. В области отека может ощущаться потеря чувствительности. Возникают уплотнения, которые характеризуются болезненностью. Может происходить деформация лицевых тканей. В районе подбородка может быть чувство онемения (синдром Венсана).
Температура. В начале поражения остеосаркомой температура бывает в редких случаях. Она может колебаться на уровне субфебрильных показателей (до 38оС) и держаться несколько дней. Потом она проходит. Когда опухоль начинает распадаться, температура может подняться до 40оС. Держаться на этом уровне она может достаточно длительное время. Особенно это проявляется на фоне ослабления иммунитета и присоединения вторичной инфекции.
Общая симптоматика
Как и для всех онкологических болезней, для остеогенной саркомы характерны классические симптомы:
- снижение трудоспособности;
- общая слабость;
- ослабление иммунной системы;
- увеличение лимфоузлов и воспаление лимфатической системы;
- раздражительность.
Симптомы центральной и периферической остеогенной саркомы
Удаление экзостоза в стоматологии
После получения результатов диагностических исследований врачом решаются основные вопросы: Как лечить экзостоз? Требуется ли хирургическое вмешательство?
При обнаружении экзостоза на десне при плановом осмотре стоматологом образование остается без лечения и ставится под динамическое наблюдение.
В случаях, когда причиной патологии являются нарушения функции органов гормональной или кровеносной системы, есть шанс избавиться от нароста путем лечения сопутствующего заболевания без операционного иссечения опухоли. В других же случаях хирургическое лечение обязательно. Операция имеет свои показания и противопоказания.
Показания и противопоказания к удалению
Как любое хирургическое вмешательство, удаление экзостоза в стоматологии имеет ряд показаний и противопоказаний.
| Показания | Противопоказания |
| 1. Быстрое увеличение экзостоза в размерах. | 1. Заболевания надпочечников. |
| 2. Дискомфорт, препятствующий ведению полноценной жизни. | 2. Сахарный диабет 1 и 2 типа. |
| 3. Нарушения эстетичности и конфигурации лица. | 3. Болезни крови и кровеносных сосудов. |
| 4. Возможность перерастания доброкачественного новообразование в злокачественное. | 4. Нарушения функции органов гормональной системы. |
| 5. Скорое ортопедическое лечение. | 5. Бактериальные или грибковые инфекции в полости рта. |
Как проходит операция по удалению экзостоза в стоматологии
Операция проводится после мандибулярного (проводникового) местного обезболивания. Удаление осуществляется с помощью специального лазера, позволяющего предотвратить кровотечение во время хирургического вмешательства.
Этапы удаления экзостоза в стоматологии:
- С помощью аппарата выполняется надрез на десне, после чего слизистая ткань отслаивается от поверхности костного нароста.
- Экзостоз спиливается специальными борами стоматологической бормашины.
- Костное основание челюсти шлифуется до создания абсолютной гладкости.
- Накладываются швы аккуратными стежками с небольшим отступом.
Как правило, при надлежащем уходе за полостью рта после операции раны заживают быстро без возникновения осложнений.
Видео: удаление экзостоза
Возможные осложнения
Нередко после удаления экзостоза в полости рта в течение 1-2 суток наблюдается увеличение температуры тела до 38 градусов. Такое явление считается нормальным и объясняется активизацией работы лейкоцитов в крови на фоне воспалительного участка десны.
Другие осложнения могут возникать лишь при несоблюдении рекомендаций специалиста. Плохая гигиена ротовой полости, употребление горячей пищи, и курение могут замедлить регенерацию тканей, привести к расхождению швов и вызвать воспалительные процессы.
Помимо внешних факторов, осложнить заживление тканей может ослабленный иммунитет, поэтому врачи-стоматологи после лечения назначают комплекс витаминов и минералов.
Лечение
Лечение остеом только хирургическое, конкретный способ проведения операции выбирает врач с учетом локализации, размеров, имеющихся симптомов. Перед удалением опухоли проводится исследование на гистологию.
ФАКТ! При отсутствии симптомов и жалоб со стороны пациента рекомендуется диспансерное наблюдение. Специфического лечения остеом не существует.
Местонахождение неоплазии – определяющий фактор выбора хирургического метода и специалиста. В частности, при остеоме черепа манипуляции выполняются нейрохирургами и челюстно-лицевыми хирургами, а опухоли бедренных костей, пятки или стопы удаляют хирурги-травматологи.
Лазер
Операция планируется заранее, поскольку техника проведения зависит от жалоб пациента, габаритов образования и наличия/отсутствия осложнений со стороны внутренних органов. В последнее время все чаще применяется лечение лазером.
Лазерный способ особенно востребован в случае поражения костей черепа и лица
Операция делается под общей анестезией, через разрез. При необходимости осуществляется трепанация черепа с иссечением всех патологически измененных тканей вместе с кровеносными сосудами.
Радиочастотное облучение
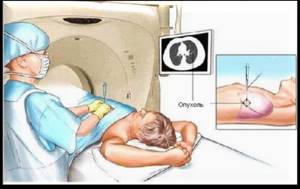
Стоит отметить, что лазер – это не единственный высокотехнологичный метод. Более современной и действенной операцией является радиочастотное облучение с КТ-наведением. Она позволяет предотвратить рецидивы, кровотечения и осложнения инфекционного характера.
Радиочастотная операция может проводиться под местным наркозом. Чтобы обнаружить опухолевый очаг, делают послойную компьютерную томограмму, а затем в поврежденные ткани вводят радиочастотный передатчик. Опухоль нагревают до температуры 90°, при которой она распадается, не задевая при этом окружающие ткани.
Операция не требует госпитализации и выполняется в амбулаторных условиях. Реабилитационный период составляет всего несколько дней, через неделю трудоспособность полностью восстанавливается.
Диагностика рака на челюстях
Хирургическое вмешательство
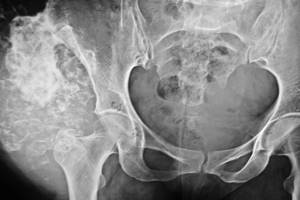
Сначала врач пальпирует область поражения, затем назначает рентгенографию в 2 проекциях. На снимках будет видна деструкция (разрушение) кости, размытые границы разрушения, несколько очагов поражения (при условии, если будет поражена большая часть костных структур). Кроме того, необходимо гистологическое обследование пациента, проведение биопсии лимфатических узлов под челюстью, термографии, компьютерной томографии носовых пазух и других процедур.
В отдельных случаях возможно обследование у офтальмолога и отоларинголога (пункция носовых пазух, рино- и фарингоскопия, другие манипуляции). Если рак челюсти подтвердился, назначается соответствующая терапия на основе хирургии, лучевой и химиотерапии.
Реабилитация
Изображение предоставлено kdshutterman на
Ранняя реабилитация требует нахождения пациента в стационарных условиях. В первые несколько суток важен правильный антисептический уход, контроль над состоянием больного и послеоперационных швов.
В этот период назначается курс антибиотикотерапии для купирования вторичных инфекционно-воспалительных осложнений, антисептическая обработка ранки и регулярная перевязка. Обязательно контролируют артериальное давление, проводят консультацию офтальмолога, невропатолога.
Поздняя реабилитация включает в себя щадящий охранительный режим:
- правильное питание,
- снижение физических нагрузок,
- предупреждение простудных заболеваний, включая воспаление синусов при их хроническом течении.
Обычно реабилитация занимает 3-4 недели.
Профилактика
Остеома передается по наследству, поэтому специальной профилактики данного заболевания не существует. Между тем врачи рекомендуют:
- избегать физических травм;
- своевременно лечить заболевания опорно-двигательного аппарата;
- при выявлении новообразований неясной этиологии проходить медицинское обследование.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Чтобы не допустить развитие подобных проблем, необходимо своевременно проходить диагностику. Особенно тем людям, чьи родственники имели аналогичные заболевания. Регулярно проходить врача должны пациенты, которым была назначена операция по удалению остеомы.
Виды и типы
Остеома стопы классифицируется по структуре и происхождению. Чаще на стопах образуются остеоид-остеомы, но это не является закономерностью и заболевание в дистальных отделах нижних конечностей могут быть различными.
По типу остеомы
Новообразования можно классифицировать на следующие структурные типы:
- Твёрдые — полностью состоят из твёрдого вещества, локализуются, преимущественно в костях таза, не редкость остеома черепа, решетчатом лабиринте;
- Губчатые — структура совпадает с челюстной костью, но часто встречается в наростах смешанного типа;
- Мозговые — в составе новообразования преобладают ткани костного мозга.
По происхождению
Существует два вида:
- Гетеропластические — в основе новообразования изменения в соединительной ткани, переходящее в кости;
- Гиперпластические — развивается только из костной ткани.
Второй тип встречается чаще, он классифицируется на:
- эностозы (внутритканные воспаления),
- экзостозы (образование опухоли поверх костной ткани),
- остеофиты (наслоения на костную ткань),
- гиперостозы (разрастание тканей вдоль кости).
Обратите внимание! Каждый тип остеомы отличается медленным течением. Рост опухоли может замедлиться или вовсе остановиться, но никогда не регрессирует. Под воздействием агрессивных факторов скорость роста и деформации стопы увеличивается.
Диагностика
Диагностика опухоли проводится с целью определения ее типа и локализации для выбора тактики лечения остеомы. В рамках ее проведения применяется рентген и КТ. Наиболее информативна 3D-реконструкция, на ней видны все детали и очертания, масштабы повреждений окололежащих тканей. В процессе важно дифференцировать остеому с хроническим абсцессом Броди, организованной периостальной мозолью, рассекающим остеохондрозом, остеогенной саркомой, остеопериоститом и другими заболеваниями.
Перед назначением рентгенографии или томографии врач проводит осмотр и выявляет:
- наличие болезненности при надавливании;
- место расположения;
- скорость роста;
- функциональность ткани, которая был поражена.
При помощи рентгена специалист обнаруживает количество опухолей, их строение, локализацию, степень деструкции кости. Следует отметить, что на рентгеновском снимке экзостоз выглядит меньше, чем в реальности, поскольку на нем не видна его верхняя хрящевая прослойка. У детей она достигает толщины в несколько сантиметров. На доброкачественность опухоли указывают правильная геометрия и структура, четкий контур, небольшая степень обызвествления и рост с незначительной скоростью.
Удаление остеомы показано в случае, если она сдавливает соседние органы, видна визуально, то есть выступает в роли косметического дефекта (особенно на лице и голове), меняет форму костей, снижает подвижность, приводит к сколиозу, вызывает боли. Чаще всего удаляются опухоли из пазух носа, слухового прохода, с челюстей, коленных и бедренных суставов.
Если новообразование никак не проявляет себя и не доставляет дискомфорта, врач наблюдает за ним и оценивает темпы роста. Остановившаяся в росте небольшая в размерах остеома не нуждается в удалении и лечении.
Операция по удалению новообразования проводится челюстно-лицевыми хирургами или нейрохирургами. В процессе операции врач разрезает ткани удаляет нарост и часть кости/тканей вокруг во избежание рецидива.
Врач предложит удалить остеому следующими способами:
- полное иссечение – применяется для опухолей в клиновидной пазухе;
- кюретаж – разрез на коже, удаление новообразования, очищение очага путем выскабливания;
- эндоскопическое удаление – подходит для небольших опухолей со сложным подступом, применяется с использованием компьютерной томографии для контроля за ходом операции и радиочастотного зонда, идет около 2 часов.
Рецидив опухоли возникает в 10% случаев из-за неполного удаления. Для исключения этой возможности необходимо выбрать хорошую клинику и специалиста.
Мы разработали для Вас специальные годовые программы наблюдения за здоровьем. Услуги каждого пакета ориентированы на поддержание здоровья и профилактику болезней.
Годовые медицинские программы для детей
Детские годовые программы НИАРМЕДИК созданы для того, чтобы помочь родителям вырастить здорового ребенка! Программы разработаны для детей разного возраста и гарантируют качественную медицинскую помощь без очереди.
Годовые медицинские программы для взрослых
Взрослые годовые программы «С заботой о себе» разработаны для тех, кто ответственно подходит к своему здоровью. Программы включают: консультации терапевта, а также самых востребованных врачей-специалистов.
Программа ведения беременности
Сеть клиник НИАРМЕДИК предлагает будущей маме программу ведения беременности «Жду тебя, малыш!». Программа разработана с учетом передовых международных стандартов здравоохранения.