Почти все пациенты кардиолога так или иначе сталкивались с аритмиями различного рода. Современная фармакологическая промышленность предлагает множество противоаритмических препаратов, характеристики и классификацию которых рассмотрим в этой статье.
Классификация фибрилляции предсердий и формы мерцательной аритмии
Получая от врача документ с трудно произносимым непонятным диагнозом, пациент имеет право и даже обязан получить полную информацию о своем заболевании.
Эти знания дадут возможность человеку понять, что происходит в его организме, насколько это опасно, как ему можно помочь, чего следует избегать и почему нужно придерживаться определенной тактики лечения.
Отношение к диагнозу пациента во многом определяет успешность терапевтических мер, поэтому больному так важно осознать, что его заболевание — не приговор. Именно с этой целью ниже будет предоставлена информация о таком понятии как классификация фибрилляции предсердий.
Что такое форма фибрилляции предсердий
Термином «фибрилляция предсердий» (ФП) во всем мире обозначается состояние, которое в странах СНГ до недавнего времени называлось мерцательной аритмией. Многие специалисты, невзирая на положения классификации фибрилляции предсердий, и сегодня считают это название (МА) более удачным в смысле отражения сути заболевания. В чем она заключается? Рассмотрим для примера нормальную работу сердца и его отделов.
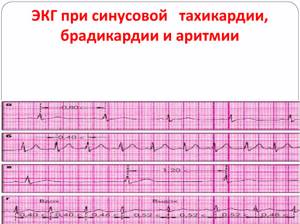
Кардиограмма при фибрилляции
Принципы нормальной деятельности сердца
Частота сердечных сокращений задается генератором сердечного ритма — синусовым узлом, расположенным в месте соединения верхней полой вены с правым предсердием. Генерируемый синусовым узлом импульс передается предсердиям, которые в результате сокращаются и перекачивают кровь вниз, в желудочки. Продолжая движение, импульс заставляет сокращаться и сами желудочки, в результате чего кровь изгоняется в сосуды и разносится дальше по организму.
Между желудочками и наджелудочковой полостью имеется «пропускной пункт» в виде атриовентрикулярного узла (АВ), который не позволяет пропускать в желудочки импульс с частотой более 180 сокращений в минуту. Такая слаженная работа механизмов является нормой, но при аритмии система не срабатывает.
Что происходит при фибрилляции
При состоянии аритмии синусовый узел генерирует импульсы, но они искажаются, зацикливаются, мультиплицируются. При этом вызываемые ими сокращения хаотичны (мерцательны) и набирают частоту более 300 в минуту.
Разумеется, столь высокая частота не позволяет предсердиям совершать полноценные сокращения, способные захватить необходимое количество крови и прокачать ее в желудочки.
Если бы не атриовентрикулярный узел, такая сверхвысокая частота была бы убийственной для желудочков и привела бы к смерти пациента за 5-10 минут. АВ узел «гасит» чрезмерную импульсацию, но даже несмотря на этот предохранитель, частота сокращений желудочков может превысить 90-100 ударов в минуту. А этот фактор вызывает появление симптомов сердечной недостаточности. В этом и заключается одна из опасностей МА.
Формы мерцательной аритмии
Для обозначения состояния мерцательного нарушения ритма в современной медицине принято использовать термин фибрилляция предсердий. Классификация этой патологии подразумевает разделение различных схожих состояний в отдельные группы с определенными характерными особенностями.
В зависимости от этих характерных особенностей и определяются формы ФП. Что это такое? Так же как и множество болезней с одним названием может иметь различные формы, например, ангины — фолликулярная, лакунарная, грибковая и так далее, МА также может иметь различные формы. Формы мерцательной аритмии, обозначенные в классификации фибрилляции предсердий, имеют названия:
- пароксизмальной;
- персистентной;
- перманентной;
- тахисистолической;
- нормосистолической;
- брадисистолической мерцательных аритмий.
Разные формы фибрилляции предсердий характеризуются различной продолжительностью фибрилляций и частотой сердечных сокращений.
Гипертония — основной провокатор инсульта. Как предупредить кровоизлияние? Можно ли полностью нормализовать артериальное давление? Нам посчастливилось задать эти и другие вопросы Лео Бокерии, одному из ведущих кардиологов и кардиохирургов России, академику РАН и РАМН.
Использованные источники:
Аритмия: современная тактика лечения
5 звезд – построен на 763 просмотрах
Аритмия – это собирательное название заболеваний, при которых нарушено прохождение нервных импульсов по клеткам проводящей системы в сердце. Из-за этого возникают преждевременные сокращения или приступы частого неконтролируемого сердцебиения. Частота тех или иных проявлений зависит от того, какие методы терапии будут применены.
Причины аритмии
Основными причинами возникновения этой патологии являются:
- курение;
- прием алкоголя;
- прием сердечных гликозидов и антидепрессантов;
- ишемические поражения сердца (инфаркт миокарда);
- нарушение соотношения между калием, кальцием, и магнием в крови.
Виды аритмии
Все аритмии делятся на две группы:
- Первая включает в себя заболевания, вызванные нарушенным механизмом образования нервного импульса в каком-либо из генераторов возбуждения, таких как синусовый узел.
- Вторая группа обусловлена прекращением прохождения импульса по волокну проводящей системы, поврежденному ишемией или инфарктом.
Кроме того, в понятие «аритмия» включены следующие патологические состояния:
- желудочковая и наджелудочковая, синусовая тахикардия, проявляющиеся учащением сокращений сердца;
- блокады, которые характеризуются прекращением возбуждения одного или нескольких участков сердца из-за нарушения проведения к нему импульса;
- экстрасистолия – преждевременные сокращения миокарда, клинически проявляющиеся чувством внезапного толчка в груди.
Лечение данного состояния должно производиться только после клинического и инструментального комплексного обследования.
Виды диагностики
Основным исследованием для определения типа и тяжести течения аритмии является запись ЭКГ, а в некоторых случаях может потребоваться и суточное мониторирование. Дополнительно можно провести ЭКГ с нагрузкой, которая выявляет скрытые формы недуга.
Помогает и чрезпищеводная ЭКГ, когда датчик укрепляются на задней стенке пищевода, что обеспечивает практически полный его контакт с миокардом через тонкую перегородку.
Редко применяется эхокардиография левого желудочка и инвазивное электрофизиологическое исследование.
Тактика лечения
Лечение кардиологических нарушений должно быть комплексным и как можно более своевременным. Для терапии заболевания применяются высокоэффективные средства, утвержденные в официальном перечне лекарств. Следует отметить, что народные методы от аритмии не спасут, их применение лишь спровоцирует задержку в назначении адекватной терапии.
Все методы лечения аритмии можно подразделить на лекарственные и нелекарственные. Реальную помощь обеспечивает своевременный прием противоаритмических средств (антиаритмиков), к которым относятся такие препараты как:
- лидокаин,
- новокаинамид,
- пропафенон,
- атенолол,
- верапамил.
Выбор конкретного препарата зависит от типа аритмии, причем у некоторых пациентов отличный эффект наблюдается от препаратов, не обладающих ярко выраженной антиаритмической активностью.
Кроме того, на назначение того или иного лекарства влияет сопутствующая патология, которая обычно имеется в избытке. Например, при сопутствующей ИБС или стенокардии эффективно назначение препаратов из класса бета-адреноблокаторов (пропранолол, метопролол и т.д.). Стоит заметить, что эти препараты не рекомендованы больным бронхиальной астмой.
Также следует помнить о том, что некоторые препараты, разработанные для оказания помощи при аритмии, сами могут спровоцировать ее. Это относится в большей степени к старым препаратам, таким как хинидин и дигоксин.
Не стоит увлекаться народной медициной, так как в лечении аритмии сердца она абсолютно бесперспективна.
Существуют не только лекарственные методы лечения аритмии, но и хирургические. Применяются они редко: в тяжелых и запущенных случаях. Кроме того, существуют радиочастотные методы ликвидации дополнительных проводящих путей и узлов в сердце, которые являются одной из главных причин аритмии. Основной такой метод – катетерная абляция атриовентрикулярного узла.
Если же и такая помощь неэффективна, помочь может только один способ – имплантация электрокардиостимулятора. Это устройство следит за ритмом работы сердца, нанося разряд при появлении первых признаков его нарушения.
Если у вас выявлена аритмия сердца, лучше как можно раньше записаться на консультацию кардиолога. Врач определит вид заболевания и поможет грамотно выбрать препараты. Также он подберет методы лечения аритмии, наиболее подходящие для вас.
Современный подход к лечению мерцательной аритмии:
Бета-адреноблокаторы
При повышении тонуса симпатической нервной системы (например, при стрессах, вегетативных расстройствах, гипертонической болезни, ишемической болезни сердца) в кровь выделяется большое количество катехоламинов, в частности, адреналина. Эти вещества стимулируют бета-адренорецепторы миокарда, приводя к электрической нестабильности сердца и развитию аритмий. Основной механизм действия бета-блокаторов заключается в предупреждении избыточной стимуляции этих рецепторов. Таким образом, эти препараты защищают миокард.
Кроме того, бета-адреноблокаторы понижают автоматизм и возбудимость клеток, составляющих проводящую систему. Поэтому под их влиянием замедляется сердечный ритм.
Замедляя атриовентрикулярную проводимость, бета-блокаторы снижают частоту сокращений сердца при фибрилляции предсердий.
Бета-адреноблокаторы применяются в лечении фибрилляции и трепетания предсердий, а также для купирования и профилактики суправентрикулярных аритмий. Помогают они справиться и с синусовой тахикардией.
Желудочковые аритмии хуже поддаются лечению этими препаратами, за исключением случаев, четко связанных с избытком катехоламинов в крови.
Наиболее часто для лечения нарушений ритма применяются анаприлин (пропранолол) и метопролол. К побочным эффектам этих препаратов относят снижение сократимости миокарда, замедление пульса, развитие атриовентрикулярной блокады. Эти лекарства могут вызывать ухудшение периферического кровотока, похолодание конечностей.
Применение пропранолола ведет к ухудшению бронхиальной проходимости, что важно для больных с бронхиальной астмой. У метопролола это свойство выражено слабее. Бета-блокаторы способны утяжелять течение сахарного диабета, приводя к повышению уровня глюкозы в крови (особенно пропранолол). Эти медикаменты влияют и на нервную систему. Они способны вызывать головокружение, сонливость, ухудшение памяти и депрессию. Кроме того, они изменяют нервно-мышечную проводимость, являясь причиной слабости, утомляемости, снижения силы мышц.
Иногда после приема бета-блокаторов отмечаются кожные реакции (сыпь, зуд, алопеция) и изменения со стороны крови (агранулоцитоз, тромбоцитопения). Прием этих средств у некоторых мужчин приводит к развитию эректильной дисфункции.
Следует помнить о возможности синдрома отмены бета-блокаторов. Он проявляется в форме ангинозных приступов, желудочковых нарушений ритма, повышении артериального давления, учащении пульса, снижении переносимости физической нагрузки. Поэтому отменять эти медикаменты нужно медленно, в течение двух недель.
Бета-адреноблокаторы противопоказаны при острой сердечной недостаточности (отек легких, кардиогенный шок), а также при тяжелых формах хронической сердечной недостаточности. Нельзя их применять при бронхиальной астме и инсулинозависимом сахарном диабете.
Противопоказаниями являются также синусовая брадикардия, атриовентрикулярная блокада II степени, снижение систолического артериального давления ниже 100 мм рт. ст.
Лечение аритмии
Электрический импульс для сокращения сердца (потенциал действия) возникает в клетках-водителях ритма в синусовом узле и распространяется через предсердие, атриовентрикулярный узел (АВ-узел) и проводящие волокна желудочков по всему миокарду. Неритмичные сокращения сердца могут нарушать его функции и, следовательно, представлять угрозу для жизни.
Вещества, действующие на синусовый и АВ-узел
При некоторых формах аритмий могут быть использованы препараты, целенаправленно стимулирующие (зеленые стрелки) или тормозящие (розовые стрелки) работу синусового и АВ-узла.
Синусовая брадикардия. Если частота импульсов синусового узла слишком низкая (100 ударов в минуту). β-Блокаторы понижают симпатический тонус и уменьшают частоту сердечных сокращений. Следует упомянуть соталол, обладающий хорошим противоаритмическим действием.
Мерцание (трепетание) предсердий. При повышении частоты сокращений предсердий показаны верапамил (следует учитывать негативный инотропный эффект) или сердечные гликозиды. Они уменьшают проводимость в АВ-узле, и поэтому меньше импульсов достигает желудочков.
Неспецифическое воздействие на возникновение и проведение возбуждения
Для профилактики и лечения некоторых форм аритмий применяются местные анестетики, блокирующие Na-каналы. Эти каналы регулируют быструю деполяризацию нервных и мышечных клеток: возникновение потенциала действия затрудняется и проведение возбуждения замедляется.
Такие препараты эффективны при некоторых аритмиях, но в то же время сами по себе могут приводить к аритмии.
Противоаритмические препараты группы местных анестетиков недостаточно специфичны: во-первых, они действуют на другие каналы, например кальциевые (уменьшение интервала QT), во-вторых, оказывают влияние не только на сердце, но и на нервные ткани.
Побочные эффекты со стороны сердца: возникновение аритмий, снижение частоты сердечных сокращений, замедление АВ-проводимость, уменьшение силы сокращений. Побочное влияние на нервную систему проявляется в головокружении и моторных нарушениях.
Некоторые противоаритмические средства в организме быстро расщепляются (показано стрелками на рис. Б); эти вещества нельзя применять перорально, их вводят внутривенно (например, лидокаин).
Независимо от причин мерцания предсердий в предсердии может образоваться тромб, способствующий застаиванию крови в области сердца.
От тромба может отделиться эмбол и достигнуть основного мозгового кровотока: наступает инсульт! Поэтому при мерцаниях предсердий обязательно проводить лечение.
Быстрое действие оказывают гепариновые препараты, затем можно переходить к использованию антагонистов витамина К, например фенпрокумона. Такая терапия должна проводиться до тех пор, пока возникает мерцание предсердий.
Действие противоаритмических средств
Потенциал действия (ПД) и ионные токи. Электрический потенциал на кардиомиоците можно измерить с помощью микроэлектрода. При возбуждении мембранный потенциал характерным образом изменяется; возникает потенциал действия.
Во время быстрой деполяризации (фаза 0) происходит быстрое проникновение Л/а+ в клетку. Затем деполяризация поддерживается путем медленного притока Са2+ (а также Na+) (фаза 2, плато на кривой). Выход К+ приводит к снижению мембранного потенциала (фаза 3, реполяризация) и состоянию покоя (фаза 4).
Скорость деполяризации определяет скорость, с которой ПД проходит по кардиомиоцитам.
Ионные токи через мембрану опосредуются белками Nа-, Са- и К-каналов. На рис. А изображены фазы изменения функционального состояния Na-канала в зависимости от потенциала действия.
Противоаритмические средства
Блокаторы Na-каналов уменьшают способность этих каналов к открытию при электрическом возбуждении («мембраностабилизирующее действие»).
Это приводит к следующим изменениям (А, внизу): а) уменьшается скорость деполяризации и скорость распространения возбуждения в миокарде; распространение ложного возбуждения затруднено; б) деполяризация полностью отсутствует; патологическое возбуждение, например, на границе зоны инфаркта подавляется; в) промежуток времени до возникновения следующего ПД (рефрактерный период) увеличивается. Удлинение ПД (см. ниже) приводит к увеличению рефрактерного периода. Следствием этого является предупреждение преждевременного возбуждения, которое может приводить к трепетанию предсердий.
Механизм действия
Блокаторы Na-каналов (кроме фенитоина), как и большинство местных анестетиков, являются катионными формами амфифильных молекул.
Отсутствие специфической структуры определяет низкую специфичность действия: препараты влияют не только на Na-, но и на Са- и К-канапы. Следовательно, блокаторы Na-каналов влияют не только на фазу деполяризации, но и реполяризацию.
В зависимости от препарата длительность ПД может увеличиваться (класс IA), уменьшаться (класс IB) или не изменяться (класс 1C):
IA — хинидин, прокаинамид, аймалин, дизопирамид
IB — лидокаин, мексилетин, токаинид
1C — флекаинид, пропафенон.
Лечебная тактика
После этого, в зависимости от самочувствия, нужно обратиться в больницу или вызвать скорую. Именно врачи должны снять электрокардиограмму, поставить диагноз и определить лечебную тактику. В случае экстрасистол или синусовых аритмий медикаментозная терапия применяется редко.
Основные антиаритмические препараты при тахикардии — это бета блокаторы. В случае недостаточного эффекта и при слишком быстром сердечном ритме назначаются лекарства из группы блокаторов натриевых или кальциевых каналов.
Также при наджелудочковых тахикардиях врачами скорой и неотложной помощи вводятся Верапамил и Аденозин. Делать это нужно под контролем ЧСС и артериального давления, так как они могут спровоцировать брадикардию и гипотензию. Поэтому не рекомендуется самостоятельно принимать большие дозы данных лекарств.
Это интересно! В некоторых случаях помочь снизить частоту пульса могут специальные вагусные пробы, которые активируют блуждающий нерв и способствуют замедлению ритма.
При мерцательной аритмии рекомендуется использовать Амиодарон, Пропафенон и Фенигидин, однако последние два препарата имеют целый ряд противопоказаний. Так, их нежелательно принимать людям, имеющим органическую патологию сердца, особенно пожилым.
Однако нужно учитывать, что при впервые возникшей фибриляции предсердий возможно спонтанное восстановление ритма в течение первых суток. Поэтому перед использованием антиаритмических средств нужно внимательно изучить список их противопоказаний.
При лечении данной аритмии следует помнить о том, что она связана с высоким риском тромбоэмболических осложнений, поэтому, кроме назначения антиаритмических препаратов, следует применить антикоагулянты.
Желательно в таких случаях восстанавливать ритм в стационаре, а не в домашних условиях – это снизит риски и позволит врачам вовремя отреагировать на изменение в самочувствии пациентов.
Важно! Для лечения желудочковых тахикардий, фибриляции и трепетания желудочков используются Лидокаин, Соталол или Амиодарон, Новокаинамид и, в первые часы, Верапамил. В тяжелых случаях для восстановления ритма проводят электрическую кардиоверсию дефибриллятором.
Блокаторы кальция IV класс
Уменьшая поступление заряженных частиц кальция в клетки, действуют как на сердце, так и на сосуды, воздействуют на автоматизм синусового узла. Урежая сокращения миокарда, одновременно расширяют сосуды, снижают артериальное давление, препятствуют образованию тромбов.
- Верапамил;
- Дилтиозел;
- Нифедипин;
- Дилтиазем.
Препараты 4 класса позволяют корректировать аритмические расстройства при гипертонии, стенокардии, инфаркте миокарда. С осторожностью должны применяться при мерцательной аритмии с синдромом ВПВ. Из побочных кардиальных эффектов – гипотензия, брадикардия, недостаточность кровообращения (особенно в сочетании в-блокаторами).
Антиаритмические препараты последнего поколения, механизмом действия которых является блокировка кальциевых каналов, обладают пролонгированным воздействием, что позволяет принимать их 1–2 раза в сутки.
Что такое мерцательная аритмия
Мерцательная аритмия — это нарушение ритма сердечной деятельности в сторону ее ускорения. Наблюдается учащение сердцебиения (до 700 удар./мин.), происходит беспорядочное сокращение, а также возбуждение нескольких групп волокон мышц предсердий за время цикла работы сердца, и они теряют свою эластичность. В связи с этим возникает эффект «мерцания» мышцы сердца. При данной болезни желудочки начинают сокращаться несколько реже предсердий, то есть в другом ритме. Нельзя назвать мерцательную аритмию самостоятельным заболеванием. Все это происходит в совокупности с другими заболеваниями данной области, а именно — стенокардией, пороками сердца, артериальной гипертензии.
Помимо всего, мерцательная аритмия может появиться при повышенной работе щитовидной железы, при сильном стрессе, шоке, удивлении, страхе. Аритмия, сопровождающаяся сильной тахикардией, очень опасна для сердца. Часто развиваются осложнения, такие как: инфаркт миокарда, инсульт и другие, а это уже угроза не просто здоровью, но и жизни человека.
Поэтому очень важно не запускать и не уклоняться от возникшей проблемы, а обязательно пройти обследование, после которого должно быть выявлено конкретное заболевание и назначено лечение. Одним из основных методов является медикаментозное лечение мерцательной аритмии с использованием антиаритмических препаратов, применение которых направлено на нормализацию ритма сокращений сердца. И хотя данные препараты, возможно, и не исцелят от аритмии, но позволят уменьшить, сократить или подавить нарушения ритма сердца и предотвратить рецидив.
В состав этих препаратов входят вещества, различные по типу химических соединений и относящиеся к разным классам. Соответственно, можно классифицировать лекарства для лечения мерцательной аритмии и выделить четыре класса антиаритмиков.
Как правило, все антиаритмические препараты направлены на изменение потока ионов натрия, кальция и калия через мембрану кардиомиоцитов, в результате чего происходит изменение ее эластичности.
Витамины для сердца при аритмии
Уже достаточно давно доказано, насколько важны витамины для сердца при аритмии. Витамины способствуют проникновению в различные ткани организма биологически активных полезных веществ, благотворно влияющих на общее состояние человека. Витамины существенно укрепляют иммунитет и помогают возобновлению веществ, без которых организм не сможет правильно функционировать.
Особенно важны при лечении аритмии витамины С, Р, Е и группы В (В1-В6 и В12). Принимать их следует регулярно по назначению врача-кардиолога. Обычно срок курса витаминной терапии не ограничен, а дозировку определяет врач.