Папиллярный рак щитовидной железы – это самая распространенная форма злокачественного образования органов внутренней секреции. Эта патология встречается довольно часто в молодом возрасте, иногда ее можно диагностировать и у маленьких детей. Злокачественное образование возникает из клеток, которые продуцируют гормоны. Такая опухоль растет медленно, но быстро дает метастазы, которые сначала распространяются в лимфатических узлах, затем переходят к отдаленным внутренним органам.
Папиллярный рак щитовидной железы: что нужно знать
Папиллярный рак щитовидной железы образуется из тканей щитовидной железы. На сегодняшний день этот тип заболевания обладает отличным прогнозом к лечению. По статистическим данным после оперативного вмешательства выжило около девяносто пяти процентов пациентов. При диагностировании недуга на начальной стадии удается вполовину уменьшить вероятность появления метастаз. Также при правильном лечении удается избежать появление рецидива в дальнейшем. Опухоль этого вида редко образует метастазы в других органах. Если все же заболевание вновь проявляется у пациента, то это не значит летальный исход.
На первой стадии болезни, на шее пациента, начинает образовываться узелок. В некоторых случаях было зафиксировано образование нескольких очагов. При осмотре больного моно отметить наличие уплотнений, консистенцию которых сложно установить при ощупывании. В некоторых случаях узелок не удается обнаружить. Чаще всего это происходит, если его размер составляет меньше одного сантиметра.
Развитие опухоли этого вида происходит медленно. На начальной стадии болезнь проявляется в виде боли при глотании или прощупывании. Тенденция к образованию метастаз не высокая и проявляется только при долгом отсутствии лечения и диагностики. Для того чтобы избежать возникновения такой ситуации следует произвести полное или частичное удаление щитовидной железы.
Метастазы образуются в шестидесяти процентах из ста. При этом вероятность рецидива остается, однако, фиксируется лишь в редких случаях. Рецидивы отмечаются в тридцати процентах из ста. Опухоль может никак не проявлять себя в течение долгого периода времени. Поэтому очень важно проходить профилактические осмотры у врача эндокринолога.
Этот тип онкологического заболевания чаще всего встречается у людей старше сорока лет. Было отмечено, что дополнительный фактор, который усугубляет заболевание – это проживание в районе с дефицитом йода. У женщины толчком к развитию заболевания может стать беременность, так как в этот период времени в организме происходит скачок гормонов.
Какие виды злокачественных опухолей бывают
- фолликулярный;
- медуллярный;
- папиллярный;
- анапластический (образовавшийся из нетипичных для органа клеток).
Фолликулярный рак щитовидной железы образуется в форме пузырьков. Поражает в основном людей старшего возраста, после 50 лет. Чаще диагностируется у женщин. Опухоль данного вида может быть, как мало инвазивной (без метастазирования в кровеносные сосуды и другие мягкие ткани), так и агрессивной, когда отмечается поражение лимфоузлов, сосудов, костей, легких. Прогноз при данном заболевании все-таки благоприятный. Даже при наличии большого количества метастазов, поскольку они хорошо поддаются воздействию радиоактивного йода.
Медуллярная опухоль достаточно опасная, хоть и встречается редко. Она прорастает через капсулу в трахею и мышцы. Поражает и женщин, и мужчин. Новообразование приводит к нарушениям функций желез внутренней секреции. Терапия йодом в данном случае безуспешна. Единственный метод лечения – операция, во время которой удаляют полностью щитовидку и лимфатические узлы, расположенные на шее. После 50 лет прогноз не очень благоприятный.
Папиллярный рак – это наиболее распространенная форма злокачественной опухоли щитовидной железы. Встречается в 8 из 10 случаев. Представляет собой новообразование, поверхность которого покрыта множественными сосочками. Папиллярный рак – это высокодифференцированная опухоль, клеточный состав которой, внешне имеет большую схожесть с клетками щитовидной железы. Данный вид новообразования прогрессирует достаточно медленно, метастазы не пускает и имеет положительный прогноз на выздоровление.
Анапластическая опухоль образовывается в щитовидке из нетипичных для нее клеток. Встречается редко, но быстро растет и активно пускает метастазы. Данное злокачественное новообразование плохо реагирует на любые методы лечения, поэтому прогноз выживаемости при таком недуге, крайне неблагоприятный.
Риск развития злокачественных новообразований в щитовидке увеличивается при:
- радиоактивных облучениях;
- ранее полученной лучевой терапии;
- наследственной предрасположенности;
- возрасте старше сорока;
- вредных условиях труда;
- стрессах;
- увлечении алкоголем и табакокурением;
- некоторых хронических болезнях женских репродуктивных органов;
- гормональных сбоях;
- опухолях груди.
Заключение
В представленной работе рассмотрены морфологические и клинические особенности пациентов с прогностически неблагоприятными вариантами ПРЩЖ. Корректное распознавание данных вариантов является важной составляющей в морфологической диагностике опухолевой патологии щитовидной железы, поскольку выявление любого из них ставит вопрос о необходимости более радикальной лечебной тактики, за исключением случайно выявленных микрокарцином без признаков инвазии в ткани и капсулу щетовидной железы, а также лимфатические и кровеносные сосуды. Открытыми остаются вопросы о клинической и биологической значимости фокальных (менее 30%) компонентов из высоких, столбчатых клеток или клеток типа «сапожных гвоздей». В связи с этим при выявлении соответствующих цитоморфологических изменений их целесообразно отражать в гистологическом заключении с приблизительной оценкой процентного отношения выявленного компонента к общей площади исследованных срезов. К настоящему моменту не выявлено специфических иммуногистохимических или генетических маркеров, позволяющих достоверно отнести опухоль к одному из вышеописанных подтипов, за исключением транскрипционного фактора CDX2, экспрессирующегося практически исключительно в ПРЩЖ из столбчатых клеток. Мутация BRAFV600E встречается с высокой частотой во всех вариантах ПРЩЖ и не может использоваться для дифференциальной диагностики различных вариантов, за исключением фолликулярного, по причине низкой частоты встречаемости мутаций данного онкогена (в большинстве случаев представленных редкими мутациями, отличными от V600E) в этом варианте ПРЩЖ. В то же время частота этой мутации в ПРЩЖ из высоких клеток близка к 100%, что позволяет рассматривать ингибиторы BRAF (вемурафениб, дабрафениб) как весьма перспективные агенты для второй линии терапии радиойодрезистентных случаев данного агрессивного варианта ПРЩЖ.
Обзор литературы подготовлен в рамках реализации научной программы, поддержанной грантом Российского научного фонда № 16−15−10423 (Генетические особенности ПРЩЖ с агрессивным течением) и грантом Российского фонда фундаментальных исследований № 18−315−00168 (Гистологическая характеристика клинически агрессивных вариантов ПРЩЖ).
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Боголюбова Аполлинария Васильевна — e-mail: @; -0002-8664-6341,
Абросимов Александр Юрьевич — -0001-8284-9996
Селиванова Лилия Сергеевна — -0001-6891-0009
Белоусов Павел Владимирович — -0002-8216-517X
Особенности развития заболевания
Опухоли не отличаются большим размером, они могут быть совсем маленькими, измеряемые несколькими миллиметрами в объеме, вырастают максимально до 5 см. Образование имеет раскидистые ветви, соединяющиеся васкуляризированной подложкой, накрыты эпителием кубической или цилиндрической формы объемом примерно 21 – 26 мк.
Эти новообразования нередко имеют особые вещества, состоящие из базофильных, кальцифицированных масс, которые присутствуют в папиллярных формах. В самом центре опухолевого образования могут быть отложены кальциевые вещества и рубцовые деформации.
Новообразованные вещества не проявляют гормональную активность и не вбирают радиоактивный йод.
Папиллярный рак щитовидки развивается неспешно. Поэтому новообразование на начальном этапе развития подвижно во время механических действий, при глотании. Данная опухоль очень редко, но может прорасти в соседние ткани, при таких вариантах она приобретает неподвижность. Еще реже встречаются разрастания раковых клеток на другую долю органа. Прорастания карциномы в костные ткани или легкие встречаются еще реже.
Когда начался прогрессирующий процесс, появляются симптомы:
- трудности проглатывания;
- затрудненное дыхание;
- першение в горле;
- болевые ощущения в горле;
- увеличиваются лимфоузлы.
Чтобы точно установить диагноз требуется провести ряд исследований:
- радиоизотопное сканирование;
- УЗИ щитовидки;
- исследования крови.
При малейшем проявлении неприятных ощущений самое правильное решение — отправиться на консультацию в кабинет врача. Не стоит медлить. Заболевание легче вылечить, когда оно не запущено.
Симптомы и диагностика заболевания
Как проявляется папиллярный рак щитовидной железы:
- прощупывается узел щитовидной железы, реже наблюдаются множественные очаги;
- уплотнение глубоко расположено, потому при маленьких размерах заметно не сразу;
- опухоль растет очень медленно;
- появляется дискомфорт во время глотания, узелок в это время заметно перемещается;
- изменяется тембр голоса;
- во время дыхания появляется ощущение инородного тела;
- щитовидная железа постепенно увеличивается.
Метастазирование усугубляет общее самочувствие, привычное лечение уже не дает результаты, прогноз ухудшается. Пациенты отмечают мышечную слабость, боль в суставах, тяжесть дыхания, отсутствие аппетита и другие неприятные проявления.
Диагностика включает следующие процедуры:
- ультразвуковое исследование щитовидной железы;
- биопсию тканей органа;
- биохимический анализ крови и онкомаркер;
- компьютерную томографию органа.
После выявления атипичных клеток в организме назначается лечение. На первой и второй стадии показано проведение операции, после который терапия продолжается медикаментозно. Прогноз такого лечения благоприятный. На 3 и 4 стадии, когда метастазы распространяются по организму, лечение имеет неблагоприятный прогноз, проведение операции невозможно. Сколько живут пациенты на последней стадии онкологии, дает понять статистика пятилетней выживаемости.
Папиллярный рак щитовидной железы
Папиллярный рак щитовидной железы – это онкопроцесс, протекающий в тироцитах — клетках щитовидной железы. Основные проявления данной патологии — появление одного, редко множества узловых элементов. Статистически — это самый часто встречаемый онкопроцесс среди новообразований щитовидки, хотя прогностически, достаточно благоприятный, рост злокачественных узлов очень медленный, метастазирование происходит редко, вовлекаются, только местные лимфоузлы. Частота выявления онкологических изменений растет после 35 лет. Женщины подвержены данной патологии гораздо чаще. Дети болеют редко, но протекает папиллярный рак щитовидной железы агрессивнее, возможны даже, удаленные метастазы. Хотя данная патология благоприятна в прогностическом отношении, не нужно недооценивать серьёзность проблемы, чем ранее поставлен диагноз, тем больше процент излечиваемости и выживаемости (более 15 лет).
Причины папиллярного рака щитовидной железы
- На сегодня непосредственная этиология развития папиллярного рака щитовидной железы не установлена, но существует ряд факторов, повышающих возможность развития злокачественного процесса ЩЖ. К таким факторам относятся:
- — наследственная предрасположенность (если в семье существуют лица с данной разновидностью онкологии, большая вероятность возникновения онкопроцесса в последующих поколениях);
- — генетические мутации (чаще папиллярный рак щитовидной железы возникает при генетических модификациях в системе генов BRAF и RET/PTC, причем онкопроцесс связанный с патологической модификацией генов BRAF, протекает более агрессивно);
- — радиационный фон, как кратковременное воздействие повышенных доз радиации, так и длительное влияние незначительно повышенного радиационного воздействия, увеличивают риск возникновения онкопроцесса;
- — вредные привычки (нездоровое питание и излишества в еде, курение, большие дозы алкоголя ослабляют противоопухолевый иммунитет);
- — доброкачественные образования и длительные воспалительные процессы щитовидки (аденома, аутоиммунный тиреоидит);
- — нарушения работы других эндокринных желез;
- — получение лучевого лечения, связанного со злокачественными процессами других органов;
- — длительная недостача йода;
- — длительный стресс и депрессивные состояния ухудшают процессы метаболизма канцерогенов;
- — изменение гормонального фона при климаксе и беременности;
- — полипы прямой кишки и канцер толстого кишечника;
- — образования молочных желез злокачественные, так и доброкачественные, особенно связанные с нарушениями в гормональном фоне;
- — использование оральных контрацептивов при доброкачественном образовании ЩЖ, могут спровоцировать озлокачествление процесса;
- — женский пол;
- — возраст (пациенты старше 50 лет имеют больше шансов появления злокачественного новообразования ЩЖ и более агрессивную форму данного заболевания).
Начальная стадия папиллярного рака щитовидной железы
Рак щитовидной железы папиллярный вариант, морфологически, представляет собой неравномерное новообразование кистозного вида, возникающее из нормальных клеточных элементов щитовидки. В составе можно обнаружить фолликулярные, папиллярные элементы. Также обнаруживаются псаммозные тельца, являющиеся рентгенконтрастными частицами, и применяемые, как маркеры диагностики.
Папиллярный рак щитовидки в начале развития часто протекает бессимптомно. Начальным проявлением является уплотнение в районе шеи, часто — это одиночный плотный узловой элемент или несколько плотных узлов. Размер таких узлов от 1 мм до 5 см.
Эти узловые элементы не соединяются с дермой и перекатываются при пальпации. Одно из проявлений, часто единственное, в начале развития онкопроцесса, возникновение увеличения одного шейного лимфоузла. Другие симптоматические признаки — боль, дискомфорт отсутствуют.
С такими проявлениями есть необходимость консультации врача, с целью, проведения диффдиагностики.
Бывает, что канцероматозный узел расположен в глубине ЩЖ, и на начальных этапах он, мягкий по плотности и подвижный, не прощупывается, и для полноценной диагностики применяют другие методики обследования.
Такое злокачественное образование называют — скрытый папиллярный рак, обнаруживается он, уже на этапе, появления метастатических изменений в лимфоузлах.
Характерно несоответствие размеров изначального образования и метастаза – метастаз превышает изначальный размер первичного элемента в 2-4 раза.
Симптомы папиллярного рака щитовидной железы
Все симптомы, проявляющиеся при данной онкологии, делят на две группы: специфические и неспецифические.
Клиническая картина
Эти симптомы можно разделить на 3 группы:1) связанные с развитием опухоли в щитовидной железе
- быстрый рост узла;
- плотная или неравномерная консистенция;
- бугристость узла;
2) возникающие в связи с прорастанием опухоли в окружающие железу ткани
- ограничение подвижности щитовидной железы;
- изменение голоса (сдавление и паралич возвратного нерва);
- затруднение дыхания и глотания (сдавление трахеи);
- расширение вен на передней поверхности груди (сдавление или прорастание вен средостения);
3) обусловленные региональным и отдалённым метастазированием, развиваются при запущенных формах рака
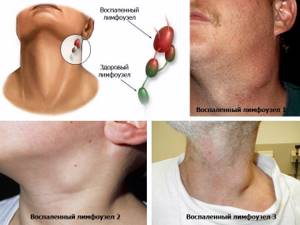
- увеличение, уплотнение и ограничение подвижности региональных лимфатических узлов (паратрахеальные, передние яремные узлы — так называемые узлы яремной цепи; реже — латеральные шейные узлы, то есть лимфатические узлы бокового треугольника шеи, заакцессорной области, передневерхнего средостения);
- отдалённые (гематогенные) метастазы: — метастазы в лёгкие (рентгенологическая картина «россыпи монет»: множественные круглые тени в нижних отделах лёгких, иногда напоминающие туберкулёз лёгких); — метастазы в кости (остеолитические очаги в костях таза, черепа, позвоночнике, грудине, рёбрах); — метастазы в другие органы — плевру, печень, головной мозг, почки (встречаются реже).
Стадии папиллярного рака щитовидной железы
Папиллярный рак щитовидной железы, как и любая другая злокачественная опухоль имеет 4 стадии своего развития:
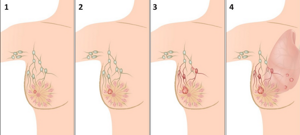
- 1 стадия. Образование небольшого размера – до 2 см. Оно не имеет метастаз и не прорастает за пределы капсулы щитовидки. На 1 стадии папиллярный рак щитовидной железы хорошо поддается лечению, но обнаружить его на данном этапе развития очень трудно по причине отсутствия симптомов болезни.
- 2 стадия. Узел увеличивается до 4 см, но не выходит за пределы щитовидки. Новообразование можно обнаружить с помощью пальпации, появляется ощущение дискомфорта в горле. Метастазы отсутствуют. На этой степени папиллярного рака щитовидной железы лечение удачно в 95% случаев.
- 3 стадия. Размер образования – более 4 см. Оно выходит за пределы щитовидной железы и начинает сдавливать соседние органы. Состояние больного ухудшается, проявляются новые симптомы (отдышка, боль, затрудненное дыхание, хрипота). Эта стадия также характеризуется увеличением лимфоузлов и наличием двусторонних метастаз.
- 4 стадия. Большие размеры опухоли деформируют железу, она становится неподвижной. Обязательно наличие метастаз в окружающих тканях, а также распространение их на другие органы. Появляются новые симптомы, которые зависят от того, какой орган поражен.
Дальнейшее обследование
В первую очередь, после обращения к специалистам с симптомами карциномы, проводится пальпация шеи и (особенно область щитовидки). Также обследованию подвергаются и лимфатические узлы.
Если при пальпации у врача появятся подозрения на опухоль, то он отправит пациента на обследования. Его проводят с помощью УЗИ (ультразвуковое обследование) и рентгенографии.
Определение цитологической картины является главной задачей во время проведения обследований. Для этого используют аспирационную биопсию с применением тонкой иглы.
Изначально доктор пальпирует шею в области щитовидной железы. Прощупываются и шейные лимфоузлы. Если врач что-то обнаруживает, то пациента отправляют на УЗИ, с помощью которого удастся определить наличие образований, их размер и структуру.
Цитологическая картина папиллярной карциномы щитовидной железы – основная задача обследования. Для этого применяется тонкоигольная аспирационная биопсия, которая проводится строго под контролем УЗИ.
ПОДРОБНЕЕ: Гипоплазия щитовидной железы что это такое
Чтобы понять, есть ли метастазы в других органах, пациента направляют не рентген.
анализ крови (определяется эффективность заместительной терапии, а также наличие злокачественных образований, оставшихся метастазов);УЗИ щитовидной железы и лимфоузлов;сканирование тела с йодом.
Папиллярный рак щитовидной железы – опасное заболевание, но в большинстве случаев от него можно полностью избавиться. Основной способ лечения – операция, после которой необходимо прибегать к терапии радиоактивным йодом.
Онкопроцессы в щитовидной железе встречаются достаточно редко. Они могут развиваться в нескольких гистологических формах: фолликулярной, анапластической, медуллярной, папиллярной и пр.
Самой распространенной разновидностью щитовидного рака является папиллярная форма. Папиллярный рак щитовидки – это неравномерная кистозная карцинома, формирующаяся из здоровых железистых тканей и .
Папиллярное образование отличается наличием множества выступов (папилла – сосочек), иногда оно напоминает папоротниковый лист. На долю папиллярной злокачественной онкологии щитовидки приходится примерно 75-80% случаев, причем у женского населения подобная опухоль выявляется намного чаще.
Своевременная терапия в более чем 90% случаев приводит к полному выздоровлению, продолжительность жизни таких пациентов нередко превышает 25-летний период.
Прогноз заболевания
Карцинома щитовидной железы лучше поддаётся лечению, чем другие разновидности карциномы, поэтому прогноз по заболеванию оптимистичный. У взрослых людей до 45 лет статистически подтверждена вероятность полного выздоровления.
Ранняя диагностика заболевания, соблюдение пациентом рекомендаций врача позволяют прогнозировать благоприятный исход. Итог болезни зависит от распространения метастазов, а также от возраста пациента. Определяющими факторами является форма онкологии и стадия заболевания:
- При папиллярном раке высокие показатели выживаемости и отсутствие рецидива в течение 5 лет после лечения.
- При фолликулярном раке 4 стадии благоприятный исход отмечается в половине случаев заболеваемости. Если медицинское вмешательство произошло на ранних стадиях, то вероятно исцеление.
- При медуллярном раке выживаемость ниже, но при условии раннего обнаружения патологического процесса в 98% случаев вероятен благоприятный исход.
- При анапластическом раке выживаемость не прогнозируется. Исцеление не встречается, заболевание заканчивается летальным исходом. Это обусловлено стремительным увеличением опухоли и метастазированием. К тому же раковые клетки этой карциномы не чувствительны к терапии радиоактивным йодом-131.
Независимо от диагноза, поставленного врачами, следует помнить, что возможности человеческого организма беспредельны. Объединив желание жить с силами природы и медицинской помощью, возможно вылечиться даже от самой тяжёлой болезни.