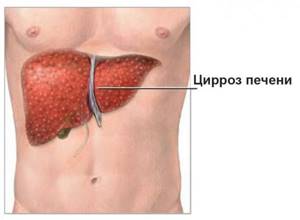
Цирроз печени – обширное поражение органа, при котором происходит гибель тканей и постепенная их замена фиброзными волокнами.
Меры при алкогольном циррозе
Приоритетной мерой при алкогольном циррозе выступает отказ от спиртосодержащей продукции. Таким образом, останавливается разрушительный процесс, провоцирующий прогресс патологии. Но тяжело зависимым пациентам непросто совладать с собой. Профилактической мерой выступает беседа, напоминающая кодировку, но без гипнотического воздействия.
При проведении процедуры обязательно присутствие совершеннолетних родственников. Мера будет эффективнее, если будет собран консилиум врачей стационара или поликлиники. Главная задача – заставить понять пациента, что дальнейшее злоупотребление алкоголем ухудшает клиническую картину, что в итоге чревато летальным исходом. Лишь 1/5 часть всех пациентов осознает тяжесть ситуации и принимает нелегкое решение исключить спиртное из своей жизни. Остальные 80% больных людей полагают, что это «очередное запугивание». Некоторые индивидуумы снижают количество потребляемого алкоголя, но продолжают принимать его. К сожалению, женский алкоголизм невозможно остановить этой профилактической мерой. Мужчина отказывается от спиртного гораздо легче.
Сестринский процесс при циррозе печени
В процессе работы медсестра должна выполнять следующие действия:
- Следить за питанием пациента, проверять, какие продукты передают ему родственники.
- Контролировать соблюдение постельного режима лежачих больных, обеспечивать им должны уход (подавать судно, осуществлять смену нательного и постельного белья, проводить профилактику пролежней.
- Подготавливать больных к диагностическим и лечебным мероприятиям. Объяснять, как вести себя во время проведения той или иной процедуры, помогать готовиться к ним, а также доставлять пациентов к кабинету в указанное время. Лежачих больных должны транспортировать на каталке.
- Проводить сбор анализов – кровь из пальца, из вены; при необходимости оказывать помощь в сборе кала и мочи.
- Следить, чтобы пациент принимал назначенные врачом медикаменты.
- Выполнять инъекции в соответствии с назначением врача.
- Измерять температуру тела, артериальное давление, следить за весом пациента.
- Оценивать общее состояние больного и при его ухудшении докладывать лечащему врачу.
Таким образом, обязанностей у медицинской сестры по отношению к пациентам, страдающим циррозом печени, очень много.
Что происходит в печени при циррозе?
Печень, которую поражает цирроз, либо уменьшается, либо увеличивается в размерах, на ней возникают шероховатости, бугорки, она становится очень плотной. При циррозе возникает некроз ткани печени. Процессы, происходящие при данном заболевании, являются диффузными: в них вовлекается орган в целом. Часто продолжением развития цирроза становится рак печени.
В печени возникают так называемые цирротические узлы. Они являются регенераторными узлами восстановленной ткани на месте гибели печеночных клеток. Такие клетки окружает фиброзная, соединительная ткань. Однако хоть клетки и восстанавливаются, но их кровоснабжение не является нормальным. Как следствие, они не могут выполнять свои функции. Изначально фиброз может быть обратим. Поэтому при малейших обострениях процесса необходимо незамедлительно начинать терапию, способствующую уменьшению фиброза.
Цирроз классифицируют по структуре возникающих узлов. Если развивается мелкоузловая форма заболевания, то диаметр большинства узлов в печени не превышает 3 мм. Подобная форма болезни часто проявляется при алкогольном циррозе, а также при циррозе, который возникает вследствие нарушения оттока желчи и венозной крови. При такой форме цирроза печень либо имеет нормальные размеры, либо увеличивается.
Если у больного развивается крупноузловая форма цирроза, то размер узлов иногда составляет даже несколько сантиметров. Данная форма цирроза печени проявляется на фоне хронического вирусного гепатита, а также вследствие некоторых генетических нарушений. В этом случае печень чаще всего уменьшается в размерах.
Проявления цирроза печени зависят от того, насколько снижена функция печени, а также от тяжести внутрипеченочных нарушений. Очень часто диагностируют цирроз печени тогда, когда у больного имеют место развернутые клинические проявления. Нередко заболевание выявляют уже на последней стадии.
Коррекция образа жизни
Профилактика цирроза печени, также как и лечение, должна начинаться с улучшения жизненных показателей. Отказ от вредных привычек, смена места работы, ежедневная физкультура и периодическое посещение лечащего доктора благоприятно влияют на здоровье и останавливают болезнь на ранних этапах развития.
Физическая реабилитация
Ежедневные физические упражнения нужны для улучшения естественной защиты организма от внешних «агрессивных» факторов, коррекции обмена веществ, повышения тонуса мышц. Это мероприятие подходит как для профилактики цирроза печени, так и для неспецифического лечения. Ведение здорового образа жизни, отвлекая от навязчивых мыслей, заметно улучшает психоэмоциональное состояние больного. Существуют базовые принципы для поддержки организма:
- Утренняя зарядка.
- Плавание в природных водоемах или бассейне.
- Пешие прогулки, включая подъемы и спуски по ступенькам.
- Выполнение упражнений на тренажерах в спортивном зале.
- Вечерние прогулки медленным шагом.
- Умеренная тренировка со спортивными снарядами.
Занятия физкультурой проводятся во время компенсации цирроза печени под руководством доктора. Самостоятельный подбор упражнений и чрезмерная перегрузка организма могут усугубить состояние здоровья на поздних этапах болезни.
Защита от повреждающих факторов
При циррозе печени человек становится уязвимым к «агрессивным» условиям окружающей среды. Для того чтобы не перегружать пораженный орган, больного нужно изолировать от токсических веществ. Состояние людей, страдающих фиброзом печени, усугубляется при употреблении спиртсодержащих напитков, работе с ядовитыми реагентами, бесконтрольном приеме лекарственных средств.
Профессиональные вредности
Пациенты, работающие на химическом производстве, постоянно контактируют с опасными соединениями. Индивидуальные средства защиты не всегда полностью ограничивают поступление токсина через кожные покровы, дыхательные пути и состояние больного ухудшается. При циррозе печени трудиться в таких условиях запрещено, и для того, чтобы окончательно не потерять здоровье, сохранив при этом работу на предприятии, нужно обратиться к врачу для перевода на более щадящие условия труда.
Алкоголизм
Употребление спиртных напитков в высоких дозах способствует гибели печеночных клеток. Человеку, страдающему циррозом печени, принимать алкоголь нельзя даже в небольшом количестве. Для прогрессирующего разрушения паренхимы органа и замещения функциональной структуры фиброзной тканью с жировыми включениями достаточно выпивать 100 мл водки, 1 л пива или 300 мл вина ежедневно, что эквивалентно 40 г этанола.
Снизить токсическое действие спиртсодержащих напитков помогает специфический фермент печеночных клеток – алкогольдегидрогеназа. Это соединение удаляет спирт из организма путем окисления и тормозит формирование алкогольной зависимости. Соединительная ткань, в которую перерождаются погибшие гепатоциты, не способна вырабатывать фермент и обезвреживать этанол, соответственно, формируется стойкий алкоголизм. Поэтому перед тем, как лечить цирроз, под руководством нарколога необходимо разомкнуть образовавшийся порочный круг.
Токсическое действие медикаментов
Человек, который лечится от сопутствующих заболеваний, должен обратить внимание на то, что при циррозе печени привычная лекарственная доза может стать токсической. Например, употребление гиполипидемических препаратов – статинов для уменьшения прогрессирования атеросклероза может ускорить жировое перерождение печени. Перед тем как решить, чем лечить основное или сопутствующее заболевание, следует проконсультироваться у врача.
Диагностика
Выявляет цирроз печени обычно гастроэнтеролог или гепатолог. Диагностика подразумевает целый комплекс мер: сбор анамнеза, физикальный осмотр, лабораторные и инструментальные исследования, функциональные пробы.
Лабораторная и инструментальная диагностика включает следующие направления:
- Общий анализ крови. Цирроз часто сопровождается лейкоцитопенией, тромбоцитопенией, анемией.
- Коагулограмма. Основная цель исследования – выявить сниженный протромбиновый индекс.
- Биохимический анализ крови. При циррозе повышена активность печеночных ферментов, уровень билирубина увеличен, как и содержание натрия, калия, креатинина, мочевины. Уровень альбуминов понижен.
- Анализ крови на альфа-фетопротеин. Уровень этого белка умеренно повышен на фоне первичного билиарного цирроза, активного гепатита, алкогольной интоксикации.
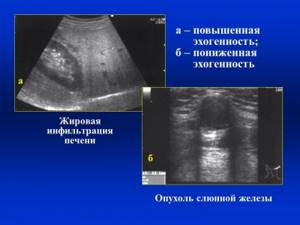
- Ультразвуковое сканирование – исследуется не только печень, но и другие органы брюшной полости. Важно оценить размеры печени и ее форму, эхогенность.
- Компьютерная томография. Такое исследование обеспечивает лучшую визуализацию органа, его сосудов, желчных протоков.
- Магнитная томография.
- Допплерометрия печеночных сосудов.
- Биопсия. Исследование биоматериала позволяет окончательно подтвердить диагноз, выявить причину заболевания, оценить морфологические изменения в органе.
Поражение паренхимы вызывает нарушение функций печени, то есть печеночную недостаточность. Для оценки ее тяжести используется шкала Чайлда-Пью. Рассматривается несколько параметров – наличие и особенности асцита, энцефалопатии, уровень альбумина, билирубина, протромбиновое время либо протромбиновый индекс.
Каждый параметр получает оценку по трехбалльной шкале, затем баллы суммируются. Полученный результат означает класс цирроза:
- 5-6 баллов – класс A;
- 7-9 баллов – класс B;
- 10-15 баллов – класс C.
Основной диагноз подразумевает не только выявление цирроза печени, но и включает его этиологию, морфологию (по возможности), активность, класс (шкала Чайлд-Пью) и стадию компенсации. Дополнительно выявляются осложнения заболевания, включая портальную гипертензию, энцефалопатию (с определением стадии, степени этиологии), гиперспленизм и его степень, прочие синдромы (асцит, варикозное расширение вен пищевода).
При развитии различных осложнений (желудочно-кишечное кровотечение, кома, сепсис) в диагностику включают систему критериев SAPS, основанную на основных физиологических параметрах – возрасте, артериальном давлении, ЧСС, температуре, ряде лабораторных показателей. Все параметры оцениваются в баллах.
Общие меры профилактики
Чтобы оградить себя и своих родных от цирроза печени, необходимо провести грамотную профилактику, заключающуюся в соблюдении целого комплекса дополнительных мероприятий:
- Важно вовремя проводить вакцинацию против гепатита.
- Людям, у которых есть проблемы с печенью, важно регулярно проходить ультразвуковое обследование для контроля состояния органа.
- Своевременное обращение к врачу – залог крепкого здоровья и профилактики цирроза.
- Запрещается голодать или переедать. Такие крайние меры могут стать толчком к развитию цирроза.
- Не принимать наркотики.
- Не стоит прибегать к лечению заболеваний печени только народными способами.
- Важно регулярно проводить профилактику вирусных и инфекционных заболеваний.
- Курсовой прием лекарственных средств необходимо правильно организовывать, не злоупотреблять лекарствами, принимать их четко согласно инструкции.
Лабораторная диагностика
Лабораторные исследования. Асцит. Если у пациента асцит выявлен впервые рекомендован абдоминальный парацентез с целью исследования асцитической жидкости и выявления причин асцита (уровень А1).При установленном диагнозе, диагностический парацентез проводится по исследование асцитической жидкости включает: 1) Клеточный состав:· количество эритроцитов (если превышает 10000/мл, томожно предполагать наличие у больного злокачественных новообразований или травматических повреждений)· количество лейкоцитов и полиморфноядерных лейкоцитов (ПМЯЛ) (при их увеличении более 500 и 250 клеток/мм3 соответственно, можно предполагать наличие бактериального перитонита)· количество лимфоцитов (лимфоцитоз – признак туберкулезного перитонита или перитонеальногокарциноматоза)2) общий белок (в целях дифференциального диагноза транссудата и экссудата);3) альбумин для расчета альбуминового градиента· (serumalbumin-ascitesgradient, SAAG)расчитывается по следующей формуле:Альбуминовый градиент = альбумин сыворотки крови – альбумин АЖ· градиент ≥ 11 г/лсвидетельствует о портальной гипертензии· градиент 4) Культуральныеисследования (при подозрении на бактериальный перитонит). Спонтанный бактериальный перитонит (СПБ). Лабораторные исследования, помимо общеклинических тестов, СРБ, включают также исследование асцитической жидкости. В зависимости от результатов данного исследования выделяют несколько вариантов СПБ (Таблица14). Таблица 14. Варианты СБП по результатам исследования АЖ