Спинальная амиотрофия Верднига-Гоффмана
Амиотрофия спинальная доброкачественная Кугельберга-Веландера: генетическое заболевание и его особенности
Данное заболевание отличается поздним проявлением на фоне доброкачественного течения с медленным прогрессированием поражения мышечных тканевых соединений проксимальных отделов конечностей. Амиотрофия развивается в возрасте от 3 до 10 лет. В некоторых случаях заболевание может дебютировать и в более позднем возрасте – от 14 до 30 лет.
Причины возникновения
Амиотрофия спинальная доброкачественная Кугельберга-Веландера, как и все другие формы спинальной амиотрофии, передается наследственным путем по аутосомно-рецессивному типу. Данный тип характеризуется наличием мутационного гена как у матери, так и у отца.
Генетические нарушения обуславливают развитие изменений дегенеративной формы в передних отделах спинного мозга.
Патологический процесс также затрагивает мотонейроны, характерным является первоначальное поражение спинальных сегментов нижнегрудной и поясничной области, в результате чего появляется слабость в мышечных соединениях проксимального отдела нижних конечностей. Позже поражаются верхнегрудная и шейная область, развивается слабость в мышечной системе плечевого пояса.
Симптоматика
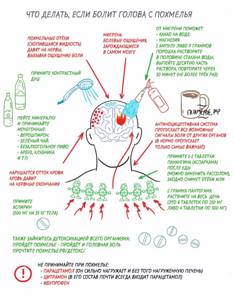
Заболевание начинает проявляться в период, когда малыш уже может самостоятельно передвигаться. Первым симптомом является повышенная утомляемость после долгой ходьбы или в процессе бега.
Большая часть пациентов отмечает характерную неустойчивость и неуклюжесть, происходят частые падения, могут возникать неудобства при поднятии по лестнице.
Таким образом, со временем происходит атрофия мышечных тканей бедер и тазовой области.
Через несколько лет появляются такие признаки:
- поражения проксимальных мышечных групп рук;
- снижение активности в плечевом поясе и верхних конечностях;
- атрофические процессы в мышечных соединениях плечевого пояса и области лопаток, формируется „крыловидность” лопаток;
- симметричность мышечных атрофий;
- нарушение мышечной силы в мышцах, которые поражены;
- угасание рефлексов сухожилий в плечевой области;
- нарушение рефлексов коленных сухожилий;
- фасцикулярные подергивания в мышечных тканях;
- тремор языка;
- тремор пальцев рук мелкоразмашистой формы;
- в тяжелых случаях наблюдается деформация позвоночника и грудной клетки, стоп.
Диагностирование
Данное заболевание исследует невролог и генетик. При этом учитываются такие факторы:
- возраст начальной стадии;
- скорость проявления и прогрессирования симптоматики;
- результаты генетического исследования.
Главными критериями, по которым устанавливается правильный диагноз, являются:
- развитие патологических процессов в возрасте после 2 лет;
- аутосомно-рецессивный тип;
- поражение нижних и верхних конечностей;
- псевдогипертрофия;
- наличие тремора и фасцикуляций.
Дополнительно рекомендуется уточнение диагноза с использованием диагностирования ДНК. Также необходимо провести биохимию крови, которая отмечается при данном заболевании повышенным уровнем креатинфосфокиназы.
Электронейромиография даст возможность установить характер поражений и предотвратить развитие миопатии, а биопсия мышц – определить пучковые атрофические процессы в мышечных волокнах. Магнитно-резонансная томография позвоночника может быть использована как дополнительная диагностика для определения органических патологий:
- новообразования в спинном мозге;
- миелит;
- гематомиелия и другие.
Лечение
На сегодняшний день еще не разработаны патогенетические методы лечения. Терапевтический курс направлен на улучшение метаболических процессов в нервных тканевых соединениях и работы пораженных нервно-мышечных структурных компонентов.
В качестве лечения назначается прием витаминов группы В, L-карнитин, также рекомендуется лечебная физкультура, которая даст возможность замедлить сокращение рефлексов опорно-двигательного аппарата. Взрослые пациенты должны правильно трудоустроиться, так как работа должна быть без избыточных мышечных напряжений.
Прогнозирование
Амиотрофия Кугельберга-Веландера имеет хороший прогноз, так как долгое время сохраняется способность передвигаться без посторонней помощи, а при более позднем возникновении люди с данным диагнозом доживают до преклонного возраста и могут самостоятельно себя обслуживать.
Диагностика
При спинальной амиотрофии Вердника диагностика заключается в проведении генетического анализа, выявляя мутации или делецию гена SMN.
При обнаружении делеции теломерной копии SMNt диагноз считают подтвержденным.
В случае отсутствия делеции проводят дополнительные исследования:
- электонейромиографию;
- исследование нервной проводимости;
- тест на креатинкиназу;
- биопсию мышц и нервной ткани.
При нормальных показателях фермента креатинкиназы проводят подсчет копий SMNc. В случае единственной копии идентифицируют точечную мутацию, принимая окончательное решение.
Похожие симптомы наблюдаются при врожденной миопатии – нарушении тонуса мышц.
Полностью исключить мышечную гипотонию позволяют результаты биопсии.
Определенное сходство с заболеванием Верднига-Гофмана имеет острый полиомиелит. Он начинается бурно, с резкого подъема температуры, несимметричных множественных параличей.
Несколько дней длится острый период, затем процесс переходит в восстановительную стадию.
Гликогенозы и врожденные миопатии также характеризуются сниженным мышечным тонусом. Изменения вызываются, в отличие от спинальной мышечной амиотрофии, нарушением обмена веществ, карциномой, гормональным дисбалансом. Следует исключить также болезнь Гоше, синдром Дауна, ботулизм.
- Общий список клиник и врачей, занимающихся нервно-мышечными заболеваниями, — по ссылке.
- Российский благотворительный фонд помощи больным СМА – “Семьи СМА”, который является единственным фондом поддержки пациентов с СМА и их семей. Фонд разрабатывает информационные материалы, помогает с обеспечением медицинским оборудованием и лекарствами, проводит обучающие семинары и встречи. При фонде действует Клиника СМА.
Проект “Клиника СМА” проводится совместно с специалистами разного профиля, имеющими опыт наблюдения и работы с пациентами со спинальной мышечной атрофией.
- Молекулярно-генетическое тестирование. Текущее диагностическое тестирование спинальной мышечной атрофии Кугельберга-Веландера включает в себя адресный анализ мутаций в экзонах 7 и 8 гена SMN1.
- Другие тесты — уровни креатин киназы могут быть подняты.
- УЗИ мышц может быть проведено для оценки нейрогенной атрофии при спинальной мышечной атрофии Кугельберга-Веландера, но это довольно неспецифично. И уже сегодня, УЗИ потеряло свои преимущества в качестве диагностического инструмента в диагностике этой атрофии. Сканирование мозга не показывает никаких отклонений в головном мозге.
- Анализ тканей полученных на биопсии мышц могут указать на свидетельства нейрогенной атрофии и хронической реиннервации. Каркасные изменения, при спинальной мышечной атрофии Кугельберга-Веландера, включают в себя сочетание узких, больших, гипертрофированных волокон. Эти волокна отделяются друг от друга обильными жировыми и волокнистыми тканями.
- Электромиография (ЭМГ) и исследования нервной проводимости могут быть очень полезны для врача в диагностике спинальной мышечной атрофии Кугельберга-Веландера. Диффузные изменения на ЭМГ наблюдаются в конечностях и в бульбарной мускулатуре. Полученные данные согласуются с дегенерацией аксонов.
Важным фактором при диагностировании этого недуга является возраст больного. Помимо сбора анамнеза и физиакального осмотра таким больным может потребоваться назначение электронейромиографии, магниторезонансной либо компьютерной томографии.
В обязательном порядке таким пациентам, для подтверждения диагноза, проводится биопсия мышечной ткани и генетическое исследование.
Лечение
Лечение спинальной мышечной атрофии направлено на облегчение общего состояния больного, так как действенных мер по устранению недуга не выявлено. В настоящее время проводятся исследования в вопросах стимуляции выработки специального белка, который отвечает за нейронную связь, но результаты далеки от идеальных.
Что в себя включает терапия:
- курс препаратов для метаболизма нервных тканей и мышц (Церебролизин, Цитофлавин, Глютаминовая кислота);
- витамины группы В;
- стероиды анаболического типа (ретаболил, неробол);
- препараты для улучшения прохождения нервных импульсов (прозерин, дибазол, галантамин);
- массаж;
- лечебная физкультура;
- физиотерапевтические процедуры;
- ортопедическая коррекция позвоночника;
- нейромышечная стимуляция;
- специальная диета.
Особый стиль питания…
К специальной диете при данном заболевании относят полноценное питание, богатое жирами, углеводами, аминокислотами и минералами
Заболевание связано с нарушением мышечных функций, а соответственно подразумевает необходимость подпитки их аминокислотами. Продукты, богатые аминокислотами:
- зерновые и бобовые;
- грибы;
- практически все виды орехов;
- мясные блюда;
- рыбные блюда;
- яйца;
- темный рис;
- кисломолочные продукты;
- блюда из пшеницы;
- куриное филе;
- овес.
Помимо того, применение анаболических стероидов недостаточно, для восполнения, так называемого некомплекта можно применять в пищу продукты, способствующие естественному росту мышц, в том числе:
- селедка;
- грейпфрут;
- йогурт;
- зеленый чай;
- кофе;
- брокколи;
- томаты;
- петрушка и шпинат;
- чеснок и лук;
- арбуз;
- голубика;
- семечки подсолнечника.
Дополнительным источником L-карнитина является:
- печень;
- говядина, телятина;
- свинина;
- индейка;
- гусь;
- утка;
- сметана, сливки и молоко.
Для лиц мужского пола настоятельно рекомендуются продукты, повышающие уровень тестостерона, в частности:
- пастернак;
- корень хрена;
- петрушка;
- женьшень;
- укроп;
- пчелиная пыльца;
- нежирное мясо;
- домашний алкоголь в небольшом количестве.
Несомненно, для лучшего усвоения всего перечисленного выше, необходимо употреблять витаминные комплексы, включающими в себя витамины В, Е, С.
Краниографические исследования. Рентгенографические признаки повышения внутричерепного давления.
Краниография – рентгенография костей черепа. Позволяет распознать врожденные и приобретенные деформации черепа, травматические повреждения костей, первичные и вторичные опухолевые процессы, некоторые воспалительные изменения, фиброзную дисплазию, проявление ряда эндокринных заболеваний (локальные изменения турецкого седла при опухолях гипофиза), расширение внутреннего слухового прохода при невриномах VIII черепного нерва.
Для топической диагностики важно выявление на рентгенограммах местных изменений кости, обусловленных воздействием внутричерепного патологического процесса (гиперостозы, узуры, усиленное развитие сосудистых борозд и т.д.)
Рентгенографические признаки при длительном повышении внутричерепного давления:
-
вторичные изменения турецкого седла, укорочение и порозность его спинки, порозность передних и задних наклоненных отростков, расширение входа в седло и углубление дна
-
истончение костей свода черепа (общий остеопороз), уплощение его основания
-
изменение структуры костей свода в виде пальцевых вдавлений, усиление (расширение и углубление) сосудистых рисунков
-
расхождение незаращенных черепных швов
-
расширение каналов вен диплоэ, отверстий основания черепа
-
углубление ямок грануляций паутинной оболочки
Кто в России помогает людям со СМА и их семьям
Вылечить болезнь пока нельзя, но можно облегчать состояние больных СМА, то есть различными способами компенсировать проявления болезни.
При тяжёлых типах СМА больным приходится помогать дышать и глотать. Поэтому им жизненно необходимы мобильные аппараты ИВЛ, аспираторы-откашливатели, мешки Амбу.
Ещё детям со СМА очень нужна помощь волонтёров, способных хоть на короткое время подменить родителей.
Детям, больным СМА, помощь может понадобиться в любой момент, поэтому мамы и папы всегда начеку и сами осваивают навыки реанимации, необходимые на случай, если ребенок внезапно перестал дышать.
Менее тяжёлым больным нужны лекарства, облегчающие дыхание, корсеты, коляски и другие приспособления, облегчающие перемещение и жизнь людей со слабыми мышцами.
Болезнь, продолжающаяся много лет, выматывает, поэтому пациентам, особенно взрослым, часто необходима помощь психолога.
Как спрогнозировать развитие патологии
Сейчас спинальная амиотрофия Верднига-Гоффмана неизлечима. Прогнозы абсолютно неблагоприятны. Если такая проявляется у малыша в первые дни после его рождения, тот обычно умирает до того, как ему исполнится полгода. Если же симптомы начинают проявляться после трехмесячного возраста, средний возраст такого ребенка равняется паре лет. Максимальный возраст, до которого может дожить такой больной, равен восьми годам. Ранний детский тип этой патологии прогрессирует куда медленнее, и такой ребенок доживает до подросткового возраста — четырнадцати-пятнадцати лет.
И все же нынешние технологии могут позволить больным детям жить намного дольше. Благодаря вентиляции легких при помощи современных портативных аппаратов, а также питанию с помощью зонда, подающего пищу прямо в желудок, маленький человек может прожить еще долгие годы.