Миоклоническая судорога представляет собой внезапное, резкое, непроизвольное сокращение мышечных волокон. В этот процесс вовлекаются одна или сразу несколько мышц, при этом человек вздрагивает всем телом или только верхней частью туловища. Подобное состояние может наблюдаться как у взрослых, так и у детей, независимо от пола.
Разновидности
Миоклонические подергивания бывают нескольких разновидностей, именно поэтому человеку важно определить, с каким именно вариантом приходится иметь дело. При диагностике медицинские специалисты обязательно определяют конкретный тип миклонических судорог. Следует рассмотреть, как их классифицируют, и какие особенности имеет каждый вид.
Распространённые типы:
- Доброкачественные. Они могут появляться по естественным причинам, при этом могут возникать достаточно редко. Миоклонические судороги практически не прогрессируют, поэтому не несут особой опасности для человека.
- Эссценциальные. В данном случае предрасположенность к миоклоническим судорогам передаётся по наследству. В большинстве случаев заболевание впервые себя проявляет ещё в детском возрасте. С годами оно имеет свойство прогрессировать, и ярче всего симптомы выражены в подростковый период.
- Эпилептические. Данная разновидность миоклонических судорог появляется при различных заболеваниях. Они сопровождаются судорогами ног, при этом симптомы ярко проявляются и постепенно прогрессируют.
Важно обязательно пройти полную диагностику у врача, потому как миоклоническая судорога часто говорит о наличии серьёзной патологии в организме. Данный симптом позволяет на ранних стадиях выявить различные заболевания. Будет важно начать их лечить, чтобы миоклонические судороги не прогрессировали.
- Симптоматические. Они возникают в том случае, если у человека наблюдается атаксия мягкого нёба.
Следует отметить, что при диагностике миоклонических судорог обязательно обращается внимание на раздражитель. Стоит выявить, что именно вызывает появление приступов. Уже в зависимости от этого врачи определяют один из следующих видов: спонтанный, рефлекторный и кинетический. Каждый из них обладает своими особенностями, по этой причине можно даже самостоятельно предположить, что именно вызывает миоклонические судороги.
Рефлекторный тип появляется из-за того, что раздражителем выступает звук, свет или же прикосновение. Появление непроизвольных движений объясняется ответной реакцией организма. Кинетический появляется из-за того, что у человека появляются неконтролируемые действия. Спонтанный вид определяется в тех ситуациях, когда приступ начинается без видимых причин.
Также при диагностике обязательно определяют характер мышечных сокращений, а также вовлеченность одной или сразу нескольких групп мышц. В данной ситуации у человека могут определить генерализованную разновидность болезни. При данном виде негативного миоклонуса сокращаются сразу две или более групп мышц.
Помимо этого, встречается локальный вид. У человека происходят интенсивные и быстрые сокращения, при которых страдает артикуляция. Возможно наличие кортикальной миоклонии у взрослого или ребёнка. Генеральная разновидность подразумевает резкое вовлечение в процесс определённой мышечной группы.
Чтобы при негативном миоклонусе можно было определить правильную схему терапию, врачи обязательно обращают внимание на то, где располагается очаг поражения. Он может быть подкорковым, сегментарный, корковым и периферическим. Естественно, только лишь одних симптомов будет недостаточно для того, чтобы понять, с чем именно приходится иметь дело.
Классификация синдрома
В большинстве клинических случаев атаксия поддается лечению. Но успех напрямую зависит сразу от нескольких факторов:
- точное диагностирование;
- дифференцирование от похожих симптомов;
- назначение грамотного лечения.
Поставить правильный диагноз, можно выявив причины и описав клиническую картину. Эту задачу облегчает классификация видов синдрома, предусматривающая многоаспектность болезни:
- этиологию;
- наличие или отсутствие раздражителей;
- характер распределения в группах мышц;
- локализацию очага;
- ритм мышечных сокращений.
По присутствию провокационного раздражителя синдром делится на:
- рефлекторный (реакция на звук, свет, прикосновение);
- спонтанный (без поверхностных причин);
- кинетический (вызванный произвольным движением).
По причинам возникновения различают:
- Физиологическую миоклонию. Этот вид гиперкинеза обусловлен естественными причинами: сенсорными, эмоциональными всплесками, физическим утомлением. Проявляется в виде приступа икоты, судорог икроножных мышц, вздрагивании во сне.
- Эпилептическую миоклонию. Причинами являются заболевания, сопровождающиеся эпилептическими припадками. Симптомы проявляются ярко, регулярно и имеют прогрессирующий характер.
- Эссенциальную миоклонию. Синдром имеет генетические корни. Семейная предрасположенность к хаотичным сокращениям мышц обычно начинает проявляться в раннем детстве. Симптомы особенно обостряются в период подросткового созревания.
- Симптоматическую миоклонию. Основной симптом этого вида – устойчивая атаксия мягкого неба.
Локализацию очага также не обходят вниманием при диагностировании. Различают подкорковый, корковый, сегментарный и периферический очаг.
А по распределению мышц выделяют сегментарную, фокальную и мультифокальную миоклонию. При этом сокращения мышц бывают ритмичными и аритмичными.
Лечение миоклонии
Доброкачественные формы миоклонии, которые проявляются при сильном испуге или во время сна, не требуют специального медикаментозного лечения. Однако, если судороги регулярно повторяются, или их интенсивность стала более значительной, рекомендуется пройти обследование. Электроэнцефалография позволит поставить точный диагноз и начать подходящее лечение.
Миоклонию необходимо лечить в комплексе с основным заболеванием – только тогда можно достигнуть стабильного положительного эффекта. Для устранения судорог и снижения их интенсивности назначают противосудорожные и седативные медикаменты. К ним относятся:
- Клоназепам;
- Седанот;
- Вальпроат;
- Конвулекс;
- Депакин;
- Кальма.
Хороший успокаивающий эффект дает фитотерапия. Прием настойки валерианы или мелиссы станет дополнительным способом, который поможет снять нервное перенапряжение, нормализовать работу нервной системы.
Седативные средства способны справиться с последствиями стресса, который усугубляет проявления миоклонии. Приготовить мягкое успокаивающее средство на основе лекарственных трав можно и самостоятельно. Для этого необходимо смешать в равных частях листья мяты перечной, цветки лаванды, корни примулы и валерианы. 0,5 чайной ложки полученной смеси необходимо залить стаканом кипятка и дать настояться в течение часа. После этого настой процеживают, и в теплом виде принимаю по 100 г перед сном.
При лечении миоклонии большое значение имеет соблюдение профилактических мер. Поскольку не существует медикаментозного средства, способного со 100%-ным результатом справиться с судорогами, необходимо постараться вести такой образ жизни, при котором они будут гораздо менее выраженными.
Профилактика судорог миоклонического типа включает в себя:
- Полный отказ от таких вредных привычек как курение и прием алкогольных напитков.
- Обогащение рациона продуктами, богатыми растительной клетчаткой. Регулярный прием в пищу свежих овощей и фруктов позволит устранить дефицит ценных минералов (калий, магний, кальций), которые питают мышечные волокна.
- Прием пищи не позже чем за 2–3 часа до сна, под запретом находится переедание, особенно вечернее.
- Полный отказ или сведение к минимуму потребление продуктов, содержащих кофеин: конфеты, шоколад, какао, кофе.
- Умеренные физические нагрузки, длительные прогулки на свежем воздухе, крепкий сон, чтение «легкой» литературы перед сном или прослушивание релаксирующей музыки способны мягко и ненавязчиво нормализовать работу нервной системы.
Стоит помнить, что доброкачественная миоклония не представляет угрозы для здоровья. Необходимо лишь приложить небольшие усилия, чтобы нормализовать свое состояние. Если же судороги не прекращаются и после проведения всех мер по их устранению, следует обратиться к опытному специалисту — невропатологу.
Диагностика Ювенильной миоклонической эпилепсии:
Основывается на типичных клинических проявлениях. На ЭЭГ обычно хорошо выраженный и широко распространенный альфа-ритм, иногда заостренные волны или комплексы множественных пиков или множественные пик-волны. Нет непосредственной корреляции между ЭЭГ пиками и подергиваниями. Часто наблюдается повышенная светочувствительность.
Дифференциальная диагностика
Эпилептические миоклонии возникают при разнообразных заболеваниях, о чем указано в разделе диффдиагностики миоклонической эпилепсии детского возраста.
Важным в диагностике является учет данных ЭЭГ, возраста начала заболевания, что облегчает диффдиагностку с доброкачественной миоклонической эпилепсией детского возраста, синдромом Леннокса — Гасто, миоклонической эпилепсией Унферрихта — Лундборга, синдромом Уэста.
Прогноз
При адекватной терапии и отрегулируемым образом жизни прогноз благоприятный. Приступы могут персистировать в зрелом возрасте "большими припадками". Почти у всех больных после отмены лечения приступы возобновляются, поэтому даже при многолетнем отсутствии припадков нельзя прекращать прием антиконвульсантов. Социальный и витальный прогнозы благоприятные.
Причины возникновения
Кортикальная миоклония – это такое состояние, которое проявляется неконтролируемыми мышечными сокращениями, что чаще спровоцировано внешними раздражителями. Провоцирующими факторами могут служить зрительные (свет или визуальная опасность), слуховые (шум), тактильные (прикосновения) раздражители. Основные причины развития миоклонических судорог:
- Наследственная предрасположенность. Существует множество семейных форм, которые передаются по наследству, в том числе миоклония Давиденкова, Ткачева, Ленобля-Обино, Фридрейха.
- Метаболические расстройства.
- Нейроинфекции (менингит, энцефалит). Распространенные проявления – хорея Дубини и Морфана.
- Интоксикации (хронические, острые).
- Нарушение мозгового кровотока (инсульт). Распространенные проявления – синдром Ланса-Адамса.
- Нейродегенеративные заболевания (рассеянный склероз), сопровождающиеся повреждением структур базальных ганглиев.
- Опухоли с локализацией в области мозгового ствола или мозжечка.
- Травмы в зоне головы.
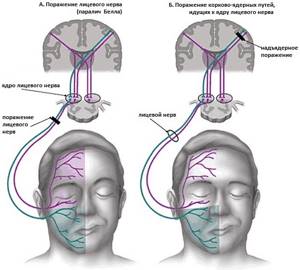
Доброкачественная лицевая миокимия развивается вод воздействием провоцирующих факторов, таких как стресс, физическое и психическое перенапряжение, недостаток отдыха и сна, большие нагрузки на органы зрения при работе за компьютерным монитором, злоупотребление напитками, содержащими кофеин в высоких дозах (крепко заваренный чай, кофе), и стимуляторами психической деятельности (энергетические и алкогольные напитки).
Дефицит нутриентов (витаминов, микроэлементов) и аллергические реакции также могут стать причиной развития доброкачественной миокимии. Кортикальная форма чаще развивается как следствие метаболической энцефалопатии, опухоли мозга, ангиомы (опухоли, состоящие из кровеносных сосудов), энцефалитов. Симптомы патологии обычно коррелируют с причинами возникновения.
Юношеская эпилепсия
Юношеская эпилепсия – это заболевание, которое развивается незаметно и постепенно у подростков, которые абсолютно здоровы физически и психически. Болезнь начинает проявляться в 10-17 лет, пик заболевания приходится на возраст 10-12 лет.
Описание и симптомы юношеской эпилепсии
Юношеская абсанс эпилепсия (ЮАЭ) заболевают как юноши, так и девушки примерно с одинаковой частотой.
В этом – главное отличие ЮАЭ от ДАЭ – детской абсанс эпилепсии, которой болеют в основном девочки. ЮАЭ отличается относительно невысокой частотой абсансов, симптомы болезни проявляются незначительно, и иногда болезнь развивается незаметно для человека до того момента, как к ней присоединятся генерализованные тонико-клонические приступы.
Семиология абсансов при юношеской абсанс эпилепсии незначительно отличается от абсансов ДАЭ. Абсансы в детстве могут возникать каждый день, в то время, как юношеские отличаются спорадическим характером.
Юношеские абсансы могут быть описаны как спаниолептические, что можно приблизительно перевести с греческого как «скудные». ГТКП возникают при заболевании ЮАЭ намного чаще, чем при ДАЭ (более 70% заболевших).
Около 30% случаев ГТКП – это первый тип приступов, которые предшествуют возникновению абсансов. В основном, генерализованные тонико-клонические приступы возникают во время пробуждения человека.
Небольшая часть пациентов, однако, отмечает возникновение ночных или случайных приступов, не связанных со сном. В редких случаях юношеская абсанс эпилепсия сопровождается миоклоническими приступами.
ЮАЭ – это идиопатическая эпилепсия. Врачи предполагают наличие генетической связи между ДАЭ, ЮАЭ, эпилепсией с ГТКП пробуждения и юношеской миоклонической эпилепсией.
Генерализованные судорожные приступы развиваются намного реже у тех пациентов, которые диагностировали заболевание на раннем этапе и начали его лечить.
У более ¾ заболевших врачи констатируют наличие генерализованных судорожных приступов. У пациентов с подобными приступами дебют юношеской абсанс эпилепсии характеризуется не абсансами, а тонико-клоническими судорожными пароксизмами. ГСП сопровождают короткие нечастые тонико-клонические судороги, возникающие, в основном, при засыпании или пробуждении.
Гипервентиляцией провоцируется возникновения абсансов только у 10% пациентов. Генерализованные судорожные приступы у 20% заболевших может спровоцировать депривация сна.
Диагностика юношеской абсанс эпилепсии проводится с помощью иктальной и интериктальной ЭЭГ, которые показывают симметричные генерализованные разряды комплексов спайк-волна.
В лобных отделах часто наблюдается максимум. Частота, как правило, немного выше, чем при ДАЭ, она составляет Гц. Депривация сна и гипервентиляция, иногда фотостимуляция, могут спровоцировать ЭЭГ пароксизмы.
Иногда требуется провести видео-ЭЭГ и протестировать сознание, что поможет выяснить клинический или субклинический характер ЭЭГ пароксизмов. Неврологическое обследование и нейровизуализация при юношеской абсанс эпилепсии в основном нормальны.
Юношеская эпилепсия, лечение
ЮАЭ эффективно лечится медикаментами. Абсансы неплохо вылечивают такие лекарства, как «Этосуксимид» «Вальпроатам», также можно комбинировать эти препараты. Если у пациента наблюдаются генерализованные тонико-клонические приступы или миоклонии, или же клиническая картина сочетает оба типа приступов или комбинирует их, корректно использовать монотерапию вальпроатами.
Более 80% пациентов достигают полной ремиссии с помощью традиционных антиэпилептических препаратов (АЭП), например, суксимида и вальпроатов. Сейчас начинает активно применяться ламотриджин, и это должно существенно повысить число пациентов с ремиссией.
Использование ламотриджина отлично подходит женщинам детородного возраста, на которых вальпроаты могут потенциально оказывать тератогенные воздействия. Неполная ремиссия может случиться из-за наличия в анамнезе абсансов с легкими клоническими компонентами, более 10 ГТКП, статус абсансов, случайных ГТКП или приступов во сне, а также нарушений развития.
Прогноз по лечению юношеской абсанс эпилепсии вариативен и зависит от многих факторов: правильной и ранней диагностики, верного лечения и подбора медикаментов, и наконец, от желания пациента выздороветь и вернуться к здоровой жизни.
Эпилепсия, которая дебютирует в преклонном возрасте, называется старческой (синонимы – сенильная, генуинная эпилепсия). Её сопровождают судорожные припадки и прогрессирующая деменция. Старческая эпилепсия отличается вторичным характером, её обуславливают сосудисто-мозговая патология или дегенеративные процессы в головном мозге, например, болезнь Альцгеймера или болезнь Пика.
Классификация судорожного синдрома
В настоящее время существует следующая классификация миоклонии:
- Физиологическая . Этот вид миоклонических судорог обусловлен физической усталостью, эмоциональными и сенсорными всплесками. Как правило, физиологическая миоклония проявляется приступом икоты, ночными вздрагиваниями и икроножными судорогами.
- Эпилептическая . Основными факторами развития эпилептической миоклонии являются болезни, которые могут сопровождаться припадками. Симптоматика заболевания проявляется достаточно ярко и постепенно прогрессирует.
- Эссенциальная . В этом случае причиной миоклонического приступа является наследственный фактор. Первые симптомы заболевания проявляются в раннем возрасте, а их пик приходится на период полового созревания.
- Симптоматическая . При этой форме основным симптомом миоклонии являются стойкие атаксии мягкого неба. По локализации выделяются корковый, подкорковый, периферический и сегментарный очаги. Распределение мышц производится сегментарной, фокальной и мультифокальной миоклонией с ритмичными и аритмичными сокращениями.
Профилактические меры
Панацеи избавления от ночных миоклоний не существует. Выработан ряд правил, помогающих если не справиться, то уменьшить интенсивность и кратность ночных приступов:
- сбалансированно питаться. В рационе предусмотрите больше пищи, богатой растительной клетчаткой (фрукты и овощи). Это устранит дефицит калия, кальция и магния, питающих мышечную ткань;
- ограничить потребление продуктов с кофеином (шоколад, конфеты, кофе, какао);
- не злоупотреблять курением и алкоголем;
- если необходимо принимать стимуляторы, лучше посоветуйтесь с врачом и выберите оптимальный препарат, который не будет вызывать миоклонии;
- для гармонизации психоэмоционального состояния научитесь специальным дыхательным упражнениям (к примеру, из йоги);
- пейте побольше жидкости, особенно если вы профессионально занимаетесь спортом;
- при спортивных нагрузках способен внезапно возникнуть миоклонический приступ. После приступа следует уменьшить нагрузку и помассажировать поражённую мышцу;
- для профилактики миоклоний помогут лёгкие массажные движения икроножных мышц на ночь. Делают следующим способом: сначала икроножную мышцу слегка оттягивают, пальцы стопы одновременно оттягивают до упора, чтобы почувствовать растяжение мышечной ткани голени.
Миоклонии не опасны для здоровья человека. Если они доброкачественные, понадобятся небольшие усилия, чтобы избавиться. В случае патологических миоклоний их устраняют симптоматическим лечением.
Виды приступов и сопутствующие симптомы
Существует три типа приступов миоклонус эпилепсии:
- Миоклонические. Характеризуются мышечными подергиваниями, которые невозможно контролировать. Обычно они возникают утром, но также могут быть спровоцированы усталостью, ярко выраженными эмоциями, употреблением алкоголя, звуковым или световым воздействием. Наличие судорог может отмечаться как в отдельной мышце или конечности, так и во всем теле.
- Абсансы. Сознание отключается внезапно на кратковременный промежуток времени. Обуславливается очагом в головном мозге, который воздействует на разные его участки. При таком состоянии человек в течение нескольких секунд находится в ступоре, при этом его взгляд также замирает, речь и движение прекращаются. Несмотря на малую продолжительность, абсансы приводят к серьезным нарушениям сознания.
- Тонико-клоническое. Судорожному состоянию подвергается все тело. Кроме этого, наблюдается потеря сознания. Не исключено непроизвольное мочеиспускание или дефекация. Продолжительность приступа составляет несколько минут. Наблюдаются более чем у половин пациентов и возникают, как правило, во время пробуждения.
Все, что нужно знать об эпилепсии во сне
- Полина Юрьевна Тимофеева
- 26 марта 2018 г.
Миоклоническая эпилепсия классифицируется на несколько форм:
- У младенцев доброкачественного характера. Это редкий тип заболевания. Его развитие может длиться от нескольких месяцев до пяти лет. Однако, до сих пор определить первопричину его так и не удалось. Единственное, в редких случаях оно может преобразовываться в юношескую (ювенильную) форму, практически не вызывает серьезных осложнений и быстро проходит при правильном и вовремя начатом лечении. Может сопровождаться подергиванием конечностей или головы, иногда и тела. Миоклонии также могут отличаться по интенсивности. В период, когда человек засыпает, происходит их усиление, а во время сна они проходят. При этом психомоторное развитие никак не повреждается. Постановка диагноза осуществляется на основе сбора анамнестических данных.
- Синдром Драве – имеет тяжелую форму и проявляется у 5 процентов младенцев. До того момента, как симптомы начнут себя проявлять, отмечается нормальное развитие ребенка. Такой тип приступов нередко провоцирует психоневрологические расстройства тяжелой формы, иногда даже со смертельным исходом.
- Болезнь Унферрихт-Лундборга. Считается более распространенной формой. Наблюдается в период позднего детства. Проявляться патология начинает миоклониями, которые впоследствии осложняются абсансами и приступами фокального характера. Болезнь развивается медленно. На протяжении многих лет интеллектуальные способности больного остаются неизменными, но после отмечается снижение памяти и частые депрессивные состояния. Болезнь имеет периоды ремиссии и обострения, что приводит к тому, что больной вынужден все свое время проводить в кровати. Определение диагноза основывается на клинической картине. При своевременном лечении есть вероятность замедления развития патологии, что позволяет пациенту прожить до старости.
- Миоклоническая эпилепсия с разорванными волокнами. Такая форма провоцирует развитие аномальной ДНК. В большинстве случаев наблюдается в детском и подростковом возрасте, но и бывает у взрослых. Кроме того, что такая форма сопровождается тоническими судорогами и миоклонусом, у пациента нарушается координация, прогрессирует глухота и миопатия. Во время диагностирования в скелетных мышцах можно увидеть рваные волокна, а содержание молочной кислоты в крови значительно повышается.
Условно протекание заболевания можно разделить на три стадии:
- Эпилептически-титаниформный – может длиться на протяжении нескольких лет. По мере того как болезнь прогрессирует, отмечается учащение приступов, сопровождающиеся болезненными спазмами и повышением потоотделения. Пациент при этом находится в сознании. Как правило, на данном этапе не происходит нарушений неврологического характера, но у пациента может проявляться агрессия, подавленное состояние или замкнутость.
- Миоклонический-эпилептический – нередко способен затянуться на долгие годы. Число припадков уменьшается, возникают приступы миоклонии. В начале сокращения мышц происходят только на части конечности, постепенно распространяясь на все тело. Пациент теряет способность самостоятельно принимать пищу, писать. Во время ходьбы отмечаются наклоны из стороны в сторону.
- Терминальный – приводит к серьезным изменениям на психическом уровне, что выражается расстройствами памяти и речи.
Следует отметить, что последняя стадия может привести к слабоумию больного.
Течение приступа в детском возрасте
У детей миоклоническая судорога может протекать намного тяжелее, чем у взрослых пациентов. Нередко к миоклонии присоединяется генерализированный припадок, напоминающий эпилепсию малой формы с кратковременной потерей сознания и судорогой.
Миоклоническая эпилепсия, помимо судорог, может протекать с абсансами (симптомы разновидности кратковременной эпилепсии), которые чаще всего наблюдаются в возрасте от 4 лет, но проходят по мере взросления. Эти приступы характеризуются кратковременным ступором пациента, с открытыми глазами, однако при этом человек теряет сознание. Нередко абсансы у детей могут быть предвестником юношеской эпилепсии миоклонического характера.
Кратковременный миоклонический приступ у ребенка, сопровождающийся судорогой рук
В детском возрасте миоклония сопровождается плаксивостью, эмоциональной неустойчивостью, обостренной впечатлительностью, но при своевременной терапии это состояние быстро стабилизируется и прогноз на выздоровление благоприятный.