При появлении язвы категорически запрещается применять такое местное лечение, так как кремы и мази создают пленку, под которой идет размножение микроорганизмов. На фоне низкого иммунного ответа инфицированные язвы могут привести к полному разрушению тканей, вплоть до кости и необходимости ампутации.
Сущность диабетической стопы и ее код по МКБ-10
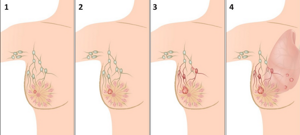
В эндокринологии заболевание рассматривается как комплекс анатомических и функциональных изменений, возникающих на фоне остеоартропатии, нейротрофических нарушений, макро- и микроангиопатии. Это влечет за собой развитие гнойно-некротических реакций, увеличивающих риск травматизации костных и мягких структур. В запущенных случаях СДС сопровождается гангреной, которая часто распространяется не только на стопы, но и на голени. В такой ситуации пациентам показана ампутация концевого отдела нижних конечностей.
Диабетическая стопа – обобщающий термин, который объединяет в себе несколько осложнений декомпенсированного диабета. В случае их развития наблюдаются патологические изменения ступни, сопровождающиеся поражением костно-суставных и мышечно-связочных образований. Некротические процессы проявляются в результате нарушения функций периферических сосудов, кожных покровов, нервов, суставов и костей.
В Международной классификации болезней (МКБ-10) эндокринная патология относят к категории E10-E14 «Сахарный диабет». Ей присваивают кодировку E10.5 или E11.5, что зависит от этиологии и формы заболевания.
Симптомы диабетической стопы
Признаки диабетической стопы во многом зависят от степени и формы развития проблемы. Врачи выделяют такие общие симптомы данного осложнения сахарного диабета:
- выявление покраснений на коже стоп. Особенно это тревожный сигнал, если оно наблюдается вокруг ранки. Данный процесс указывает на инфекционное поражение;
- отеки ног. Данный симптом развивается из-за нарушения кровообращения конечностей на фоне сахарного диабета;
- наличие участков, которые горячие на ощупь. Это сигнал воспалительного процесса. Включаются защитные функции организма, которые не способны исполнить свою роль из-за последствий сахарного диабета;
- потеря чувствительности кожи нижних конечностей;
- наличие ран, которые не заживают. С течением времени негативный процесс только усугубляется, поражается не только кожа, а и внутренние ткани, сухожилия.
Причины развития патологии
Формирование диабетической стопы провоцирует ангиопатия (повреждение стенок сосудов) и нейропатия. В зависимости от того, какой из этих процессов преобладает, бывает ишемическая форма (недостаток притока крови) и нейропатическая (снижение иннервации). Если присутствуют оба эти механизма, то обнаруживают смешанный тип развития этого осложнения диабета.
Нейропатия
К основным патологическим процессам, провоцирующим развитие и прогрессирование нейропатии, приводят:
- недостаток инсулина, снижение к нему чувствительности;
- избыток сахара в крови;
- накопление сорбитола в нервных клетках (возникает при недостатке внутриклеточной глюкозы) с последующей утратой их оболочек – демиелинизация;
- гликирование белков в волокнах нервов (соединение их с глюкозой) с изменением их свойств;
- низкая антиоксидантная защита, повышенный уровень свободных радикалов;
- микроангиопатия – поражение мелких сосудов, питающих нервные волокна.
Нейропатия поражает несколько групп волокон нервной системы. Для формирования синдрома диабетической стопы ведущее значение имеют такие виды:
- автономная – вегетативные нарушения регуляции тонуса капилляров и распределения потоков крови, повышение кровотока через шунты (соединения) между венами и артериями в коже, а также костной ткани. Это приводит к вымыванию кальция из костей и отложению его в стенке сосудов, отечности, снижению питания кожи с ороговением, мозолями и трещинами;
- сенсорная – часто появляется на фоне кетоацидоза. Характеризуется снижением ощущений боли, холода и тепла, вибраций, прикосновений. Повышается риск безболевой травмы;
- моторная – приводит к параличу мышц стопы и ее деформации. Из-за потери амортизационных способностей возникают зоны высокого давления на пятках, под соединением пальцев и стопы. На этих местах появляются мозоли и язвы.
Ангиопатия
Охватывает артерии (микроангиопатия) и более мелкие артериолы, капиллярную сеть (микроангиопатия). Артериальные сосуды теряют проходимость из-за атеросклероза, отложений кальция и разрастания соединительной ткани во внутренней оболочке. В них легко образуются тромбы, холестериновые бляшки. При микрососудистых изменениях снижается прохождение крови к тканям. Итогом ангиопатии становится ишемия и последующая гангрена.
Правильная обработка язв
- Ткани, которые отмерли, удаляются механическим путем, таким образом, инфекция не распространяется.
- Механически обработанная поверхность промывается для очищения от остатков отмерших тканей и загрязнений.
- Обработка йодом, зеленкой и любыми прочими спиртовыми растворами не только физраствор и мягкие антисептические средства. Идеальными средствами для обработки ран считаются Мирамистин и Хлоргексидин.
- После обработки накладывают чистую повязку. Это может быть стерильная повязка из обычной марли или специальная - для диабетиков. Последняя лучше сохраняется стерильность раны и влажность кожи.
Лечение диабетической стопы
Для пациента с диабетической болезнью очень важно самостоятельно следить за состоянием стоп:
- препятствовать образованию натоптышей и мозолей;
- избегать кожных порезов, царапин, пяточных трещин в избежание инфицирования ран;
- при грибковом поражении – вылечить микоз полностью;
- следить за изменением цвета кожи, не допуская красноты, синюшности или почернения;
- самостоятельно, но под контролем врача, снимать отеки ног;
- обратить внимание врача на вросший ноготь и получить рекомендации по его лечению.
Все профилактические меры проводятся в домашней обстановке самостоятельно. К ним можно (и нужно!) присовокупить домашние процедуры, используя отвары, настои и настойки. Симптомы начальной стадии синдрома диабетической стопы отлично поддаются лечению народными средствами, и мы рассмотрим наиболее действенные фитотерапевтические методы, предпринимаемые в соответствующих случаях.
Общие правила и методы лечения
Как лечить диабетическую стопу? Терапия должны быть комплексной и включать в себя:
- коррекцию лечения сахарного диабета (увеличение доз инсулина, низкоуглеводная диета при диабете);
- нормализацию уровня холестерина;
- применение симптоматических средств (обезболивающие, противоотечные), антибиотиков при инфекционных поражениях;
- местную обработку дефектов стопы;
- укрепление иммунитета;
- отказ от вредных привычек;
- лечение сопутствующих заболеваний.
При развитии некроза тканей может потребоваться хирургическое вмешательство. Операции проводят при гнойных воспалительных процессах, которые затронули костные ткани, при крайнем дефиците кровоснабжения тканей.
Виды операций:
- эндоваскулярная дилатация;
- тромбоэмболэктомия;
- подколенно-стопное шунтирование;
- артериализация вен стопы.
Гнойно-некротические поражения требуют обеспечения режима разгрузки стопы. С этой целью используют кресла-каталки, специальные разгрузочные устройства. Для ходьбы используют индивидуальную ортопедическую обувь. Количество передвижений нужно ограничить минимум на 30%.
Что означает повышенная эхогенность поджелудочной железы и как избавиться от негативных симптомов? У нас есть ответ!
О причинах повышенного гормона эстрогена у женщин, а также о методах коррекции показателей прочтите в этой статье.
Перейдите по адресу -sekretsija/grudnye/ и узнайте о том, чем и как лечить мастит молочной железы у кормящей матери.
Обработка кожи ног
Язвенные дефекты требуют регулярной обработки. Врач должен остановить распространение инфекции, удалить некрозированные ткани. После этого рану следует промыть. Нельзя использовать спиртсодержащие антисептики. Больше подойдут мягкие антисептические средства (Хлоргексидин, Мирамистин, Фурацилин) или физраствор. Нельзя для обработки использовать мази, обладающие дубящим эффектом и не пропускающие воздух. После обработки на рану положить специальную повязку.
Из мазей рекомендуется использовать:
- Солкосерил;
- Актовегил.
Нельзя использовать для мозолей размягчающие пластыри. Они не пропускают воздух, из — за чего могут развиться бактерии. Сухость кожи можно устранить с помощью жирных кремов с облепиховым маслом. Не смазывать промежутки между пальцами. Ороговевшие участки кожи может удалять только врач.
Особенности ухода за ногами
Диабетикам очень важно правильно ухаживать за ногами, чтобы избежать прогрессирования диабетической стопы и не допустить осложнений:
- при появлении любых воспалений сразу обращаться к врачу;
- каждый день мыть ноги, вытирать их, не растирая кожу;
- осматривать регулярно конечности на предмет наличия повреждений, язв, трещин;
- не подвергать ноги воздействию очень низких и высоких температур;
- ежедневно менять носки;
- подбирать удобную обувь, соответствующую размеру, при деформации стопы нужно изготовить индивидуально ортопедическую обувь;
- обрезать ногти на ногах, не закругляя уголки, толстые ногти подпиливать.
Ортопедическая обувь
Обувь для больных сахарным диабетом должна отвечать особым требованиям, так как она в значительной степени предотвращает снижение качества жизни, что является профилактикой развития осложнений сахарного диабета. Ортопедическая обувь имеет свои особенности, которые проявляются в следующем виде:
- отсутствие жесткой части в области носка;
- ригидная (жесткая подошва);
- отсутствие швов внутри обуви;
- дополнительный объем внутри обуви для ортопедических стелек, которые подбираются специалистом с учетом характера патологического процесса;
- качественное сырье для производства обуви, включающее отделку внутренней поверхности их гигроскопическими материалами с целью предупреждения опрелостей ног.
Ношение специальной ортопедической обуви пациентами является одним из моментов лечебного процесса осложненного сахарного диабета.
Лечение диабетической стопы народными средствами
Важно снизить сахар в крови и активно лечить язвы и некрозы
Важно понимать, что диабетическая стопа лечение подразумевает косвенное. Тут главное— контроль основного заболевания – диабета. В народе есть много полезных советов по этому поводу. Конечно, язвы на ногах и раны можно обрабатывать тоже травами. Тут череда, ромашка, календула и кора дуба вне конкуренции. Они способствуют восстановлению тканей. И плюс, обязательные протирания перманганатом калия мест с поражениями разной степени.
Контроль сахара в крови можно осуществлять нехитрым образом с помощью створок фасоли.
Горсть самих сушеных створок нужно залить кипятком и проварить. Оставить для настаивания луче на час, а то и более. Отвар можно пить просто как чай. Им хорошо запивать гречневую кашу с молоком. В рацион нужно вводить гранаты. Эти фрукты просто чудеса творят. Не только гемоглобин будет в норме, а и сахар при ежедневном употреблении стакана сока. Со стручками фасоли делают еще один сбор. Кукурузные рыльца, фасолевые стручки и черничные, брусничные листья режут мелко и заливают смесь стаканом кипятка. Выдерживают и при необходимости, потом доливают воды. Пить перед едой и потом выдержать интервал 20 минут.
Многие рекомендуют делать смесь из корня петрушки, одного лимона, чеснока и двух литров воды.
Все продукты измельчают и заливают кипяченой остывшей водой. Выдерживаю смесь неделю в темном месте. Топинамбур в сыром виде так же неплохо борется со скачками сахара. Только едят его натощак. При этом важно очень добавлять несколько капель масла тыквы . Такая смесь будет еще и кладезем полезных веществ. Помощник при диабете и овсяный корень. Растение ценится именно своим корневищем. Нужен корень молодой для лечения. Его сушат и режут мелко. Пол мере надобности заливают кипятком ложку сухой смеси, а потом употребляют готовый настой в течении всего дня.
Можно и сельдерево варенье подключать для контроля сахара в крови. Для его приготовления нужен крупный корень сельдерея и шесть лимонов.
Все моют и режут вместе с цедрой лимонной. Смесь высыпают в кастрюлю и варят на паровой бане или прямо в пароварке. В конце добавляют немного воды, если густовато выходит. Есть такое варенье нужно перед едой и при условии, что нет повышенной кислотности. Диабетическая стопа с язвами лечится смесью лука и семян тыквы. Все режут и добавляют мелко порезанные листья подорожника. Смесь получается в виде мази. Сначала раны обрабатывают стрептоцидом, а потом накладывают компрессы из смеси. Можно целым листом подорожника закрыть сверху еще разок. Мазь с прополисом неплохо унимает боль и останавливает воспаление. Для нее нужен вазелин, ланолин, прополис и можно масло какао. Смесь топят на водяной бане, а потом сливают в емкость для хранения. Лучше мазь держать в холодильнике. Заваренные семена льна и овса неочищенного могут положительно влиять на диабет. Их попеременно принимают и следят за свежестью отвара обязательно.
Многим помогает порошок гречки. Обычные ядра дробят в кофемолке, а потом порошок заливают кефиром или йогуртом. Утром получается полезный завтрак и неплохая альтернатива многим лекарствам.
Обувь для пациентов с диабетической стопой
Всю обувь покупайте или заказывайте не утром и не днем, а в вечернее время, потому что вечером размер ноги максимальный. Обувь должна быть комфортной сразу же, как только вы примерили ее в первый раз.
Не должно быть необходимости разнашивать новую обувь. Нельзя носить обувь с заостренными носками. Вам нужна обувь с широким и глубоким пространством для пальцев ног. Ортопедическая обувь — хороший выбор.
Никогда не носите сандалии с ремешком между пальцами ног. Потому что ремешок может натереть кожу. Появятся волдыри, которые потом перейдут в язву. Не носите одну и ту же обувь несколько дней подряд. Имейте несколько пар удобной обуви, чтобы чередовать их через день.
Не носите чулки или носки с плотными резинками, которые сдавливают ноги и ухудшают циркуляцию крови в сосудах. Не носите носки с дырками или заштопанные. Не носите носки слишком больного размера или с толстыми швами.
Ортопедическая обувь — важнейшее профилактическое средство при синдроме диабетической стопы. Если больной носит подходящую для него ортопедическую обувь, то это в 2-3 раза уменьшает вероятность образования язв на стопе.
Ортопедическая обувь, изготовленная по индивидуальному заказу.
Подносок — это деталь из твердого материала, которая укрепляет носки обуви. В ортопедической обуви жесткого подноска быть не должно. Верх обуви должен быть мягким, удобным и безопасным для ног диабетика. Во внутреннем пространстве ортопедической обуви не должно быть швов, чтобы не было потертостей.
Подошва должна быть ригидной, т. е. твердой, не эластичной. Таким образом, давление в области передней подошвенной поверхности стопы снижается, и нагрузка на участки стопы распределяется более равномерно. Ортопедическая обувь должна быть идеально удобной и комфортной уже с первой примерки.
Роль местной терапии на стадии заживления
После стихания инфекционного процесса начинают применение средств, способствующих восстановлению тканей. С этой целью показаны препараты на основе анаболиков и репарантов. Прибегают к использованию метилурациловой, солкосериловой, гепатромбиновой мазей и гелей подобного действия.
Гель Коллост
Поскольку данные средства не обладают антисептическими свойствами, важно предварительно достичь устранения инфекции и начала грануляции язвы. На этом и предшествующем этапе лечения нередко подключают использование антисептических лекарств (например, Аргосульфан, паста Катацел).
Хорошие результаты показывает использование новых разработок. Применение биомембран и геля Коллост при диабетической стопе ускоряет процесс образования тканей. Препарат создан на основе коллагена телят, соответственно является чужеродным для человеческого организма по антигенному составу. Данная особенность позволяет активизировать воспроизводство собственных коллагеновых волокон.
Конечным этапом заживления раны становится эпителизация и образование рубца. В этом периоде прибегают к физиотерапевтическим процедурам, смазыванию поверхности новой кожи мазями на жировой основе (Бепантен, Актовегин).