Сахарный диабет - заболевание хроническое и при отсутствии должного контроля грозящее тяжёлыми последствиями. Одним из самых опасных осложнений сахарного диабета является синдром диабетической стопы (СДС), который может привести к ампутации конечности. Но внимание к себе и простые правила ухода, считает хирург высшей категории, более 20 лет занимающийся лечением СДС, профессор ЮУГМУ Юрий ПАВЛОВ, вполне могут спасти от ампутации.
Тревожные симптомы
Синдром диабетической стопы - это заболевание, которое может проявляться в различных формах.
Статья по теме От кашля, диабета и астмы. Чем и кому полезен корень имбиря
Основных форм — три. Ишемическая форма, когда страдают артерии, причем при диабете это, как правило, мелкие сосуды, расположенные ниже колена. И нейропатическая форма, когда страдают в первую очередь периферические нервы. Бывает и смешанная форма.
При нейропатии пациенты ощущают онемение конечностей, чувство ползания "мурашек", снижение болевой и тактильной чувствительности. Не чувствуют вибраций. Стопа не ощущает опорную поверхность. Нередко отмечается снижение проприоцептивной чувствительности, пациент, например, при обследовании не чувствует, куда врач смещает его палец вверх или вниз. Однако в некоторых случая можно наблюдать патологическое усиление чувствительности, при любом даже легком прикосновении к коже стоп больные чувствуют сильные боли. Несмотря на онемение, при нейропатии стопы тёплые, розовые.
При ишемии -стопы холодные, бледно-синюшные, пациенты жалуются на зябкость в конечностях. При обследовании у любого врача обнаруживается снижение или отсутствие пульсация на стопах. Это подтверждает УЗИ сосудов.
Больные с сахарным диабетом второго типа это, как правило, пациенты в возрасте и у них уже наблюдаются признаки атеросклероза артерий нижних конечностей, обусловленного возрастным фактором. Поэтому если УЗИ показало атеросклероз, это не обязательно синдром диабетической стопы. Кровоток обычно компенсируется за счет развития дополнительных артерий, особенно у женщин. У них может полностью отсутствовать пульсация в паховой и подколенной области, а стопы теплые, розовые, без признаков ишемии. Это нужно учитывать.
Статья по теме Несладкое наследство. Как защитить ребёнка от диабета
Смешанный тип синдрома диабетической стопы соответственно предполагает проявления любых из вышеперечисленных симптомов.
Признаки заболевания
Значение имеет вовремя начатое лечение. Определить развитие недуга можно и самостоятельно, если знать главные симптомы его проявления:
- появляется сильная отечность конечностей;
- в районе стоп практически полностью теряется чувствительность;
- резко меняется температура нижних конечностей (без видимых причин стопы могут становиться резко горячими либо холодными);
- во время ходьбы наступает быстрая утомляемость;
- еще одним симптомом диабетической стопы являются неприятные ощущения в области голени (даже в период покоя);
- в районе стопы появляется чувство покалывания, жжения и т.д.;
- резко замедляется рост волос на ногах;
- появляются симптомы грибкового заболевания стоп;
- очень долго заживают трещинки и раны.
Как проявляется заболевание
На начальной стадии у больного отмечаются первые признаки нарушения иннервации и кровообращения:
- Появляется сухость кожи, ее верхний слой начинает сильно шелушиться.
- При осмотре становятся видны участки гипер- или гипопигментации.
- На ногах в зоне повреждения начинают выпадать волосы.
- Кожа становится тонкой и холодной на ощупь, или наоборот проявляется гипертермия.
- Температурная или болевая чувствительность снижается или отсутствует.
- Больной ощущает ползание «мурашек», болезненность или жжение.
- В икрах ног часто возникают судороги.
- После непродолжительной ходьбы больной ощущает сильную усталость.
Позднее при наличии повреждения кожного покрова происходит образование язвы, которая покрыта темным некротическим налетом, без образования экссудата (при ишемической форме) или с обильным отделяемым (при нейропатическом варианте).
Первые признаки диабетической стопы
У диабетиков нарушена циркуляция крови в сосудах, питающих нижние конечности. Не получая нужное количество питательных веществ, кожа на ногах становится особо уязвимой для повреждений. Ожоги, волдыри и ссадины у больных СД протекают болезненно и заживают очень медленно. Как правило, больной на первичные признаки диабетической стопы при сахарном диабете обращает мало внимания, а иногда и вовсе не замечает до тех пор, пока не начинается гангрена.
Еще одно проявление недуга – кожа на ногах не потеет, оставаясь все время сухой. Если диабетик не принимает лечебные меры, то сухость кожных покровов приводит к шелушению, трещинам, которые со временем превращаются в язвы. Другие симптомы:
- зуд, жжение язвенных поражений кожи;
- блокировка мышц стопы;
- согнутые пальцы ног (в форме когтей);
- деформация костей конечности;
- онемение, боль в ногах;
- судороги;
- трудности при ходьбе, хромота.
Осложнения
Диабетическая стопа может осложниться:
- Некрозом (отмиранием) тканей – причиной некроза обычно является распространение гноеродной инфекции, однако способствовать развитию данного осложнения может нарушение кровоснабжения и иннервации тканей.
- Образованием язв – их глубина и выраженность поражения мягких тканей может варьировать в значительных пределах.
- Патологическим переломом кости – патологический перелом возникает в результате нарушения нормальной прочности кости, при воздействии нагрузок, обычно не приводящих к каким-либо повреждениям.
- Деформацией стопы – сгибательными контрактурами пальцев (пальцы фиксируются в согнутом, скрюченном положении), мышечной атрофией (уменьшением размеров и силы мышц), деформацией свода стопы с нарушением его амортизирующей функции.
- Остеомиелитом – гнойно-некротическим поражением костной ткани, развивающимся в результате распространения инфекции из имеющихся язв.
- Сепсисом – опасным для жизни состоянием, развивающимся при проникновении гноеродных микроорганизмов и их токсинов в кровоток.
Диета или как правильно питаться при сахарном диабете?
Правильное питание играет важнейшую роль в лечении большинства заболеваний, однако при сахарном диабете оно имеет ключевое значение. Так, у пациентов с сахарным диабетом 2 типа, страдающих ожирением, рацион (например, стол №9 по Певзнеру), способствующий снижению веса, зачастую может остановить прогрессирование болезни и развитие опасных осложнений.
Существуют базовые принципы питания больных с сахарным диабетом:
- Рацион пациента должен включать весь спектр макронутриентов – белки (15%), жиры (25%) и углеводы (60%).
- Нельзя исключать углеводы из рациона или ограничивать их объем: это не приведет к снижению уровня глюкозы – она будет синтезироваться в организме из жиров и белков. Важно снизить до минимума употребление углеводов, которые легко усваиваются (сахар, сладкие напитки, рафинированные крупы) – они приводят к резкому скачку уровня глюкозы в крови, который сложно быстро компенсировать введением инсулина или сахароснижающих лекарств. Отдавать предпочтение необходимо «сложным» углеводам, таким как овощи, фрукты, цельнозерновые злаки – они медленно перевариваются и уровень глюкозы в крови повышается плавно.
- Следует снизить содержание в рационе животных жиров, способствующих развитию атеросклероза, и отдать предпочтение растительным жирам, также полезны жирные сорта рыбы.
- Питаться следует часто, дробно и небольшими порциями, чтобы избежать резких «всплесков» уровня глюкозы в крови.
- Рацион должен быть богат витаминами и минералами: их дефицит при сахарном диабете усугубляет обменные нарушения.
- У пациентов с нормальным весом суточная калорийность рациона должна соответствовать энергозатратам, а больные с избыточным весом (что чаще наблюдается при СД 2 типа) должны потреблять меньше калорий, чем тратят, чтобы постепенно и плавно избавляться от лишних килограммов. Это наиболее простой и действенный метод снизить вес! Помочь в этом сможет врач — диетолог.
Профилактика
Основу профилактики диабетической стопы составляет лечение сахарного диабета. Нельзя допускать, чтобы уровень глюкозы в крови поднимался выше отметки 6,5 ммоль/л. Чтобы этого не случилось, следует придерживаться диетического питания и соблюдать рекомендации лечащего врача по поводу приема необходимых препаратов.
Регулярно нужно контролировать ход лечения, при его неэффективности менять тактику. Обязательно контролировать артериальное давление. Оно не должно превышать 130/80 мм. рт. ст., а холестерин должен быть не выше 4.5 ммоль/л. Пациентам с ожирением следует снизить вес. Исключить употребление алкоголя и курение.
Диабетическая стопа одно из поздних проявлений сахарного диабета. Это серьезное состояние, требующее обязательного лечения. Прогрессирующая патология крайне опасна для здоровья. При отсутствии терапии появление язв на ногах приведет к развитию гангрены и необходимости ампутации. Важно не допускать такой ситуации и регулярно следить за своим здоровьем.
Больше полезной информации о том, что такое диабетическая стопа даст специалист в следующем видео:
FacebookPinterestTwitterLinkedinVKemailTumblr
Стадии
Существует несколько вариантов классификации повреждений, образующих синдром диабетической стопы. Однако ни один из этих подходов не является общепринятым. Например, можно классифицировать язвы по их глубине. Чем более глубокая рана, тем более продвинутая стадия заболевания и выше вероятность, что придется делать ампутацию. Отягчающий фактор, который ухудшает прогноз, — это нарушенное кровообращение в ногах из-за атеросклероза, которое называется ишемия.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Укажите возраст мужчины
Укажите возраст женщины
Основной причиной ваших проблем с ногами является
. Посмотрите видео
и узнайте, как вылечиться от этого осложнения. Оно является излечимым, в отличие от слепоты и тяжелых проблем с почками. Если постараться, можно восстановить здоровье нервов и сосудов в ногах. Как это сделать, рассказано в видео. Приводятся истории успеха пациентов, которые сумели избежать ампутации, а заодно и других неприятностей.
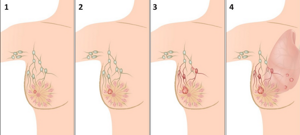
Популярна классификация диабетической стопы по Вагнеру. Она выделяет 5 (на самом деле 6) стадий этого заболевания:
- 0 — костная деформация, предъязвенное поражение;
- 1 — поверхностная язва — повреждена кожа, но подкожная клетчатка и мышцы еще не вовлечены;
- 2 — глубокая язва — в ране видны сухожилия, кости и суставы;
- 3 — остеомиелит — некроз кости, костного мозга и окружающих мягких тканей, с образованием большого количества гноя;
- 4 — гангрена, визуальное почернение небольшого участка стопы;
- 5 — гангрена распространяется по стопе, необходима срочная ампутация для спасения жизни больного.
В диагнозе могут быть еще указаны дополнительные сведения. В частности, полинейропатия — это диабетическое поражение нервных волокон. Из-за потери чувствительности нервов диабетик не замечает травмы и повреждения ног, которые получает при ходьбе. Если раны не обрабатывать, то в них размножаются микробы и скоро дело доходит до гангрены.
Ишемическая форма диабетической стопы — этот диагноз означает, что нарушено кровообращение в ногах из-за закупорки сосудов атеросклеротическими бляшками. В таких случаях повреждения заживают очень медленно. Ноги могут иметь синюшный цвет. Часто бывает замедленный рост ногтей. Проблема ишемии может сочетаться с полинейропатией.
Самое неприятное последствие — это гангрена, требующая ампутации пальца, стопы или ноги. Больной также может умереть от интоксикации, вызванной болезнетворными бактериями. Лечение диабетической стопы направлено на то, чтобы избежать летального исхода, ампутации и инвалидности. Имейте в виду, что ампутация ноги — это еще не конец света.
Профилактика диабета, профилактика поражения ног…
О профилактике диабетической стопы большая часть пациентов вспоминает после того, как наличие диабета того или иного типа уже зафиксировано. К сожалению, еще некоторая часть о предупреждении осложнений или слышать не хотят, или вообще о них ничего не знают.
Между тем, разработана программа профилактики, следуя которой можно добиться значительных результатов и снизить процент заболеваемости до минимального уровня. Она состоит из нескольких важных пунктов, где, пожалуй, главными являются скрининговые исследования состояния больных, имеющих СД, и выявление пациентов, составляющих группы риска в отношении формирования СДС. В группу риска входят больные, у которых уже диагностирована:
- Нейропатия (соматическая или автономная);
- Атеросклеротическое поражение сосудов (периферических) нижних конечностей, которое чаще преследует мужчин, носящих внушительный вес своего тела;
- Деструктивные изменения стоп;
- Ранее перенесенные болезни нижних конечностей (по данным анамнеза);
- Снижение остроты зрения или его потеря;
- Проблемы с почками, причиной которых стал диабет (особенное место в этом ряду принадлежит хроническому течению почечной недостаточности, дошедшей до терминальной фазы);
- Отдельное проживание от семьи, знакомых, когда пациент находится в некоторой изоляции;
- Избыточное потребление горячительных напитков или наличие такой вредной привычки, как курение;
- Возраст за 60, а для мужчин – и того раньше.
Кроме этого, к мерам, предупреждающим развитие диабетической стопы, относят:
- Обучение пациентов: диета, контроль за уровнем сахара, введение инсулина, физическая нагрузка, режим;
- Педантичный подход к подбору обуви, особенно, предназначенной для повседневного ношения. Своевременный заказ и изготовление ее в ортопедической мастерской;
- Систематическое наблюдение лечащего врача за самим больным и его ногами. Каждый раз, посещая доктора, но не реже 1 раза в полгода, больной сахарным диабетом должен предоставить ноги для осмотра, а врач обязан их осмотреть и вынести свой вердикт.
Третий этап диагностики
Третьим важным этапом является оценка неврологического статуса, которая включает в себя:
- исследование чувствительности к вибрациям (выполняется при помощи градуированного камертона). Нейропатическим поражениям свойственно повышение уровня вибрационной чувствительности, при ишемической форме — показатели равны возрастной норме;
- определение чувствительности согласно стандартным методикам (тактильной, температурной и болевой). В последнее время большой популярностью пользуются неврологические наборы монофиламентов, которые дают возможность максимально точно выяснить насколько сильно нарушена тактильная чувствительность;
- определение рефлексов сухожилий;
- электромиография. Данный метод исследования является самым информативным методом определения состояния периферических нервов. Применение данного исследования ограничено его высокой стоимостью и трудоемкостью.