Подавлены или беспокоит беспричинная раздражительность? Стали поправляться или быстро сбрасываете вес?
Расшифровка УЗИ: норма
При расшифровке данных ультразвуковой диагностики учитывают следующие параметры:
- Толщину перешейка
- Объем щитовидки
- Размер железы
Считается, что щитовидка у каждого человека имеет свои параметры. Однако примерные нормы все-таки существуют.
Нормой при ультразвуковой диагностике щитовидной железы считается такой результат, при котором не обнаружены изменения органа:
- У мужчин нормальным считается показатель объема – 25 сантиметров кубических. Для женщин – данный параметр составляет максимально 18 кубических сантиметров.
- Не более 5 миллиметров – нормальный показатель толщины перешейка.
- Нормой считаются следующие размеры щитовидной железы – 4х2х2 миллиметров.
Также к показателям здоровой щитовидки относятся однородность структуры органа, а именно отсутствие уплотнений. Нормальной является эхогенность в светлых тонах.
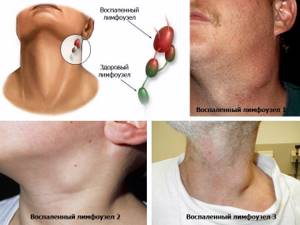
Если параметры щитовидки не имеют отклонений, то значит, что отсутствуют нарушения в работе щитовидки. В допустимых пределах должны находиться и подчелюстные и подключные лимфатические сосуды, а также лимфаузлы, находящиеся на шеи. Они должны быть правильной структуры, ровных контуров. При относительно здоровой щитовидке в протоколе исследования записывают об отсутствии патологических изменений органа.
Возможные заболевания щитовидки
С помощью УЗИ можно обнаружить опухоли, кисты, узловые образования и другие опасные патологии щитовидной железы
Чтобы определить возможные патологии щитовидной железы, смотрят на показатели, установленные при ультразвуковом исследовании:
- Размытость контуров органа может свидетельствовать об опухолевых образованиях.
- Заполненные жидкостью полости и сниженная эхогенность указывают на кисту щитовидной железы.
- Повышенная эхогенность говорит о том, что происходит кальцинирование тканей органа. Установить диагноз можно при проведении других анализов. К возможным болезням при таком явлении можно отнести фолликулярный карцином или аутоиммунный тиреоидит.
- Если при диагностике обнаруживаются узлы, то возможно развитие злокачественной опухоли. При таком явлении назначают дополнительный метод исследований – проведение биопсии. Кроме того, причиной такого состояния щитовидки может быть токсический зоб или тиреодит аутоиммунный.
- О злокачественной опухоли может говорить эхогенность черного цвета.
- При воспалении эгогенность отличается темно-сероватыми оттенками.
Среди возможных отклонений при ультразвуковом исследовании выделяют:
- Узловой зоб. Обнаруживается при повышенном уплотнении в тканях щитовидки. К признакам заболевания относят также прощупывание плотного узла в передней области шеи.
- Злокачественная опухоль. При УЗИ наблюдается как большие клеточные скопления.
- Тиреоидит. О патологии может говорить полость органа с образованным гноем, то есть увеличение объема органа и его отечность. Эта патология характеризируется воспалением, которое провоцируют бактериальные или вирусные инфекции. При болезни может наблюдаться гипертермия, головная боль, боль в передней области шеи.
- Гипотериоз. Такое заболевание показывает уменьшение железы в объеме при ультразвуковом исследовании. Также об этом свидетельствует результат анализа – снижение выработки гормонов.
- Диффузно-токсический зоб. На эту патологию указывает увеличенный объем щитовидки. По результатам крови можно определить высокий показатель таких гормонов, как тироксидина, трийодтиронина. Структура при этом является однородной.
С помощью УЗИ врач определит точный диагноз и назначит соответствующее лечение медикаментозными препаратами или оперативное вмешательство.
Для чего и как делают сцинтиграфию паращитовидных желез
Сцинтиграфия паращитовидных желез – диагностическая процедура с использованием радиоактивных изотопов, излучение которых дает двухмерное изображение органов.
При обследовании визуализируются паращитовидные железы, а также нормальные и аномальные структуры, расположенные на шее. Назначают сцинтиграфию людям с высоким уровнем паратгормона, гиперплазией (разрастанием) околощитовидных желез.
Необходимо исследование при склонности к камнеобразованию в почках и повышенной ломкости костей.
Принцип методики
Перед процедурой обследуемому вводится радиологический препарат, в составе которого содержится векторная молекула и радиоактивный изотоп (метка). Патологически измененные паращитовидные железы быстро вбирают радиопрепарат. Изотоп передает лучи гамма-спектра, их регистрирует камера сцинтиаппарата (томографической гамма-камеры). Такое излучение нетоксично для человека.
Выявляют аномальные изменения методом сцинтиграфии, который предусматривает две фазы – тиреоидную (когда максимальное количество радиопрепарата концентрируется в щитовидке) и паратиреоидную. Затем полученные изображения сравнивают.
Показания
Радиоизотопную диагностику назначают, если эндокринолог заподозрил аденому или злокачественную опухоль в паращитовидных железах, а также расположенных рядом структурах. Необходимо исследование людям с болями и хрупкостью костей (основными проявлениями остеопороза), пациентам с мочекаменной болезнью, а также при подготовке к операции по удалению околощитовидной железы.
Сцинтиграфия показана в случае выявления аномальных очагов при гипертиреозе, недостаточной секреторной активности и других нарушениях в работе щитовидной железы.
Противопоказания к радиоизотопному сканированию
Не назначают сканирование беременным женщинам. Мамам, вскармливающим малышей грудным молоком, рекомендуют процедуру только при острой необходимости. Не проводят диагностику людям в тяжелом состоянии.
Преимущества метода
Паращитовидные железы расположены позади щитовидной, имеют очень малые размеры. Из-за этого обследование при помощи ультразвукового аппарата не позволяет получить достаточно сведений о состоянии эндокринных органов.
Сцинтиграфия – очень чувствительный метод диагностики. Его эффективность в полтора раза выше, чем у компьютерной или магнитно-резонансной томографии.
Другие преимущества сцинтиграфии паращитовидных желез – отсутствие необходимости предварительной подготовки, абсолютная безболезненность процедуры. Низкие дозы радиоактивного излучения не несут угрозы здоровью человека. Радиологические препараты, которые вводятся во время сцинтиграфии, быстро покидают организм.
Подготовка к исследованию
Перед радиоизотопным сканированием пациент должен пройти УЗИ щитовидной железы. Требуются результаты лабораторных исследований – анализ на паратгормон, концентрацию свободного и связанного фосфора, кальция.
Подготовка к парасцинтиграфии не проводится. За 80 минут до начала процедуры внутривенно вводят радиопрепарат. Если диагностику комбинируют с обследованием щитовидной железы, то за 3 недели врач может отменить гормоны тиреоидной группы и йодсодержащие медикаменты, а за 5 суток до сцинтиграфии придется перестать пить Кордарон, Меркаптизол, Пропилтиоурацил.
Если ранее пациенту делали рентген с контрастным веществом на основе йода, необходимо выждать не менее 21 дня до сцинтиграфии.
Через 2 часа после попадания препарата в кровь начинается вторая фаза сканирования. Ее длительность не превышает 15 минут. Во время обследования пациент лежит на спине неподвижно внутри томографической гамма-камеры. В перерывах между сканированиями разрешается покинуть отделение радиодиагностики.
Для чего и как делают сцинтиграфию паращитовидных желез
Сцинтиграфия паращитовидных желез – диагностическая процедура с использованием радиоактивных изотопов, излучение которых дает двухмерное изображение органов.
При обследовании визуализируются паращитовидные железы, а также нормальные и аномальные структуры, расположенные на шее. Назначают сцинтиграфию людям с высоким уровнем паратгормона, гиперплазией (разрастанием) околощитовидных желез.
Необходимо исследование при склонности к камнеобразованию в почках и повышенной ломкости костей.
Принцип методики
Перед процедурой обследуемому вводится радиологический препарат, в составе которого содержится векторная молекула и радиоактивный изотоп (метка). Патологически измененные паращитовидные железы быстро вбирают радиопрепарат. Изотоп передает лучи гамма-спектра, их регистрирует камера сцинтиаппарата (томографической гамма-камеры). Такое излучение нетоксично для человека.
Выявляют аномальные изменения методом сцинтиграфии, который предусматривает две фазы – тиреоидную (когда максимальное количество радиопрепарата концентрируется в щитовидке) и паратиреоидную. Затем полученные изображения сравнивают.
Показания
Радиоизотопную диагностику назначают, если эндокринолог заподозрил аденому или злокачественную опухоль в паращитовидных железах, а также расположенных рядом структурах. Необходимо исследование людям с болями и хрупкостью костей (основными проявлениями остеопороза), пациентам с мочекаменной болезнью, а также при подготовке к операции по удалению околощитовидной железы.
Сцинтиграфия показана в случае выявления аномальных очагов при гипертиреозе, недостаточной секреторной активности и других нарушениях в работе щитовидной железы.
Противопоказания к радиоизотопному сканированию
Не назначают сканирование беременным женщинам. Мамам, вскармливающим малышей грудным молоком, рекомендуют процедуру только при острой необходимости. Не проводят диагностику людям в тяжелом состоянии.
Преимущества метода
Паращитовидные железы расположены позади щитовидной, имеют очень малые размеры. Из-за этого обследование при помощи ультразвукового аппарата не позволяет получить достаточно сведений о состоянии эндокринных органов.
Сцинтиграфия – очень чувствительный метод диагностики. Его эффективность в полтора раза выше, чем у компьютерной или магнитно-резонансной томографии.
Другие преимущества сцинтиграфии паращитовидных желез – отсутствие необходимости предварительной подготовки, абсолютная безболезненность процедуры. Низкие дозы радиоактивного излучения не несут угрозы здоровью человека. Радиологические препараты, которые вводятся во время сцинтиграфии, быстро покидают организм.
Подготовка к исследованию
Перед радиоизотопным сканированием пациент должен пройти УЗИ щитовидной железы. Требуются результаты лабораторных исследований – анализ на паратгормон, концентрацию свободного и связанного фосфора, кальция.
Подготовка к парасцинтиграфии не проводится. За 80 минут до начала процедуры внутривенно вводят радиопрепарат. Если диагностику комбинируют с обследованием щитовидной железы, то за 3 недели врач может отменить гормоны тиреоидной группы и йодсодержащие медикаменты, а за 5 суток до сцинтиграфии придется перестать пить Кордарон, Меркаптизол, Пропилтиоурацил.
Если ранее пациенту делали рентген с контрастным веществом на основе йода, необходимо выждать не менее 21 дня до сцинтиграфии.
Сцинтиграфия паращитовидной железы – двухэтапное обследование. На первом этапе сканируют паращитовидные железы спустя полчаса после введения радиологического препарата. Процедура длится до 20 минут.
Через 2 часа после попадания препарата в кровь начинается вторая фаза сканирования. Ее длительность не превышает 15 минут. Во время обследования пациент лежит на спине неподвижно внутри томографической гамма-камеры. В перерывах между сканированиями разрешается покинуть отделение радиодиагностики.
Возможные побочные эффекты
Сканирование не влечет негативных последствий. Излучение в камере настолько низкое, что сцинтиграфию разрешается проводить до 4 раз за год, сочетать ее с другими радиологическими методами обследования.
Препараты, которые незадолго до сцинтиграфии вводят внутривенно, редко вызывают нежелательные эффекты. Возможна индивидуальная реакция на компоненты радиопрепарата. Она проявляется покраснением кожи на лице, приступом жара.
У некоторых пациентов незначительно повышается или снижается уровень артериального давления, наблюдается учащенное сердцебиение. В редких случаях обследуемые после введения радиоизотопов отмечают более частые, чем обычно, позывы к опорожнению мочевого пузыря. Эти побочки быстро проходят.
Суть процедуры УЗИ паращитовидной железы
Ультразвуковое исследование паращитовидных желез являет собой неинвазивную процедуру. УЗИ характеризуется безболезненностью, безвредностью и отсутствием противопоказаний. Данный вид исследования можно проводить в день обращения пациента в медицинское учреждение. Длительность процедуры составляет около 20 минут.
Какая-то специальная подготовка к процедуре УЗИ-диагностики не требуется. Специалисты рекомендуют взять с собой на УЗИ результаты ранее выполненных анализов и обследований – это может облегчить интерпретацию результатов УЗИ.
Между тем, пациентам (в особенности детям и пожилым людям) целесообразнее проходить обследование на голодный желудок: это позволит предотвратить возможный приступ рвотного рефлекса, вызванный чересчур сильным нажатием датчика на горло.
Как подготовиться к УЗИ щитовидной железы: этапы, описание метода, показания – МЕДСИ
Ультразвуковое исследование эндокринной железы – простая и безопасная для пациента процедура. Она необходима, чтобы определить наличие (или отсутствие) патологий, воспалений, новообразований или иных проблем в этом органе.
Исследование помогает выявить:
- Увеличение или уменьшение органа
- Наличие узлов, кист и опухолей
- Общее воспаление или нарушение тканей
- Затруднение кровотока
- Воспаление лимфатических узлов
- Невозможность беременности
Механизм обследования довольно незамысловат и безболезнен:
- Пациент укладывается на кресло или кушетку таким образом, чтобы открыть доступ к шее
- Врач наносит специальный состав на горло больного
- Затем медик берет в руки датчик и водит им с разных сторон по исследуемой части тела
- В процессе сигналы о состоянии данного эндокринного органа передаются на монитор, а также записываются на магнитном носителе
- В результате получается изображение и данные и состоянии органа, которые врач сравнивает с нормальными
Если обнаружены какие-либо признаки нарушений в тканях или строении щитовидной железы, доктор назначает и другие анализы, чтобы уточнить, подтвердить или опровергнуть диагноз.
Когда нужно проходить обследование?
Частота прохождения УЗИ эндокринной железы зависит от таких индивидуальных особенностей, как возраст, медицинские показания, наличие или отсутствие недомоганий. Индивидуальные параметры:
- Возраст до 50-ти лет: профилактический осмотр раз в пять лет
- Для пожилых людей старше 50-ти: профилактика раз в два-три года
- При беременности и ее планировании: чтобы исключить негативное влияние на плод
При некоторых медицинских показаниях и недомоганиях нужно пройти обследование как можно скорее:
- При наличии уже установленных эндокринных проблем
- Для контроля за лечением или его результатами
- При риске повторного появления нарушений работы эндокринной железы
- При заметном увеличении щитовидного органа, прощупываемых уплотнениях и узлах
- При внезапном похудении, набирании веса
- При нестабильном эмоциональном состоянии – апатии, нервозности
Подготовка к УЗИ щитовидной железы
Для этого анализа – УЗИ щитовидной железы – подготовка не требуется особенной подготовки. Нет и ограничений по продуктам, которые можно употреблять в пищу накануне исследования.
Но существует ряд рекомендаций:
- Пожилым людям не стоит есть перед процедурой, так как может возникнуть ощущение тошноты. Это связано с возрастными изменениями организма
- Подготовка к УЗИ щитовидной железы у женщин связана с тем, что им рекомендуется проходить это обследование на 7-9 дне менструального цикла, чтобы избежать возможного искажения результата
- Перед процедурой необходимо освободить шею от различных мешающих элементов: воротников, украшений и т.п.
- Подготовка к УЗИ щитовидной железы детям не отличается от таковой для взрослых. Но чтобы ребенок не испугался, родителям нужно рассказать ему о том, как именно будет проходить процедура, что будет делать доктор и зачем
Можно ли делать УЗИ беременным и детям?
Так как процедура является безопасной и безболезненной, она подходит в том числе детям и беременным.
Маленький ребенок может проходить обследование, сидя на коленях у родителей. Если малыш подвергся какому-либо стрессу, рекомендуется обратиться к врачу, так как такое состояние может повлиять на работу желез.
Женщинам рекомендуется делать УЗИ эндокринной железы как на стадии планирования беременности, так и тогда, когда она уже наступила. Так как развивающийся плод берет ресурсы из материнского организма, то необходимо, чтобы все ее органы работали правильно. Нарушения же в работе щитовидной железы могут привести к гипотериозу и сказаться отрицательно на здоровье формирующегося ребенка.
Тем, кто пытается забеременеть, но не может, также необходимо обратиться к эндокринологу за диагностикой, поскольку проблема может оказаться в этой железе организма.
Противопоказания
Ультразвуковое исследование щитовидной железы подходит всем людям, независимо от пола и возраста.
Единственным ограничением становится наличие на шее пациента, в том месте, куда должен наноситься гель, и через которое проводится исследование, каких-либо нарушений кожных покровов. Это может быть:
- Обширная болезненная сыпь
- Экзема
- Стрептодермия – воспаление, которое вызывается стрептококком
- Ожог
Только в этих случаях УЗИ этой эндокринной железы противопоказано.
Позаботьтесь о своем здоровье – обратитесь в МЕДСИ
Специалисты МЕДСИ – кандидаты и доктора медицинских наук, врачи-эндокринологи высших квалификационных категорий – используют новейшее оборудование для проведения УЗИ щитовидной железы: Pro Focus 2202 Philips iU22.
Здесь каждый пациент получает:
- Комфорт и уважительное обращение
- Диагностику и сопровождение квалифицированного персонала
- Срочные консультации и УЗИ – возможна запись по телефону 8 (495) 152-55-46
- Современное оборудование для обследования марки Philips
Выводы
Если выявлен гипоэхогенный узел щитовидной железы, то следует обратиться к эндокринологу на консультацию. Врач изучит его структуру, определит размеры, отсутствие или наличие в них кровотока. Важным показателем будут контуры выявленного образования. Итоговые результаты УЗИ-обследования могут насторожить пациента, так как могут быть признаками онкологического заболевания. Поэтому следует запомнить главное правило: показатели ультразвукового исследования – это всего лишь критерии оценки функционального состояния эндокринной системы. Но, ни в коем случае не диагноз заболевания.
Возможные последствия
ТАБ является безопасной процедурой, но иногда вызывает негативное осложнение. Например, в месте прокола возникает кровоподтек. Он проходит за 2 дня.
Иногда через несколько дней после биопсии у больного возникают признаки тиреотоксикоза:
- учащение пульса,
- повышенная потливость,
- головная боль,
- головокружение,
- резкая смена настроения.
Такое может произойти, если при проколе в кровь попали гормоны щитовидной железы. Это состояние не является опасным и не требует лечения, оно проходит само.
Когда лучше делать УЗИ щитовидки?
Проведение УЗИ показано:
- При наличии всех выше перечисленных симптомов.
- При появлении чувства удушья или видимого увеличения шеи.
- Для профилактического осмотра людям, находящимся на учете у эндокринолога по заболеванию щитовидной железы, и людям, проживающим или проживавшим в зоне радиоактивного загрязнения (Чернобыль).
После аварии на ЧАЭС в 1986 году Киевский институт эндокринологии и обмена веществ им. В. П. Комиссаренко создал отделение ультразвуковой диагностики с целью широкого обследования пациентов и внедрения пункционной биопсии. Впервые на Украине в 1987 году была произведена пункция узла щитовидной железы.
Помимо ведения практической деятельности научные сотрудники издают учебники, монографии, разрабатывают компьютерные программы и создают клинический видеоатлас по ультразвуковому исследованию щитовидной железы.
- Во время беременности часто впервые может происходить сбой в работе органа.
- Диагностическая пункция под контролем УЗИ.
- Перед и после операции (после полного или частичного удаления ткани щитовидной железы).
- Рекомендуется проводить обследование женщинам с гинекологическими заболеваниями (мастопатия, бесплодие).
Как проводится исследование
Подготовки к процедуре не требуется, но на обследование пациенту желательно прийти натощак. Это связано с тем, что при сильном давлении датчика ультразвукового аппарата на переднюю часть шеи возможно появление рвотного рефлекса.
Методика проведения процедуры:
- Пациента укладывают на кушетку спиной вниз и подкладывают ему под плечи подушку, чтобы улучшить доступ аппарата к исследуемому органу.
- На шею наносят специальный гель, хорошо пропускающий ультразвуковые волны.
- Врач начинает водить датчиком по шее (возможны неприятные ощущения от давления). Ультразвуковые волны проникают в тело пациента и отражаются от наиболее плотных органов. Специальный прибор их улавливает и передает на компьютер, который обрабатывает сигналы и выводит изображение на монитор.
- Производится оценка месторасположения органа, его размеров, массы и объема. Оценивается кровоток в железистой ткани и осматривается область вокруг нее.
- При подозрении на онкологическое заболевание диагност проводит тонкоигольную биопсию органа. Изъятый образец ткани будет отправлен в лабораторию для исследования под микроскопом с целью установления клеточного состава.
Проводят УЗИ паратиреоидных желез на ультразвуковом аппарате с высокой частотой (от 5 до 10 МГц). Процедура длится 15-20 минут. После ультразвукового исследования готовится диагностическое заключение.