Жировой гепатоз — наиболее распространенное хроническое заболевание печени в России. Основные причины — нездоровый образ жизни, прием лекарств или сопутствующие заболевания. Хотя изначально болезнь вызывает только небольшой дискомфорт, она может иметь серьезные последствия. Знание определенных симптомов помогает вовремя распознать патологическое состояние и инициировать лечение.
Этиология заболевания
При жировом гепатозе клетки печени накапливают больше жира — триглицеридов или насыщенных жирных кислот. Содержание жира в печени обычно составляет менее 5%. В зависимости от степени жировой дистрофии дифференцируются жировые отложения различной степени. Чтобы определить точную степень жирового гепатоза, необходимо гистологическое исследование образца ткани печени.
Степени тяжести жирового гепатоза:
- легкая: менее 1/3 клеток печени поражены;
- умеренная: менее 2/3 клеток печени, но более 1/3 печеночных клеток поражены;
- сильная: более 2/3 клеток печени поражены болезнью.
Если диффузный жировой гепатоз остается нераспознанным и долго не лечится, структура печени меняется. Около 20% людей страдают от жирового перерождения печени Большинство заболевают между 40-м и 60-м годом жизни.
Заболевание подразделяется на алкогольную и безалкогольную форму. Алкоголь, как следует из названия, вызывает алкогольный гепатоз. Неалкогольный гепатоз также называют «болезнью благополучия». Женщины страдают намного чаще от болезни, чем мужчины. Почти все пациенты имеют избыточный вес.
Существует четкая связь между употреблением алкоголя и гепатозом. Алкоголь содержит много энергии и расщепляется в печени. Регулярное потребление алкогольных напитков увеличивает долю поврежденных печеночных клеток. Для женщин критический предел составляет 20 граммов алкоголя в день, для мужчин — 40 граммов.
Печень часто повреждается токсическим действием алкоголя и продуктов его распада. Токсические вещества ремоделируют печень и повышают риск развития циррозе. Орган легко воспаляется при постоянном употреблении спиртных напитков.
Не у всех людей, которые пьют алкоголь, развивается жировой гепатоз. Это связано с индивидуальной чувствительностью, полом, а также с индивидуальным оснащением ферментами, которые расщепляют алкоголь.
Многие люди с жировым гепатозом часто сталкиваются с предрассудками употребления слишком большого количества алкоголя. Хотя алкоголь может играть роль в некоторых случаях, неалкогольнаый гепатоз значительно чаще встречается в целом.
У пациентов с ожирением печени слишком много насыщенных жирных кислот в крови. Жирные кислоты поступают из рациона и всасываются в кровь через кишечник. Поэтому правильная диета должна быть здоровой и сбалансированной.
Сахарный диабет — фактор риск развития ожирения печени. У людей с диабетом инсулин больше не действуют должным образом или недостаточно формируется. Когда в организме развивается некоторая резистентность к инсулину, больше жира откладывается в печени. Поэтому люди с сахарным диабетом имеют более высокий риск воспаления печени.
Однако жирная пища или алкоголь не всегда ответственны за ожирение печени. Более длительные периоды голодания, выраженная потеря веса, длительные вливания сахара или искусственная диета также вызывают болезнь.
Сахарный диабет может быть причиной жирового гепатоза
Некоторые лекарства также вызывают ожирение печени — тамоксифен, синтетические эстрогены или стероиды. Некоторые операции на тонкой кишке, печени и поджелудочной железе приводят к увеличению жировых отложений в печени. Воспалительное заболевание кишечника являются редкими, но возможными причинами жирового гепатоза.
В очень редких случаях — примерно 1 на каждый 1 000 000 беременностей — наблюдается острый жировой гепатоз при беременности. Заболевание возникает на поздних сроках беременности, обычно после 30-й недели. Жировое перерождение печени очень опасно и может привести к смерти в 30–70% случаев. Как развивается жировой гепатоз во время беременности, неясно.
Причины развития
При интоксикации, вызванной внутренними или внешними факторами, в клетках паренхимы (то есть в основной функционирующей части) накапливается жир. Такая реакция возможна при ожирении, сахарном диабете II типа, инфекциях, наследственных и многих других заболеваний. В том числе, и при токсическом воздействии алкоголя.
Причина алкогольного жирового гепатоза печени – употребление больших доз этанола. Вид алкогольного напитка в данном случае не имеет значения.
В пересчете на чистый этанол гепатотоксичной считается доза от 40 г/сут., при которой и наступает активное поражение печени. Для примера, такая доза содержится в 0.1 л водки, 0.3 л вина и в 1 л пива.
Риск возникновения поражений печени и их выраженность от следующих факторов:
- пол;
- возраст;
- количество выпитого алкоголя;
- длительность употребления спиртного;
- инфицирование гепатотропными вирусами (возбудителями гепатита, разрушающими печень);
- аномалии строения, врожденные патологии печени.
Факторами риска развития алкогольного стеатоза печени являются наследственные предрасположенности, употребление спиртосодержащих напитков в течение нескольких дней, регулярное (многолетнее) употребление алкоголя даже с перерывами в 3-14 дней, несбалансированное питание (неправильное соотношение в рационе белков, жиров, углеводов и иных нутриентов), а также ожирение.
Риск возникновения алкогольной жировой дистрофии печени и более серьезных патологий зависит напрямую от количества потребляемых спиртных напитков.
Таблица 1. Риски при употреблении токсических доз алкоголя для мужчин.
| Чистый спирт, г/сут | Патология печени |
| До 30 | Минимальное поражение |
| 20-70 | Гепатоз |
| Более 70 | Цирроз печени в 10% случаев |
Так, 70 г чистого этанола в сутки, употребляемого в течение 5-10 лет являются циррогенной дозой, вызывающей тяжелое поражение, вплоть до развития гепатоцеллюлярной карциномы – рака. Для женщин относительно безопасной дозой этанола считается 15-20 г/сутки, у них стеатогепатоз печени развивается быстрее.
Но не следует полагать, что ежедневный или регулярный прием алкоголя 30 г и менее не приводит к негативным последствиям для организма. Этой дозы вполне достаточно, чтобы развился алкогольный гепатоз печени.
80-90% поступившего в организм этанола окисляется до ацетальдегида. Это происходит в печени и желудке под действием особого фермента. Далее это соединение окисляется до ацетата. Скорость расщепления алкоголя обусловлена генетическими особенностями ферментных систем человека.
Ацетальдегид оказывает негативное влияние для печени и организма в целом:
- Увеличивается потребность гепатоцитов в кислороде. Наступает кислородное голодание – гипоксия. Вслед за ней – некроз (разрушение) клеток печени.
- Разрушаются оболочки клеток, потому что ацетальдегид связывается с элементами их структуры – фосфолипидами.
- Истощаются запасы одного из антиоксидантов, глутатиона, защищающего организм от действия свободных радикалов.
- Снижение репаративных (восстанавливающих) процессов в ядрах клеток.
- Образование неоантигенов, в норме отсутствующих.
- Сенсибилизация Т-лимфоцитов, что проявляется в повышении чувствительности к аллергенам.
- Накопление в печени триглицеридов и еще целый ряд негативных изменений.
Таким образом, ацетальдегид является основным фактором развития алкогольного жирового гепатоза.
Факт! Из-за этнических особенностей у представителей некоторых (но далеко не всех) монголоидных народностей отмечается высокая скорость превращения этилового спирта в токсичный ацетальдегид (до 300 раз быстрей, чем у европейцев). При этом расщепляется ацетальдегид очень медленно. В таких случаях устойчивость к алкоголю снижается, а его токсическое воздействие на организм только увеличивается.
Симптомы жирового гепатоза
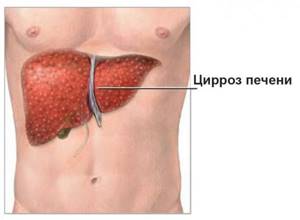
Нельзя однозначно сказать о симптоматике течения заболевания гепатоз печени. Характерные симптомы заболевания могут проявляться по-разному в зависимости от стадии заболевания. В большинстве случаев, на ранней стадии можно заметить лишь некоторые неудобства в организме со стороны органов пищеварительной системы и визуально. Появление отложений жира по боковой зоне бёдер, зона живота, появление второго подбородка и другие признаки начавшегося ожирения. Каждая стадия, характерна тем или иным признаком, самой сложной и не всегда обратимой, является третья степень ожирения печени, перерастающая помимо фиброзирования тканей печени в разрастание по всей поверхности печени соединительной тканью, которая захватывает клетки печени и приводит к циррозу печени.
Рассмотрим общие, клинические симптомы проявления жирового гепатоза:
- Тяжесть в правом подреберье (расположение печени);
- Тупая боль в правом подреберье (первичное поражение печени);
- Приступы острой боли в правом подреберье (процесс фиброза, цирроза печени);
- Нарушения в зрении (снижение хорошей остроты зрения);
- Общее состояние подавленности;
- Сонливость в дневные часы;
- Бессонница в ночные часы;
- Приступы тошноты;
- Рвотные рефлексы с привкусом горечи в ротовой полости;
- Расстройство желудка (дисбактериоз, диарея);
- Кожные высыпания по типу Крапивницы;
- Тусклый оттенок кожи (бледность).
Только острая и тяжёлая форма гепатоза обычно проявляется в симптоматике заболевания, первичные стадии протекают бессимптомно, или с признаками, которые часто могут быть спутаны с «обычным» праздничным перееданием, простудными остро респираторными заболеваниями.
Диагностика
Существует несколько методов диагностики, которые позволяют сделать это как на ранних стадиях, так и на последней. Первое, что будет делать врач, это общий осмотр пациента. При нем делается пальпация в области правого подреберья, где располагается печень. Увеличение печени (гепатомегалия) сразу будет выявлена при первичном осмотре.
Далее, врач должен назначить следующие исследования:
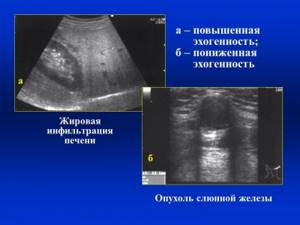
- прежде всего, нужно делать УЗИ, с его помощью выявляются эхопризнаки данного заболевания, при этом такая диагностика хороша при беременности;
- магнитно-резонансная терапия, которая может быть назначена врачом, поможет установить наличие пораженных участков печени, а также какова форма (стадия) заболевания;
- компьютерная томография также помогает установить гепатомегалию печени, которая является одним из основных признаков данного заболевания;
- диагностика данного недуга также выявляется, если в кровь ввести специальный микропрепарат, который попадая в печень, на рентгене показывает неоднородность ткани печени, но перед тем, как ввести такой микропрепарат, пациент некоторое время не должен употреблять пищу;
- биопсия печени, то есть исследование, при котором с помощью специальной иглы берется образец печени (ткани) и направляется на исследование, при нем могут быть обнаружены жировые клетки.
При проведении исследования, опытный специалист также может назначить и другие исследования, которые будут направлены на установление причин заболевания и сопутствующих болезней организма, для того, чтобы начать комплексное лечение всего организма.
Лечение
Лечение алкогольной жировой дистрофии должно начинаться с устранения причины. Это подразумевает полный запрет на алкоголь во время лечения и крайне осторожный его прием на протяжении дальнейшей жизни.
Пациенту назначают гепатопротекторы – препараты, восстанавливающие структуру и функции печени. К наиболее известным гепатопротекторам относятся:
- Эссенциале форте.
- Карсил.
- Гептрал.
- Урсофальк.
- Антраль.
Длительность курса лечения и дозировка определяются индивидуально.
Диета при алкогольном гепатозе содержит большое количество белка. Употребление жиров, особенно животных, необходимо ограничить. Из рациона исключаются жареные, консервированные и копченые блюда, пряности, кофе, газированные напитки. Пациенту рекомендован прием витаминных комплексов для улучшения жирового обмена. В комплекс должны входить фолиевая и липоевая кислоты, витамин B12. Улучшению самочувствия способствует умеренная физическая активность.
После прекращения употребления алкоголя структура органа восстанавливается за 4-6 недель. Тем не менее пациенту потребуется изменить пищевые привычки и образ жизни в целом, если он хочет вернуться к нормальной жизнедеятельности. Соблюдение нестрогой диеты и применение поддерживающей лекарственной терапии могут стать спутниками человека на всю оставшуюся жизнь.
Лечение гепатоза целебным травяным сбором
В целях нормализации функций печени воспользуйтесь следующим средством. Подготовьте четыре столовых ложки измельченного корня солодки. Добавьте три части листьев березы и малины, травы череды, сушеной полыни, шалфея. Используйте по ложке тысячелистника, корня аира, цветков аптечной ромашки и липы.
Указанные компоненты тщательно перетрите, воспользовавшись ступкой. Травяной сбор залейте крутым кипятком в объеме полутора литров. Дайте средству хорошенько настояться в термосе, оставив в покое на ночь. Сцедите жидкость через мелкое ситечко либо марлю. Весь объем полученного лекарства желательно употребить на протяжении суток. Терапию выполняйте несколько раз в неделю. Чтобы заметно улучшить общее самочувствие при развитии гепатоза, рекомендуется непрерывно осуществлять лечение в течение 6 месяцев.
Диагностика токсического гепатоза
При незначительном поражении печень способна восстанавливать собственные клетки. Поэтому своевременная диагностика может спасти не только здоровье, но и жизнь больного.
Диагностировать алкогольный жировой гепатоз непросто. Большую роль в постановке диагноза играет опрос пациента. Во время первичного осмотра врач уточняет о количестве и длительности принимаемого больным спиртного, выясняет, чем он питается, в каких условиях проживает и какие заболевания перенес.
Для уточнения диагноза назначают исследования, приведенные в таблице
| Исследование | Результаты |
| Анализы | |
| Общий анализ крови | Повышение лейкоцитов, СОЭ, снижение гемоглобина |
| Биохимический крови | Повышение АСТ и АЛТ, высокий уровень билирубина |
| Общий анализ мочи | Темный цвет, наличие билирубина |
| УЗИ печени | Орган увеличен, поверхность изменена |
| Компьютерная томография | Увеличение селезенки, выявление в печеночной ткани жировых участков |
| Забор частиц ткани для гистологического исследования | В большей части клеток жировые включения |
После того, как диагноз установлен, пациенту назначается лечение.
Алкогольная форма
Чаще всего алкогольный стетогепатит проявляется у людей, которые страдают хронической формой алкоголизма, а это около 35 %. Потому что 95 % спиртных напитков разрушаются только в клетках печени, что неизменно сказывается на её функционировании. Токсическое влияние этилового спирта на печень неизменно вызывает воспалительные поражения органа.
Проявляется это болезненными ощущениями в области рёбер (с правой стороны), психопатологическими расстройствами, диспепсией и желтушными симптомами. Печень увеличивается и становится более твёрдой, что явно ощутимо при пальпации, которая вызывает тупую боль. К тому же расширяются вены в пищеводе, что грозит внутренними кровотечениями.
Вследствие воспалительных процессов повышается активность трансаминаз, уровень триглицеридов в крови возрастает. Меняются в большую сторону показатели билирубина, липофильного спирта, ЩФ и т. д. Самый явный симптом – это снижение активности аминотрансфераз (печёночные ферменты) на фоне абстинентного синдрома.
Диагностировать хронический стеатогепатит можно только после полного обследования: лабораторные данные, УЗИ, биопсия, пальпация и общение с лечащим врачом.
Важно защитить клетки печени от разрушения и устранить или хотя бы минимизировать воспалительные процессы. Остановить разрастание соединительной ткани в органе и не допустить развития цирроза.
Алкоголь употреблять строго запрещено! В ином случае лечение будет бесполезным.
Причины дистрофических изменений
Здоровая печень содержит не более 5% липидов. При диффузном поражении органа этот показатель увеличивается вдвое. В некоторых случаях доля жира составляет около 50%.
При гепатозе доля жира в печени составляет около 50%
Диффузные изменения печени по типу стеатоза возникают по следующим причинам:
Холестатический гепатоз беременных
- Неправильное питание. При употреблении жирных или быстро приготовленных блюд повышается вероятность заболеваний печени, поджелудочной железы и т.д.
- Расстройства метаболизма.
- Заболевания щитовидки. При нарушении функциональности этой железы начинают вырабатываться гормоны, которые ускоряют формирование липидов.
- Сахарный диабет. Эта патология связана с избыточным весом. Высокая концентрация глюкозы и липидов в организме негативно влияют на печень.
- Алкоголизм. Этанол, который содержится в спиртных напитках, разрушает гепатоциты, нарушает функциональность органа, провоцируя заболевания.
- Лишний вес. Большое количество жира по окружности талии опасно для здоровья.
- Приём сильнодействующих препаратов. Антибактериальные средства считаются самыми вредными для желчеобразующей железы, поэтому во время их приёма следует защитить печень.
- Малоподвижный образ жизни.
- Употребление растительной и молочной пищи с полным отказом от мяса провоцирует нарушение метаболизма углеводов.
- Строгие диеты.
- Радиация. Согласно статистическим данным, ДЖГ (диффузный жировой гепатоз) чаще диагностируют у жителей городов с повышенным радиационным фоном.
- Заболевания пищеварительного тракта с острым или хроническим течением.
Расстройства обмена жиров чаще возникают в результате неправильного питания. Также метаболизм липидов нарушается при недостаточном насыщении организма белком (у вегетарианцев), избытке жирных блюд, быстрых углеводов в рационе, строгих диет.
Риск ДЖГП повышается при снижении продукции холиевых кислот (желчные кислоты) и нарушении поглощения липидов гепатоцитами.
Длительный приём антибактериальных препаратов провоцирует расстройства функциональности печени. Чтобы предотвратить заболевания органа, рекомендуется принимать пробиотики (препараты, содержащие полезные микроорганизмы).
Жировой гепатоз не исключён при дефиците тироксина (основной гормон щитовидки). Также на состояние печени влияют кортизон и альдостерон (гормоны надпочечников).