Онкологическое образование сопровождается специфическими признаками, сигнализирующими о наличии в организме злокачественного новообразования. При обнаружении у себя подозрительных симптомов следует незамедлительно пройти обследование у доктора. Врач назначит диагностические исследования и лечение поражённого очага желчных протоков при подтверждении опасений.
Принцип развития и пути распространения метастазов
Существует несколько путей распространения атипичных клеток в организме:
- Гематогенный — через общий кровоток. Такие метастазы считаются наиболее агрессивными и быстро прогрессирующими метастатическими опухолями.
- Лимфогенный. Диссеминация онкоклеток по лимфатическим сосудам в некоторых случаях начинается уже со II стадии онкопроцесса.
- Имплантационный. Опухоль непосредственно прорастает в ближайшие ткани и органы либо атипичные элементы распространяются через жидкую среду брюшной полости, если речь идет о метастазах желудочно-кишечного тракта.
- Смешанный. Одновременно отмечается несколько путей миграции злокачественных элементов.
Метастазы лимфогенного типа наиболее характерны для карциномы шейки матки, желудка, гортани и кишечника, а также меланомы и лимфомы. Гематогенные очаги метастатического рака чаще всего наблюдаются при опухолях малого таза и брюшины, гипернефромы, хорионэпителиомы и саркомы.
Рак желчного пузыря — первые симптомы, признаки и проявления
Желчный пузырь — орган бобовидной формы, который вырабатывает особую жидкость – желчь, участвующую в процессе пищеварения и, когда этот орган поражается атипичными клетками, возникает заболевание — рак желчного пузыря.
Рак желчного пузыря — редкая форма онкологии, на долю которого приходится не более 8% из всех онкозаболеваний. В связи с этим врачи затрудняются в диагностировании и лечении этой болезни. Наиболее часто опухоль формируется из клеток слизистой оболочки самого пузыря, либо из клеток шейки пузыря.
Заболевание преимущественно встречается у людей возрастной категории от 50 лет до 70, большую часть пациентов составляют женщины. На развитие онкологического процесса в жёлчном пузыре могут повлиять неправильное питание, нездоровый образ жизни, а также имеющие заболевания желчных протоков, к примеру, камни, травмирующие их.
В 74% случаев рак желчного пузыря развивается на фоне желчнокаменной болезни.
- Причины заболевания
- Типы рака желчного пузыря
- Симптомы
- Симптоматика РЖП
- Стадии болезни
- Матастазирование опухоли
- Как определить рак? Диагностика заболевания
- Чем лечить рак желчного пузыря?
- Прогноз
Причины заболевания
Причиной возникновения опухоли желчного пузыря и желчевыводящих путей являются образ жизни и наличие определенных заболеваний у пациента.
К факторам, повышающим риск развития болезни можно отнести:
- Курение и злоупотребление алкоголем;
- Профессиональная деятельность, связанная с постоянным контактом с продуктами тяжелой промышленности и канцерогенами;
- Избыточный вес;
- Принадлежность к женскому полу;
- Зрелый возраст;
- Наличие камней в желчевыводящих протоках и хронические воспалительные процессы (например, холецистит);
- Накопление кальциевых солей в стенках жёлчного пузыря – кальцификация;
- Полипы в желчном пузыре, достигающие размера более 1 сантиметра;
- Хеликобактерная инфекция, повышающая риск возникновения желчнокаменной болезни, либо холецистита;
- Наличие кистозных образований в протоках органа, вызывающих застой секретируемой желчи. Так как желчь в какой-то степени является канцерогенным веществом, ее застой вызывает изменения слизистой желчных протоков – предрак;
- Неправильно питание с преобладанием жирной и углеводной пищи;
- Фиброз;
- Поликистоз;
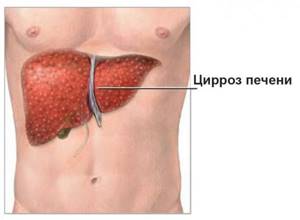
- Цирроз печени.
Следует подчеркнуть, что вышеуказанные факторы не всегда провоцируют развитие болезни. Но все же, в целях профилактики рекомендуется регулярно посещать врача и вовремя удалять всевозможные камни, полипы и лечить холецистит.
Типы рака желчного пузыря
Гистология злокачественных новообразований в желчном пузыре настолько различна, в результате чего новообразования разделили на следующие типы:
- Аденокароцинома;
- Слизистый рак;
- Скиррозный рак;
- Солидный рак;
- Низкодифференцированный рак;
- Плоскоклеточный рак.
Типы рака жёлчных протоков
Классификация патологии предполагает разделение опухолей на злокачественные и доброкачественные.
К последним относят:
- папилломы;
- аденомиому;
- миксому;
- фиброму;
- аденому.
Как правило, они формируются в нижней части жёлчного пузыря. На начальном этапе развития проявление доброкачественных образований незначительно, не приводит к нарушениям функционирования органа. По мере роста, опухоли начинают оказывать давление на соседние органы, что и вызывает определённые неприятные ощущения.
Злокачественные опухоли диагностируют достаточно редко, зачастую, в месте соединения печёночного и пузырного жёлчных протоков.
Для ракового образования характерен медленный рост и возможность метастазирования.
Выделяют несколько видов злокачественных опухолей:
- Эпителиальные.
- Мезенхимальные.
- Смешанные.
Новообразование способно возникнуть в любой части жёлчевыводящей системы. От того, в каком месте выявлена опухоль зависит план лечения.
Существует 2 типа болезни:
- рак внепечёночного жёлчного протока;
- карцинома внутрипечёночного протока.
Жёлчные протоки частично располагаются за пределами печени, где они более подвержены инфицированию. Поэтому именно здесь чаще всего происходит преобразование тканей в злокачественные. Анатомически разъединённые каналы могут сближаться и даже срастаться вместе. Это и является началом формирования опухоли.
Рак внутрипечёночных жёлчных протоков диагностируется примерно в 10% всех случаев онкологии.
ЛЕЧЕНИЕ
Выбор тактики лечения может разниться, в зависимости от распространённости процесса. Если рост опухоли эндофитный (в просвет) или изменения локализованы в пределах стенки желчного пузыря, прогностически хорошие результаты даёт эктомия пузыря вместе с окружающими тканями. Именно поэтому наиболее ранняя постановка диагноза при данной патологии имеет первостепенное значение. В случае прорастания опухоли в окружающие ткани, прогноз неблагоприятен и больным проводится паллиативное лечение. Также в комплексном лечении рака желчного пузыря применяется радиационная, таргетная и химиотерапия, которые во многих случаях продлевают жизнь пациента.
Рак желчных протоков: симптомы, лечение и продолжительность жизни
Рак желчных протоков (холангиокарцинома) развивается в основном в пожилом возрасте. Однако встречаются и молодые люди, страдающие такой патологией. Средний возраст больных – 50 – 60 лет. Рак желчевыводящих путей составляет 12 – 15% от злокачественных опухолей гепато – биллиарной зоны.
Меры профилактики
Предупредить развитие онкозаболеваний невозможно. Считается, что снизить риск развития рака желчевыводящих путей можно при соблюдении следующих рекомендаций:
- Отказаться от вредных привычек.
- Ограничить жирную, жареную пищу, специи, приправы.
- Своевременно лечить сопутствующие заболевания желудочно-кишечного тракта.
Эффективному лечению поддаются злокачественные новообразования, выявленные на ранней стадии. Поэтому необходимо минимум один раз в год делать УЗИ органов брюшной полости, сдавать общий клинический и биохимический анализ крови. Запущенные формы болезни не подлежат радикальному хирургическому вмешательству, в этом случае проводят только паллиативные операции.
Диагностика опухоли желчных протоков
Установление диагноза онкологии желчных протоков проходит первоочередно с начального врачебного осмотра пациента. Во время обследования человек должен рассказать о симптомах и историю болезни. Диагностика ракового новообразования включает в себя такие исследовательские процедуры:
- Лабораторное тестирование – анализ крови позволяет оценить функционирование печени и найти маркеры, указывающие на развитие опухолевого процесса в теле. Исследование подразумевает проведение теста печёночной работоспособности, анализов РЭА (раково-эмбриональный антиген) и CA-19-9 (СА – специфический антиген), проверяющих недоброкачественность образований органов ЖКТ, и анализа на альфа-фетопротеин (АФП), применяемый для идентификации вероятного злокачественного уровня.
- УЗИ – звуковые волны помогают образовать картину болезни желчного протока и близлежащих органов. Пациент перед процедурой не употребляет пищу и не пьет минимум за 6 часов до сканирования. Когда больной располагается на спине, на живот наносят специальный гель. После обозначенную часть анализируют через маленький прибор, производящий звуковолну. Процедура безболезненна, проводится за пару минут.
- Компьютерная томография – перед процедурой КТ нельзя пить и кушать минимум за 4 часа до анализа. Томография подразумевает использование контрастного компонента, позволяющего рассмотреть выбранные области.
- Магнитно-резонансная томография – МРТ представляет собой компьютерную томографию с применением магнитных волн для создания чёткой картины.
- Биопсия – процедура позволяет подтвердить либо опровергнуть диагноз рака желчных протоков при возникновении подозрений у врача. Для процедуры проводится забор образцов тканей и материалов из поражённого очага органа для последующего исследования. Раковая клетка изучается при помощи микроскопа. Биопсия осуществляется во время КТ либо УЗИ.
Взятие биопсии
- Эндоскопия желудка и кишечника – процедура выполняется под анестезией. При необходимости используют обезболивающие и успокоительные препараты. Доктор пропускает эндоскоп по ротовой полости в пищевод. На конце аппарата находится камера, передающая картину на монитор.
- Эндоскопическая ретроградная холангиопанкреатография – терапия подразумевает использование эндоскопа. Он помогает пропустить контрастное вещество в желчевыводящий путь. Рентген и контрастный компонент отражают имеющиеся в организме патологии и нарушения.
- Холангиоскопия – холангиоскоп является подтипом эндоскопа, вводимого вовнутрь. Процедура необходима для контролирования и биопсии опухолевого нароста напрямую.
- Эндоскопическая ретроградная холангиография – доктор запускает тончайшую иглу по печени к желчному протоку и вводит контрастный элемент по игле. Затем делают рентгеновский снимок для осмотра желчевыводящих путей.
- Ангиография – анализ помогает обследовать кровеносные сосуды. Желчный проток располагается вблизи с крупными кровеносными сосудами. Ангиограмма применяется для оценки кровеносных сосудов на предмет развития рака.
Лечение заболевания
Как уже говорилось, очень сложно распознать опухоль Клацкина. Лечение холангита — это выполнение комплекса мероприятий для избавления от заболевания. Если вовремя не начать лечение, пациент неминуемо умрет в течение 4-6 месяцев. Рак — это тяжело поддающееся лечению заболевание, такую же характеристику имеет и опухоль Клацкина. Лечение этого заболевания чаще всего заключается в удалении пораженных тканей. При этом оно должно быть полным, то есть пораженные ткани удаляются с чистыми тканями. Это делается, чтобы в пораженной области не осталось злокачественных клеток, иногда удаляется одна из долей печени. Если опухоль Клацкина, прогноз развития которой сильно затруднен, не может быть удалена из-за поражения кровеносной системы всего органа, применяется лучевая и химиотерапия, но, как правило, она малоэффективна.
Первичный осмотр пациентов
Длительное отсутствие симптомов на 1 стадии рака желчного пузыря приводит к тому, что в 70 % случаев пациенты обращаются в клинику, когда опухоль достигает уже значительных размеров и требует длительного комплексного лечения.
Для назначения максимально эффективного курса терапии врачу необходимо получить полную картину заболевания. Для этого он назначает ряд анализов, а также проводит:
- Полный осмотр пациента. На первичном приеме врачу нужно получить как можно больше информации со слов пациента. Это позволит судить об интенсивности симптомов. На основе этого можно предположить тяжесть текущей болезни.
- Ознакомление с особенностями жизни больного и историей его болезни. Такие детали позволяют судить о величине риска развития онкологического заболевания.
- Физикальный осмотр. В это понятие входит осмотр пациента, измерение температуры тела, пальпация области печени (на предмет увеличения размеров органа), осмотр кожи и глазных склер на наличие желтоватого оттенка.
Симптомы
- болевой синдром у живота и правом подреберье;
- образование желтухи и холецистита;
- повышение общей температуры тела;
- прощупывание образование в области расположения печени;
- тошнота с порывами рвоты;
- вздутие живота;
- наличие диареи.
Рекомендуем к прочтению Рак губы – как выглядит начальная стадия, первые симптомы и признаки
На ранней стадии у женщин и мужчин болезнь может вызывать проявления, которые присущи и воспалительным процессам в органе, поэтому очень важно сразу пройти квалифицированное медицинское обследование. Врачи клиники смогут точно выявить наличие опухоли и дифференцировать ее от других патологических процессов.
Больше чем у половины всех пациентов с раковым поражением желчного пузыря диагностируется желтуха. Фактор, приводящий к ее возникновению, это нарушенная работа желчевыводящих путей, в связи с чем, составляющие желчи поступают в общий кровоток и распространяются по слизистым оболочкам, и кожному покрову, придавая ему желтый окрас.
Во время метастазирования в печень у больных наблюдается стремительное прогрессирование почечной недостаточности. Болевой синдром усиливается, размеры органа становятся больше, образуется брюшная водянка (асцит). В некоторых случаях метастазы удается выявить при помощи пальпации, но точное подтверждение их распространения получают при помощи ультразвукового исследования (УЗИ).
Ведущие клиники в Израиле
Ассута
Израиль, Тель-Авив Обратиться в клинику
Ихилов
Израиль, Тель-Авив Обратиться в клинику
Хадасса
Израиль, Иерусалим Обратиться в клинику
К факторам, повышающим риск развития болезни можно отнести:
- Курение и злоупотребление алкоголем;
- Профессиональная деятельность, связанная с постоянным контактом с продуктами тяжелой промышленности и канцерогенами;
- Избыточный вес;
- Принадлежность к женскому полу;
- Зрелый возраст;
- Наличие камней в желчевыводящих протоках и хронические воспалительные процессы (например, холецистит);
- Накопление кальциевых солей в стенках жёлчного пузыря – кальцификация;
- Полипы в желчном пузыре, достигающие размера более 1 сантиметра;
- Хеликобактерная инфекция, повышающая риск возникновения желчнокаменной болезни, либо холецистита;
- Наличие кистозных образований в протоках органа, вызывающих застой секретируемой желчи. Так как желчь в какой-то степени является канцерогенным веществом, ее застой вызывает изменения слизистой желчных протоков – предрак;
- Неправильно питание с преобладанием жирной и углеводной пищи;
- Фиброз;
- Поликистоз;
- Цирроз печени.
Следует подчеркнуть, что вышеуказанные факторы не всегда провоцируют развитие болезни. Но все же, в целях профилактики рекомендуется регулярно посещать врача и вовремя удалять всевозможные камни, полипы и лечить холецистит.