Поэтому самостоятельно что-то предпринимать при болезни Госпела крайне нежелательно. Лечение должен строго назначать врач. Однако помимо лекарственных средств, больному желтухой следует соблюдать особый режим питания.
Что нельзя есть кормящей матери
Сначала стоит уточнить список запрещенных продуктов при грудном вскармливании, чтобы подобные ингредиенты были полностью исключены из рациона кормящей. Прежде всего, это:
— продукты, содержащие алкоголь. Постоянное употребление алкогольных напитков приводит к снижению лактации, так как при воздействии на нервную системы женщины ухудшается выработка необходимого пролактина — гормона, от которого напрямую зависит прилив молока. Проникая же в организм грудничка, вредные частицы алкогольных напитков способны вызвать колики, частое сердцебиение, а также привести к нарушению сна ребенка и его нервному перевозбуждению;
— молочные и слишком сладкие сорта шоколада, сдоба и прочие сладости. В первую очередь, большое содержание сахара в таких продуктах отрицательно скажется на фигуре молодой мамы. Помимо этого пищеварение у малыша еще не настолько развито, чтобы переварить простые углеводы из этих продуктов. В результате подобные послабления в рационе мамы приведут к расстройству пищеварительной системы, вздутию или коликам. Развитие диатеза или аллергии на сладкое также не исключены при употреблении мамой большого количества сладкой пищи;
— кофе, чай и напитки, содержащие кофеин. Первые несколько месяцев такое питье противопоказано при лактации. Затем, после полугода со дня рождения малыша, постепенно можно вводить их в меню, при этом используя вареный кофе и рассыпной чай, не из пакетиков. Пить такие напитки нежелательно все из-за той же не стабильной работы ЖКТ грудничка — его организм попросту не готов воспринимать и выводить кофеин. А в результате накопительного эффекта он может привести к тяжелым последствиям для маленького ребенка;
— полуфабрикаты и консервированные продукты, а также любые продукты, содержащие красители, загустители и стабилизаторы. Помимо того, что неизвестен истинный состав таких блюд и качество ингредиентов, так еще и сочетание белка с углеводами, например в пельменях, вредно для малыша. Такие продукты приводят к аллергическим реакциям и повышенному газообразованию;
Покупные полуфабрикаты, консервы, газированные напитки — табу для кормящей мамы из-за своего сомнительного состава и качества.
— газировка. Большое количество жидкости, которое должна выпивать кормящая мама, не означает, что нужно пить абсолютно вредные напитки. Пользы в них нет, ни для мамы, ни для младенца, а вот вред детскому здоровью они принесут немаленький. У новорожденного ребенка газированное питье вызовет боли в животе, повышенный метеоризм и расстройство кишечника;
— лук, чеснок, красный перец и прочие ярко выраженные приправы. Такие добавки к пище способны изменить вкус материнского молока, в исключительных случаях детки даже отказываются от груди матери;
— копченое сало, жирные колбасы и рыба. Полезными свойствами такая еда не обладает — копченые продукты являются сильными аллергенами, приводят к обезвоживанию организма и могут служить причиной отравления. У грудничка такие ингредиенты усугубят естественные физиологические колики, приведут к скоплению газов и нарушению стула;
— плоды бобовых. Кроме веществ, увеличивающих горечь грудного молока, бобовые культуры могут вызвать колики и расстройства пищеварительной системы у малыша;
— черные сорта хлеба, которые могут спровоцировать изжогу у мамы и повышенное газообразование у новорожденного;
— из овощей не рекомендуют есть квашеную и маринованную капусту, редис, редьку. Уже известная проблема с изменением вкуса грудного молока при употреблении мамой таких продуктов сопровождается возможными аллергическими реакциями. Также эти разновидности овощей запрещено есть мамам, у которых выявлены проблемы с желчным пузырем, печенью или поджелудочной. Раздражая своими активными веществами слизистую, подобные горьковатые овощи приводят к вздутию живота;
— цитрусовые и фрукты из экзотических стран. Апельсины, ананасы, маракуйя и у взрослых часто вызывают сыпь и покраснения на коже, а новорожденный малыш тем более в них не нуждается. Необходимые ферменты для переработки подобных продуктов формируются у грудничков только к полугоду, поэтому такие ингредиенты кормящей маме стоит есть как можно позже.
Помимо этого в первые три месяца с даты рождения малыша мамам не разрешают есть: морепродукты, молочные продукты с высоким процентом жирности, жирные кисломолочные продукты, в том числе сыры (острые, соленые или с добавками). Соусы и маринады, орехи и мед — все эти ингредиенты нужно пробовать с особой осторожностью и только после того, как грудничок немного окрепнет.
Общие принципы диеты при желтухе
После установления причины проявления желтушных симптомов, врачом назначается лечение и расписывается питание пациента. В зависимости от поставленного диагноза, перечень продуктов и характер их употребления могут меняться. Однако, существуют общие принципы составления диеты, назначаемой при желтухе.
Поскольку желтушные симптому возникают из-за накопления билирубина в крови и застоя желчи, назначаемый режим питания призван:
- Облегчить состояние печени;
- Облегчить и привести к норме отток желчи;
- Перевести патологическое состояние в стадию ремиссии;
- Стабилизировать процессы обмена.
При лечении и профилактике желтухи особенность питания заключается в введении ограничений по калорийности блюд, содержанию белков, углеводов и липидов.
Но всем пациентам не подойдет одна и та же диета. При назначении лечебного рациона питания специалистом обязательно должны быть учтены такие факторы: профессия пациента, его распорядок дня и объём энергетических затрат, возраст и вес, непосредственно диагноз и наличие вторичных патологий.
Принципы питания при желтухе:
- Необходимо не допускать переедания, для этого пищу принимают в небольших количествах. Интервал приема – 2 часа. Таким образом, максимально снижают нагрузку на ЖКТ и предупреждают дальнейший застой желчи;
- По общему правилу, суточная калорийность пищи не должна быть больше 2500 Ккал;
- Способ приготовления продуктов должен исключать их поджарку и использование масла. Пищу нужно варить, готовить на пару, запекать;
- Принимают еду в измельчённом состоянии;
- Избегают низких и высоких температур – только теплая пища;
- Устанавливают особый питьевой режим. В сутки при желтухе пациент должен выпивать не менее двух литров воды. Это поможет вывести токсины из организма;
- Общее ограничение на диете в сутки: белки – до 100 грамм, углеводы – до 370 грамм, липиды – до 70 грамм.
Важно: при лечении острой и вялотекущей желтухи запрещено принимать алкогольные напитки. Их употребление приведет к дополнительной интоксикации организма и ухудшению состояния.
Примерное меню
Питание пациента с холециститом может быть разнообразным, меню применимо и для ребенка. Приблизительное меню на неделю представлено в следующей таблице.
| Завтрак | Обед | Полдник | Ужин | |
| Понедельник | Белковый омлет, галетное печенье, чай с молоком и сахаром. | Овощной суп с рыбой, картофельное пюре, нежирная рыба. | Кусочек сыра, отрубной или цельнозерновой хлеб, ряженка. | Порция салата из сезонных овощей, кусочек нежирной рыбы. |
| Вторник | Гречневая каша, отварное куриное филе, кофейный напиток. | Вегетарианский борщ, черный хлеб, рисовая каша с овощной подливой. | Ржаные хлебцы с творожным сыром, яблоко, напиток по вкусу. | Овощная запеканка, посыпанная тертым сыром, компот с галетным печеньем. |
| Среда | Рисовая вязкая каша на молоке, кисель. | Теплый свекольник, рисовые тефтели с курицей. | Ржаной хлеб с маслом и некрепким чаем. | Картофельное пюре, отварная цветная капуста, тефтель из рыбы. |
| Четверг | Омлет духовой, мармелад и несладкий чай. | Суп с яйцом и цветной капустой на воде, твердосортовые макароны с курицей. | Орехи с небольшой порцией овсяной каши на молоке. | Рыбная запеканка, любой молочный напиток. |
| Пятница | Запеченное яблоко, овсяная каша, кисель. | Гречневый суп на курином бульоне, овощное пюре. | Несколько крекеров или галетное печенье, чай. | Омлет из яичных белков, приготовленный на пару, отвар шиповника. |
| Суббота | Пшеничная каша с овощной подливой, подсушенный бисквит с чаем. | Куриный бульон с гренками, гречневая каша с биточками в подливе. | Порция нежирного творога, кефир. | Овощная запеканка с макаронами и сыром, чай. |
| Воскресенье | Творожная запеканка с яблоком, отвар из шиповника или компот. | Овощной суп на курином бульоне, овсяная каша с подливой, овощной салат. | Кусочек твердого сыра, хлеб с маслом, чай. | Винегрет без квашеной капусты и лука, порция картофельного пюре, рыбные кнели и кефир. |
Рецепты всех описанных блюд – просты, а их применение гарантирует то, что холецистит не будет обостряться. Если после употребления продуктов, содержащих жир в небольших количествах, состояние ухудшается, стоит обратиться к врачу. Возможно, воспаление приняло хроническое течение и диету надо корректировать.
Соблюдать диету при холецистите и других патологиях желудочного тракта безмерно важно. Определенные правила помогают предостеречь больного от обострений и обеспечивают восстановление работоспособности органов. Радикальность ограничений зависит от стадии процесса.
Похожие публикации:
- Меню при воспалении поджелудочной железы
- Правила питания при диете для печени
- Обзор продуктов для восстановления печени
- Диета при загибе желчного пузыря у взрослых и детей
- Диета при дискинезии желчевыводящих путей – что можно и нельзя, правила питания, меню, рецепты
- Диета при холецистите: меню и правильное питание
Что можно и нельзя употреблять при болезнях почек?
Мы уже перечислили много различных диагнозов, чтобы понять — однозначного ответа на этот вопрос нет. Так, при почечной недостаточности ограничивается белок, а при диализе его количество, наоборот, должно возрастать. Тем не менее, можно назвать универсальные продукты, которые нужно ограничить или исключить при большинстве заболеваний почек:
- Грубые и малоусвояемые белки (бобовые);
- Все продукты, в которых встречается соль: квашения, маринады, соленья, домашние заготовки, консервы;
- Продукты, содержащие животные тугоплавкие жиры (копчености, сосиски, свиной и бараний жир);
- Наваристые бульоны и супы;
- Продукты, которые возбуждают и раздражают почки и мочевыводящие пути: приправы, шоколад, крепкий кофе, чай, какао, алкоголь;
- Источники щавелевой и мочевой кислоты (шпинат, ревень, петрушка, субпродукты, выдержанные сыры, мозги, красное вино);
- Свежая сдоба, бисквит и обычный хлеб.
Мы перечислили абсолютный минимум продуктов, который по тем или иным причинам не рекомендуется к употреблению в пищу для избежания белковой нагрузки, отеков, и избытка ненужных метаболитов. Что можно употреблять при заболеваниях почек?
Разрешенные продукты
При диетах стол 7 из мяса и рыбы разрешены диетические сорта (кура, индюшатина, кролик, морская рыба, можно жирных сортов). Мясо можно отваривать, тушить и запекать. Яйца можно употреблять до 2 штук в сутки, кроме вареных вкрутую.
Разрешены растительные жиры, топленое сливочное и просто сливочное масло. Кисломолочные и молочные продукты ограничиваются только количеством жидкости, входящих в их состав, особенно при хронической почечной недостаточности, при пиелонефрите – без ограничений.
Супы должны быть «постными», вегетерианскими, с минимальным количеством соли. Точно такой же должен быть и хлеб – бессолевой и несдобный. Макароны и крупы можно любые, но нужно избегать больших порций яичной лапши.
Из напитков разрешены практически все соки и отвары (шиповника, черники), кисели и компоты (из вымоченных сухофруктов, чтобы понизить поступление калия, в случае ХПН), а также некрепкий чай и кофе.
Конечно, при диете на столе № 7 (так же, как и при любом другом), легче запоминается, что нельзя употреблять, а что можно – представим в виде недельного меню.
Какие продукты можно есть при коронавирусе
Основная задача питания при коронавирусе состоит в придании организму силы, не перегружая при этом пищеварение. Поднятию иммунитета и снижению температуры также можно посодействовать за счет питания.
Что есть при коронавирусе, чтобы выздороветь — это легко перевариваемые продукты:
- брокколи;
- цветная капуста;
- печеные яблоки и груши;
- пюре;
- манная каша;
- разваренная геркулесовая каша.
Что есть при коронавирусе для поднятия иммунитета — растительные продукты:
- смородиновый, клюквенный морс;
- имбирный, лимонный отвары;
- чеснок.
Жаропонижающими свойствами обладают малина, лимон, мед. Добавляя их к отварам лекарственных трав, можно включать в «жидкую диету» даже на первых днях заболевания.
Меню для лежачих больных
После инсульта прием пищи больным может быть затруднен как полным отсутствием сознания, так и параличом, препятствующим нормальному жеванию пищи.
Если паралич частичный и глотательная функция не нарушена — кормить перенесшего удар следует протертыми продуктами (овощными и фруктовыми пюре, в овощные допускается добавить немного тщательно перемолотого постного куриного или рыбного фарша).
Также рекомендованы бульоны из кролика, куриной грудки и овощей.
В диету для лежачих больных входит много разных каш. Их необходимо готовить очень жидкие. Такие крупы, как гречка и перловка, перетирают и разводят горячим молоком.
Если же после инсульта человек находится без сознания или после паралича нарушены и глотательные, и жевательные функции — больного кормят через зонд.
Кормление через зонд
Через зонд можно вводить как готовые специальные смеси (Нутризон, Нитридринк), так и приготовленные пюре.
Калорийность рациона индивидуально для каждого больного рассчитывает лечащий врач. Она может быть и 1700 Ккал, и 2500 Ккал.
Мясо, рыбу очищают от всех пленок и жира, долго отваривают (до абсолютной мягкости) и несколько раз пропускают через мясорубку, а потом ее раз перетирают через очень мелкое сито.
Затем мясное пюре перемешивают с овощным или перетертыми крупами и разводят бульоном или водой до консистенции, подходящей для кормления через зонд.
Крупы отваривают до очень мягкого состояния, перетирают, разводят теплым молоком или водой. Овощи дают в виде супов — пюре.
При первой же успешной попытке больного глотать самостоятельно зонд убирают. Обязательно и при зондовом, и при обычном питании необходимо готовить перенесшему удар витаминизированные напитки — компоты из сухофруктов, отвары шиповника, ягодные чаи.
Рецепты полезных и вкусных блюд
Несмотря на многочисленные ограничения диеты, стол №5 может быть не только полезным, но и вкусным. С каждым днем приготовление блюд будет становиться более легким, и занимать значительно меньше времени. Учитывая рекомендации данного рациона питания, ниже представлены простые рецепты, которые не требуют больших материальных затрат.
Суп из перловки
В ежедневное меню обязательно должно входить первое блюдо. Это может быть суп из различных круп или лапши. Сейчас более подробно рассмотрим рецепт с использованием перловки. Нам она понадобиться в объеме 90 г. Также необходимо 300 г картошки, морковка, до 80 г нежирной сметаны и немного зелени.
Вначале следует подготовить ингредиенты. Для этого нужно помыть и отварить крупу (процесс займет около трех часов). Теперь очищаем, измельчаем и варим овощи. Затем смешиваем готовые компоненты блюда, солим, заправляем сметаной и украшаем зеленью.
Вместо перловки можно использовать гречку, макароны или рис, учитывая длительность приготовления каждого ингредиента супа.
Молочный суп
Чтобы приготовить диетическое блюдо, потребуется 200 г муки, яйцо, 30 г сахара и молоко объемом 380 мл. Вначале следует заняться подготовкой основы для лапши. Итак, в муку необходимо добавить ложку воды и яйцо. Тщательно перемешиваем до полного растворения компонентов и месим тесто.
Отделяем небольшой кусочек, раскатываем его на пласт и оставляем на 10 минут подсушиться. Теперь режем его на длинные полоски, тем самым получая лапшу. Ее следует отделить друг от друга, чтобы в воде тесто не слиплось.
Варить лапшу нужно около 12 минут, после чего заливаем ее молоком и немного добавляем сливочного масла.
Паровые котлеты
В рецепт котлет входит говядина объемом 380 г и ломтик подсушенного белого хлеба. Вначале следует помыть мясо, удалить жир, сухожилия, после чего измельчить блендером. В фарш добавляем замоченный в воде хлеб, предварительно отжав его. Тщательно перемешиваем или пропускаем через мясорубку, после чего солим. Пришло время формировать котлеты и варить их до готовности.
Иногда можно побаловать себя голубцами. Технология приготовления практически не отличаются от вышеописанного рецепта, однако к фаршу рекомендуется добавить вареный рис и измельченную морковь. Капусту следует опустить в кастрюлю с кипятком, чтобы листва легко отделилась от кочана.
Завернув плотно начинку, складываем голубцы в емкость, заливаем водой и тушим четверть часа. Вместо говядины можно использовать куриное мясо.
Кабачковый пудинг
Для приготовления понадобятся кабачки, яйцо, манка и яблоки. Вначале следует подготовить все составляющие блюда. Ингредиенты очищаем от кожуры, удаляем косточки и тушим в молоке до получения мягкой консистенции. Теперь добавляем манную крупу и регулярно помешиваем.
Как только смесь остынет, нужно добавить яйцо и готовить на пару. Для сладости можно полить блюдо медом.
Из недостатков диеты стоит выделить лишь отсутствие навыков приготовления новых блюд и нежелание изменять свой привычный рацион. Положительных сторон у стола №5 значительно больше. К ним относится сбалансированное питание, легкое переваривание продуктов, а также поддержка функций всего гепатобилиарного тракта (печени, пузыря и желчевыделительных протоков).
Диета и питание при токсическом заболевании у взрослых
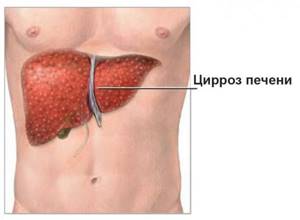
Изменение диеты необходимо для людей с декомпенсированным циррозом, который проявляется настолько обширным рубцеванием (фиброзом), что орган не функционирует должным образом.
Необходимо получать достаточно калорий при терапии. Анорексия является симптомом, связанным с прогрессирующим патологическим процессом в печени. Если отсутствие аппетита длится несколько дней или недель, вероятнее всего в рационе недостаточное количество калорий.
Мясо, молоко, орехи и сыр , хорошие источники белка. Он является важным питательным веществом и абсолютно необходим для построения клеток и сохранения здоровья.
Люди с токсическим гепатитом в состоянии усвоить умеренное количество белка. Его избыток может привести к заболеванию мозга, поскольку накапливаются в крови продукты неполного его распада и распространяются по сосудам.
Некоторые люди при данном расстройстве могут не получать достаточного количества жирорастворимых витаминов и необходимых минералов. Врач или диетолог может определить по анализам уровень микроэлементов и назначить специальные препараты по необходимости. Или воспользоваться стандартным способом: сбалансированной диетой.
Печень является невероятно важным органом. Одна из функций, помимо детоксикации, , выработка желчи, которую организм использует для расщепления жиров.
Однако в зависимости от распространенности повреждений органа, желчи вырабатывается недостаточное количество. Одним из решений является простое потребление обезжиренной пищи.
Продукты, которые нельзя при токсическом гепатите:
- бобовые и грибы,
- высококалорийные молочные продукты (йогурт, творог, сметана),
- газированные напитки, кофе, крепкий черный чай,
- жирные сорта рыбы, мяса и птицы,
- какао и шоколад,
- кондитерские изделия и сладости,
- консервированная колбаса,
- орехи и мороженое,
- копченые и маринованные деликатесы,
- различные приправы и соусы,
- соль (не более 10 грамм в день),
- шпинат, щавель, чеснок,
- яйца (не более одного в день),
Пример диеты и меню на неделю.
Понедельник:
- Завтрак: овсянка с сухофруктами, зеленый чай.
- Закуска: любые фрукты и 100 г галетного печенья.
- Обед: рыбный суп, гречка с куриными фрикадельками и салатом.
- Закуска: сухофрукты и йогурт.
- Ужин: запеченное яблоко с медом, изюмом и корицей.
- Второй ужин: чашка йогурта или молока.
Вторник:
- Завтрак: творожная запеканка с чаем.
- Закуска: фруктовый салат и несколько кусочков хлеба.
- Обед: овощной суп, картофельное пюре с паровыми котлетами.
- Закуска: свежий бисквит или сухари с чаем.
- Ужин: рис с отварной рыбой.
- Второй ужин: травяной чай или йогурт с вафельным печеньем.
Среда:
- Завтрак: омлет из одного яйца с молоком и овощи.
- Закуска: фруктовый или овощной сок с крекерами или черствым хлебом.
- Обед: маринованные овощи, пшеничная каша с фрикадельками.
- Закуска: чай, любые фрукты.
- Ужин: вареная или запеченная курица с овощами.
- Второй ужин: йогурт и банан.
Четверг:
- Завтрак: зеленый чай и овощной салат.
- Закуска: 200 г творога со сметаной.
- Обед: молочный суп с гречневой крупой, макароны с мясным соусом.
- Закуска: горстка сухофруктов или любых фруктов.
- Ужин: запеченный картофель и овощной салат, заправленный сметаной.
- Второй обед: чай или йогурт, галетное печенье.
Пятница:
- Завтрак: творожник и сухофрукты, чай.
- Закуска: сухой бисквит и сок.
- Обед: суп из свеклы, ячменная каша с паровыми котлетами и овощным салатом.
- Закуска: фруктовый сок с крекерами.
- Ужин: отварная рыба с рисом.
- Второй обед: чашка йогурта или зеленый чай.
Суббота:
- Завтрак: фруктовый салат и травяной чай.
- Закуска: любые фрукты, чай или сок.
- Обед: овощной суп с сухариками или черствым хлебом, гречневые фрикадельки с капустой.
- Закуска: любые фрукты и сок.
- Ужин: запеченная курица с овощами и обезжиренным твердым сыром.
- Второй ужин: йогурт или чай.
Воскресенье:
- Завтрак: травяной чай, овсянка с медом.
- Закуска: творог с фруктами.
- Обед: куриный суп с лапшой, картофельное пюре с паровой говяжьей котлетой, овощной салат.
- Закуска: любые фрукты и чай с крекерами.
- Ужин: приготовленная на пару рыба с овощами.
- Второй ужин: йогурт с вафельным печеньем.
Несмотря на такой большой список ограничений, пациенты могут придумать себе вкусное, разнообразное и самое главное здоровое меню, которое будет способствовать восстановлению поврежденного органа.
Полезные продукты при желтухе
Для того, чтобы ускорить процесс лечения необходимо соблюдать строгую диету, которая должна быть направлена на нормализацию работы ЖКТ. Для этого нужно включить в рацион следующие продукты:
- свежую зелень;
- зерновой хлеб;
- курагу;
- нежирные кисломолочные продукты;
- достаточное количество вареных, тушеных и сырых овощей;
- бобовые;
- капусту;
- орехи;
- кабачки;
- фреши из овощей и фруктов;
- несдобную выпечку;
- компот из сухофруктов;
- вязкие каши на молоке;
- крупяные супы на бульоне из овощей;
- паровые омлеты;
- кисели из некислых фруктов;
- вареные колбасы;
- ягоды;
- отварной кролик
- отвар шиповника;
- много негазированной воды.
Средства народной медицине при желтухе
- 1 отвар из корня одуванчика принимать после еды по ¼ стакана;
- 2 употреблять в пищу свежие ягоды рябины;
- 3 как можно чаще пить сок из капусты;
- 4 принимать в течении 2-х месяцев отвар из семян расторопшы за пол часа до еды;
- 5 400 г взрослого измельченного алоэ смешать с 1 бут. кагора, добавить 500-600 г меда и настаивать в течении 2-х недель. Пить натощак по 1-2 ст.л. до тех пор, пока смесь не закончится;
- 6 для избавления от зуда принимать ванны в отваре из ячменных зерен;
- 7 для облегчения состояния новорожденных, малышей купают в отваре из цветов бархатцев или в отваре златоцвета [2] ;
- 8 смесь из глауберовой соли и пищевой соды в соотношении 1:4 способствует интенсивному отделению желчи;
- 9 уменьшить кожный зуд можно обрабатывая кожные покровы салициловым или ментоловым спиртом;
- 10 пить натощак теплую воду с добавлением карловарской соли;
- 11 добавлять в готовую еду порошок измельченной травы полыни;
- 12 сок квашеной капусты дает хорошие результаты при лечении желтухи;
- 13 пить до еды отвар овсяной соломы;
- 14 отвар из высушенных листьев мяты пить как чай;
- 15 настоять на спирту ягоды барбариса и принимать по 30 капель ежедневно;
- 16 пить чай из побегов черной смородины;
- 17 трижды в день съедать по 1 листочку каланхое [1] ;
- 18 отвар из почек и листьев березы.
Опасные и вредные продукты при желтухе
Во время лечения желтухи следует отказаться от следующих продуктов;
- алкоголь;
- чеснок;
- жареная пища;
- консервы;
- копченая рыба и мясо;
- животные жиры;
- крепкий кофе;
- сладкая газировка;
- кислые ягоды и фрукты;
- мороженое;
- сдобная выпечка;
- наваристые рыбные и мясные бульоны;
- грибы;
- бобовые;
- соленья;
- свести к минимуму употребление соли.
Все вышеперечисленные продукты стимулируют секрецию поджелудочной железы, заставляют печень и желчный пузырь работать в усиленном режиме, провоцируя повышенное желчеобразование. Таким образом, они создают повышенную нагрузку на печень и ЖКТ, способствуют брожению в кишечнике и стимулируют повышенное газообразование.
- Травник: золотые рецепты народной медицины/Сост. — М.: Эксмо; Форум, 2007. – 928 с.
- Попов А.П. Траволечебник. Лечение лекарственными травами.— ООО «У-Фактория». Екатеринбург: 1999.— 560 с., илл.
- Википедия, статья «Желтуха».
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Администрация не несет ответственности за попытку применения представленной информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Источник
Краткий итог
Правильно сбалансированное меню, оптимально комбинирующее витаминно-минеральное наполнение, позволяет облегчить течение различных видов заболевание щитовидной железы. Рацион корректируется с учетом массы тела человека и личных гастрономических предпочтений. Здоровое питание принципиально зависит от ежедневного потребления рыбы, фруктов, овощей, масел растительного происхождения.
Сведение к минимуму вредных продуктов – залог восстановления и поддержания здоровья. Большинство больных находят в нем исключительно позитивные моменты. Даже после трудных операций и запущенного состояния ЩЖ многие пациенты свидетельствуют о позитивном воздействии диеты, богатой селеном, йодом и минерально-витаминными комплексами. По сезону не следует забывать о потреблении фруктов, ягод и овощей, выращиваемых в регионе.
ВАЖНО! Статья информационного характера! Перед применением необходимо проконсультироваться со специалистом.