Заболевания печени встречаются часто, стоит знать способы их профилактики и лечения.
Общие сведения о патологии
Жировое перерождение провоцирует угасание функций гепатоцитов. Их задача – перерабатывать липиды в жирные кислоты или отправлять в жировые депо. Если клетки не справляются со своей функцией, жир оседает в них.
Основная причина гепатоза – воздействие на печень повреждающих факторов. К таким можно отнести регулярное употребление алкоголя, лекарств, переизбыток жирной пищи в рационе. Патологию выявляют у большинства пациентов с алкогольной болезнью печени, а также у трети больных с неалкогольными патологиями органа.
Жировой гепатоз – очень распространенная проблема. Она есть практически у всех, страдающих ожирением. Каждый третий пациент, обратившийся за медицинской помощью, имеет метаболические расстройства.
Основная проблема – бессимптомное течение заболевания. Клиническая картина проявляется на поздних стадиях, когда образуются некротические участки в печеночной паренхиме. Чаще гепатоз никак не проявляется, вплоть до развития цирроза.
Симптомы ожирения печени
Ожирение печени, или стеатоз, – это патологический процесс, который развивается в результате комплексного нарушения обмена веществ внутри гепатоцитов – клеток печени. В зависимости от причины ожирение печени может рассматриваться как проявление алкогольной или неалкогольной жировой болезни этого органа.
Набор симптомов при стеатозе включает в себя стандартные жалобы, такие как тяжесть и дискомфорт в правом подреберье, общее недомогание, повышенная утомляемость, слабость. Кроме того, поскольку ожирение печени развивается, как правило, на фоне общего нарушения обмена веществ (метаболического синдрома), при этом состоянии обычно наблюдаются:
- избыточная масса тела;
- инсулинорезистентность;
- повышение уровней глюкозы и холестерина в крови;
- повышение артериального давления;
- изменение профиля гормонов-регуляторов жирового обмена (лептина, адипонектина и ряда других).
В развитии данного заболевания доказан фактор наследственности; изучается роль кишечной микрофлоры. В отдельных случаях к возникновению ожирения печени может приводить хроническая интоксикация, в том числе алкогольная или наркотическая.
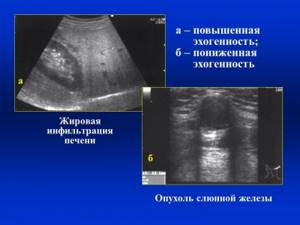
К сожалению, специфические жалобы или симптомы при стеатозе практически не встречаются: ожирения печени выявляется, как правило, случайно, во время диспансеризации или обследования по другим поводам. Поэтому ожирение печени, симптомы которого смазаны и почти не выявляются без специальных анализов, нередко оказывается серьёзно запущенным. Предположить, что печень пациента поражена стеатозом, можно в том случае, если имеет место повышение уровней печеночных ферментов в биохимическом анализе крови (АЛТ и АСТ, щелочной фосфатазы, ГГТ), а также по данным УЗИ. Окончательно подтвердить диагноз можно только с помощью специфических диагностических методов, таких как фиброэластометрия и биопсия печеночной паренхимы.
Классификация, код по МКБ-10
Неалкогольная жировая болезнь печени (НАЖБП) – это патологический процесс, который характеризуется избыточным накоплением жиров (триглицеридов) более чем в 5% гепатоцитов (клеток).
Различают следующие формы-стадии:
- Стеатоз – жировое перерождение клеток печени без признаков воспаления, дистрофии и фиброза (замещение структур соединительной тканью);
- Стеатогепатит – развитие воспалительного процесса с последующей дегенерацией гепатоцитов. Возможен фиброз;
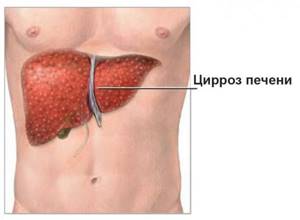
- Цирроз печени – как крайняя степень дегенеративных изменений;
- Гепатоцеллюлярная карцинома
В Международной классификации болезней (МКБ-10) это заболевание попадает под несколько следующих рубрик:
- Неуточненный цирроз печени – К 74.6;
- Жировая дистрофия, не попадающая в другие рубрики – К 76.0;
- Неуточненные формы гепатита – К 73.9;
- Хронический персистирующий гепатит, не включенный в другие рубрики – К 73.0.
В некоторых случаях заболевание протекает в форме изолированного стеатоза, что принято считать доброкачественным вариантом, так как риск прогрессирования в цирроз минимален.
Диагностика
Так как жировой гепатоз зачастую протекает бессимптомно, необходимо с особым вниманием относиться людям с ожирением, у которых обязательно будет присутствовать повышение содержания липидов в биохимическом анализе крови, а также людям, систематически употребляющим спиртные напитки. Также не стоит забывать о возможности развития такого заболевания людям с сахарным диабетом или с таким явлением, как нарушение толерантности к глюкозе. В этих случаях для подтверждения диагноза врач назначает УЗИ печени. Данное исследование поможет в уточнении степени прогрессирования заболевания.
Также врач осматривает кожные покровы для выявления расчесов, которые возникают вследствие зуда. Кроме того, на теле могут появляться сосудистые телеангиоэктазии, преимущественно локализованные в области живота. Осматриваются склеры и слизистая полости рта. При развитии желтухи в первую очередь изменяет окрас слизистая ротовой полости, затем уже желтеют склеры. Уточняется цвет кала, наличие отечности голеней, а также выясняется, были ли эпизоды кровотечений. Чаще всего пациенты отмечают повышенную кровоточивость десен, такие явления, как желудочно-кишечные, маточные, геморроидальные кровотечения встречаются крайне редко. Данные перечисленные проявления свидетельствуют о развитии тяжелейшего осложнения жирового гепатоза – цирроза печени.
Стадии развития заболевания
Выделяется ряд ступеней прогрессирования болезни. Медицина назвала характерные особенности каждого этапа:
- Первая стадия представляет незначительный процент ожирения органа. Основные клетки печени не повреждаются, хоть и стесняются небольшим количеством жировых образований.
- Вторая ступень развития сопровождается наличием необратимых процессов, которые провоцируют гибель здоровых клеток. Острый патогенез сопровождается процессом инфильтрации жидкости и появлением кист.
- Третья стадия наблюдается у тяжелобольных людей. Обычно характеризуется наличием цирроза.
Диагностика и лечение неалкогольной жировой болезни печени
Для постановки диагноза применяют ряд обследований:
- УЗИ органов брюшной полости .
- Эластография печени.
- Лабораторная диагностика (клинический и биохимический анализ крови).
- Компьютерная томография органов брюшной полости.
Лечение НАЖБП начинается только после постановки диагноза.
Терапия консервативная. Назначают диету, исключают все вредные и провоцирующие факторы. Основное лечение жировой болезни печени состоит в приеме препаратов, защищающих клетки печени от дальнейшего разрушения.
Суть лечения состоит в защите оставшихся клеток печени и снижении веса. При снижении массы тела всего на 5% пациенты отмечают заметное улучшение. Важно снижать вес постепенно, резкое похудение может привести к обострению заболевания. Соответственно, лечение гепатоза печени представляет собой целый комплекс консервативных мер, направленных на регресс заболевания и на улучшение самочувствия пациента.
Лечение стеатоза поджелудочной железы
Для того чтобы вылечить стеатоз необходимо определить, что спровоцировало его развитие. Борьба с первопричиной – единственный действенный способ лечения. Если ее нельзя устранить, врач может назначить симптоматическое лечение, к примеру ферментные препараты, которые помогают переваривать пищу.
Нормализация веса, отказ от злоупотребления алкоголем, пересмотр пищевых привычек и переход на здоровое питание, занятия физической культурой или спортом — в большинстве случаях действенные и достаточные меры при стеатозе поджелудочной железы.
Заключение
- Жировой гепатоз часто возникает по причине неправильного образа жизни и переедания.
- Чтобы быстрее справиться с болезнью, нужно отказаться ото всех вредных привычек.
- При своевременном обращении к врачу можно не допустить серьезных осложнений и вылечить болезнь.
Предлагаем вам сохранить следующую памятку:
Прочтите следующий материал:
- Список основных причин образования камней в желчном пузыре находится здесь -zhelchnogo-puzyrya/
- Перетяжка желчного пузыря: причины, симптомы, лечение
- о причинах появления спазма желчного и методах его устранения рассказывается по этой ссылке
Комментарии для сайта Cackle
Диагностика алкогольной болезни печени
В диагностике алкогольной болезни печени значительную роль играет сбор анамнеза и выявление продолжительного злоупотребления пациентом алкоголя. Гастроэнтеролог тщательно выясняет как давно, с какой регулярностью и в каких количествах пациент употребляет спиртные напитки.
- При лабораторных исследованиях в общем анализе крови отмечается макроцитоз (сказывается токсическое влияние алкоголя на костный мозг), лейкоцитоз, ускорение СОЭ. Может отмечаться мегабластическая и железодефицитная анемия. Пониженное количество тромбоцитов связано с угнетением функций костного мозга, а также выявляется как симптомом гиперспленизма при повышении давления в системе полой вены при циррозе.
- При биохимическом исследовании крови отмечают повышение активности АСТ и АЛТ (печеночные трансферазы). Также отмечают высокое содержание билирубина.
- Иммунологический анализ выявляет повышение уровня иммуноглобулина А. При употреблении алкоголя в среднесуточной дозе более 60 г чистого этанола в сыворотке крови отмечают повышение обедненного углеводами трансферрина. Иногда может отмечаться повышение количества сывороточного железа.
- Для диагностики алкогольной болезни печени необходим тщательный сбор анамнеза. Важно учитывать частоту, количество и вид потребляемых алкогольных напитков. В связи с повышенным риском развития рака печени у пациентов с подозрением на алкогольную болезнь определяют содержание в крови альфа-фетопротеина. При его концентрации более 400 нг/мл предполагают наличие рака. Также у пациентов отмечается нарушение жирового обмена – в крови повышается содержание триглицеридов.
К инструментальным методикам, помогающим диагностировать алкогольную болезнь, относят УЗИ органов брюшной полости и печени, доплерографию, КТ, МРТ печени, радионуклеиновое исследование и биопсию ткани печени.
- При проведении УЗИ печени хорошо видны признаки изменений размеров и формы, жирового перерождения печени (характерная гиперэхогенность тканей печени).
- Ультразвуковая доплерография выявляет портальную гипертензию и повышение давления в системе печеночной вены.
- Компьютерная и магнитно-резонансная томография хорошо визуализирует ткань печени и ее сосудистую систему.
- При радионуклеидном сканировании выявляются диффузные изменения в печеночных дольках, а так же можно определить скорость печеночной секреции и продуцирования желчи.
- Для окончательного подтверждения алкогольной болезни проводят биопсию печени для гистологического анализа.
Расчет калорийности диеты и физическая нагрузка
Режим питания должен предусматривать 6 – 8-разовый прием пищи. Калорийность необходимо подбирать индивидуально. С этой целью рациональным является расчет ее по специальным формулам и таблицам, которые учитывают пол, массу тела, возраст и степень физической активности. Пример подобной формулы приведен для лиц с нормальной массой тела:
(К1 х М) + К2 х 240 х КФА = суточная калорийность диеты, где:
- К1 — первый коэффициент;
- К2 — второй коэффициент;
- М — масса тела в килограммах.
- КФА — коэффициент физической активности: 1,5 — высокая активность, соответствующая активным спортивным занятиям или тяжелому физическому труду; 1,3 — умеренные физические нагрузки; 1,1 — низкая активность.
Таблица возрастных значений коэффициентов с учетом пола:
| пол | возраст | К1 | К2 |
| мужской | 18-30 лет | 0,06 | 2,9 |
| 31-60 лет | 0,06 | 3,65 | |
| более 60 лет | 0,05 | 2,46 | |
| женский | 18-30 | 0,06 | 2,037 |
| 31-60 | 0,034 | 3,54 | |
| Более 60 лет | 0,04 | 2,76 |
Для лиц с избыточной массой тела из результатов, полученных по формуле суточной калорийности, необходимо вычесть 500 – 700 килокалорий, но минимальная суточная энергетическая ценность для женщин должна оставаться не менее 1200 ккал, для мужчин — не меньше 1500 ккал. О калорийности продуктов, включенных в диетическое меню, можно легко узнать из таблиц соответствующей литературы по питанию или найти на интернет-сайтах.
Физическая активность является обязательным условием лечения и профилактики жирового гепатоза печени (дистрофии). Физические упражнения рекомендуется выполнять по 30 – 40 мин не меньше 4 раз в неделю, также полезно плавание, пешие прогулки по полчаса каждый день в парковой зоне.
Тучным людям бегать не рекомендуется, а вот занятия Бодифлексом, Йогой весьма эффективны и дают хорошие результаты. Они способствуют снижению инсулинорезистентности за счет увеличения поступления в мышцы и окисления в них свободных жирных кислот. Следует стараться употреблять пищу, насыщенную растительной клетчаткой, естественными пищевыми волокнами, которые дают чувство насыщения и снижают уровень холестерина без лекарств.
В соответствии с исследованиями, в результате снижения веса тела на 5 – 10% уменьшаются размеры печени, снижается в сыворотке крови уровень ферментов аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ). Все это свидетельствует в пользу регресса жирового гепатоза.
Однако снижение веса не должно превышать 0,5 кг в течение 1 недели. В противном случае это приводит к увеличению поступления в печень свободных жирных кислот в результате массивного липолиза (расщепления жиров) в организме, возникновению или обострению воспалительных процессов в ней, гибели гепатоцитов (центральный некроз) и формированию фиброза