Рак прямой кишки – хроническая и злокачественная патология у женщин и мужчин, проявляющиеся опухолью из клеток ее эпителия. Появляется в пределах ануса и проявляется выделениями из анального канала.
Классификация TNM
Международная TNM классификация отражает стадирование злокачественных новообразований. Она была разработана в 1943-1952 годы французским хирургом P. Denoix, с тех пор претерпела множество изменений, последнее из которых вступило в силу 1 января 2018 года – «Классификация TNM 8-го пересмотра».
TNM классификация используется для описания анатомического распространения новообразования.
Каждая буква имеет определенное значение:
- Т (tumor — опухоль) – степень распространения первичной опухоли.
- N (nodus — узел) – метастатическое поражение регионарных лимфатических узлов.
- М (metastasis – метастазы) – отдаленные метастазы.
В зависимости от характеристики данных критериев к каждой букве добавляется определенный индекс (0,1,2,3,4,Х,is).
В случае наличия множества опухолей в одном органе классификация описывает новообразование с наивысшим значением Т, а общее количество опухолей указывается в скобках (пример: Т3(2))!
TNM классификация бывает клинической (сTNM), которая применяется до начала лечения, и патологоанатомической (рTNM) – определяется после гистологического исследования. Кроме указанных, могут использоваться и другие префиксы:
- m – указывает на множественность первичной опухоли;
- y – указывает на распространенность опухоли до начала лечения;
- r – обозначается рецидив опухоли;
- a – после аутопсии (вскрытия).
Для рака легких данная классификация выглядит следующим образом:
- Т:
- Т0 – нет первичной опухоли.
- ТХ – наличие злокачественных клеток в мокроте и промывных водах бронхов, но визуализирующие методы обследования (рентгенография, бронхоскопия) опухоли не обнаруживают.
- Тis – преинвазивный рак (in situ), не распространившийся глубже базальной мембраны слизистой оболочки (только для рTNM).
- Т1 – диаметр опухоли не более 3 см, располагается в пределах легочной ткани или висцеральной плевры. Не распространяется ближе к центру легких, чем долевой бронх.
- Т2 – опухоль более 3 см или любого размера с вовлечением висцеральной плевры. Карцинома с вовлечением главного бронха, но находящаяся в 2-х см и более от киля трахеи (место её разделения на главные бронхи). Опухоль, осложненная ателектазами или обструктивной пневмонией с вовлечением корня легкого, но без поражения всего легкого.
- Т3 – опухоль любого размера при условии поражения грудной стенки, диафрагмы, медиастинальной плевры или перикарда. Располагается ближе 2-х см к килю трахеи, но не переходит на неё. Осложняется ателектазами или обструктивной пневмонией всего легкого.
- Т4 – новообразование любого размера с вовлечением в процесс сердца, трахеи с её килем, крупных сосудов, пищевода, позвоночника. Злокачественный плевральный распространения первичной опухоли
- N:
- N0 – нет регионарных метастазов.
- NХ – отсутствие данных о наличии регионарных метастазов.
- N1 – наличие метастазов в бронхопульмональных и (или) прикорневых лимфоузлах на стороне поражения, включая врастание опухоли в лимфатические узлы.
- N2 – метастазирование в бифуркационные лимфоузлы или узлы средостения на стороне поражения.
- N3 – метастазы в лимфоузлах корня или средостения на противоположной стороне, надключичных и прескаленных (расположенных в пространстве между сосудами выше ключицы).Пример поражения регионарных лимфатических узловДля регионарных метастазов может использоваться дополнительный префикс – sn (пример: N1(sn)), который обозначает сторожевой узел (первый на пути оттока лимфы от опухоли)!
- М:
- М0 – нет отдаленных метастазов.
- МХ – недостаточно данных для определения отдаленных метастазов.
- М1 – есть отдаленные метастазы.
Буква М может иметь дополнительный индекс, указывающий, в каком органе расположены отдаленные метастазы (легкие – PUL, печень – HEP, головной мозг – BRA и др.)!
Для большей информативности в основных категориях может использоваться дополнительное разделение: Т1а, N2b и др.
Иногда могут обнаруживаться изолированные опухолевые клетки или группы клеток (не более 0,2 мм в диаметре), не склонные к метастазированию. Обозначаются они как рN0 и в зависимости от метода их обнаружения:
- (i–) – морфологическое исследование отрицательное;
- (i+) – морфологическое исследование положительное;
- (mol–) – неморфологическое исследование отрицательное;
- (mol+) – неморфологическое исследование положительное.
Существуют необязательные критерии классификации, которые применяются при необходимости:
- L – прорастание в лимфатические сосуды;
- V – прорастание в вены;
- Pn – периневральная инвазия;
- C-фактор – отражает достоверность классификации.
О современных классификация опухолей легкого, наглядно в видео:
Код по МКБ 10
C20 – код рака прямой кишки по МКБ 10.
Структура
Сначала разберем общую структуру по МКБ 10 до рака прямой кишки.
- Новообразования – C00-D48
- Злокачественные – C00-C97
- Органы пищеварения – C15-C26
- Прямая кишка – C20
Соседние болезни
По соседству в органах пищеварения по МКБ скрываются заболевания соседних отделов. Перечислим их здесь, пока есть возможность. Так сказать, на заметку.
- C15 – пищевод.
- C16 – желудок.
- C17 – тонкий кишечник.
- C18 – ободочная кишка.
- C19 – ректосигмоидное соединение.
- C20 – прямая.
- C21 – задний проход и анальный канал.
- C22 – печень и внутрипеченочные желчные протоки.
- C23 – желчный пузырь.
- C24 – другие неуточненные части желчевыводящих путей.
- C25 – поджелудочная железа.
- C26 – другие и неточно обозначенные органы пищеварения.
Как видите, любая онкологическая проблема имеет четкое место в классификаторе болезней.
Общая информация о раке
Не будем останавливаться здесь подробно на этом заболевании – раку прямой кишки у нас посвящена отдельная полная статья. Здесь лишь краткая информация и классификатор.
Основные причины заболевания – курение, алкоголь, проблемы с питанием, малоподвижный образ жизни.
Вне всяких международных классификаций уже внутри структуры по расположению карциномы для лечения выделяют его следующие типы:
- Ректосигмоидный
- Верхнеампулярный
- Среднеампулярный
- Нижнеампулярный
- Анальное отверстие
- Инфильтративный
- Эндофитный
- Экзофитный
По агрессивности проявления:
- Высокодифференцированный
- Низкодифференцированный
- Среднедифференцированный
Симптоматика
Рак кишечника вообще – то заболевание, которое проявляет себя лишь на поздних стадиях, пациенты обращаются на 3 или 4.
Основные моменты на поздних стадиях:
- Кровь в стуле
- Усталость
- Чувство наполненности желудка
- Болевые ощущения при дефекации
- Запоры
- Зуд ануса с выделениями
- Недержание
- Кишечная непроходимость
- Диарея
- У женщин – возможны каловые выделения из влагалища через свищи
Стадии
- 1 стадия – небольшой размер опухоли, до 2 сантиметров, не выходит за пределы органа.
- 2 стадия – опухоль разрастается до 5 см, появляются первые метастазы в лимфатическую систему.
- 3 стадия – появляются метастазы в ближних органах – мочевом пузыре, матке, простате.
4 стадия – широкое распространение, появляются отдаленные метастазы. Возможна новая классификация – в рак толстой кишки.
Прогноз
По пятилетней выживаемости прогноз разделяют по стадиям:
- 1 стадия – 80%.
- 2 стадия -75%.
- 3 стадия – 50%.
- 4 стадия – не зарегистрировано.
Диагностика
Основные методы диагностики заболевания:
- Осмотр.
- Пальпация.
- Анализы: моча, кал на скрытую кровь, кровь.
- Эндоскопия, Колоноскопия.
- Рентген.
- Онкомаркеры.
- Магнитно-резонансная томография, компьютерная томография, УЗИ.
Лечение
Выделим основные методы лечения этой онкологии:
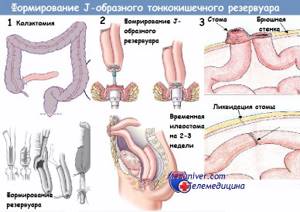
Хирургическое вмешательство – от точечного удаления опухоли до удаления части прямой кишки или ее полной резекции.
Химиотерапия. Ввод химических препаратов, которые разрушают злокачественные клетки. Возможны побочные эффекты. В основном применяют как дополнительно лечение до и после операции.
Лучевая терапия. Еще один метод дополнительного лечения, заключается в облучении опухоли радиоактивным облучением.
Частые вопросы
Обязательно ли делать операцию?
Как правило – да. Хирургия дает максимальный эффект от лечения, лучевая и химиотерапия лишь добирают пораженные клетки. Операцию не делают лишь на последней стадии, когда само лечение уже становится бессмысленным. Так что – если предлагают делать операцию, значит не все еще потеряно.
Сколько живут при этом раке?
Будем прямы. Заболевание – не из лучших. Но процент выживаемости высок. При обнаружении на первых стадиях – пациенты спокойно живут и более 5 лет. А вот на последних по-разному, в среднем до полугода.
Профилактика
Для того, чтобы предотвратить появление рака исполняем следующие рекомендации:
- Не запускаем лечение болезней кишки – геморрой, свищи, анальные трещины.
- Боремся с запорами.
- Правильное питание – упор на растительную пищу.
- Выкидываем вредные привычки – курение и алкоголь.
- Больше физической активности.
- Регулярные медосмотры.
Рак прямой кишки по МКБ 10: описание болезни, первые симптомы, признаки и лечение Ссылка на основную публикацию
Симптомы
Первое время признаки болезни могут полностью отсутствовать. Определить рак на начальной стадии практически невозможно, только на плановом осмотре или при наличии других жалоб.
По мере роста доброкачественная и злокачественная опухоль прямой кишки проявляется и другими признаками:
- неприятные ощущения и болезненность при дефекации;
- жидкий или плотный кал;
- может появляться кровь или слизь;
- нарушение работоспособности.
Даже в этот период заболевание несложно спутать с геморроем, который также проявляется на последних стадиях кровоизлияниями. Характерным отличием является период их появления. Опухоли в прямой кишке имеют и симптомы воспалительного процесса — гной и слизь.
Имеются и симптомы злокачественной опухоли прямой кишки, которые характерны для разного пола. У женщин прорастание опухоли в стенки влагалища может привести к образованию свища. Тогда вместе с влагащиными выделениями появляется кал и гной.
У мужчин нередко наблюдается прорастание опухоли в стенки мочевого пузыря. В этом случае развивается хронический цистит и появляется стул в моче. Патогенные организмы могут проникнуть и далее, провоцируя пиелонефрит.
Рак прямой кишки не развивается и не вырастает за ночь. Проходят месяцы, и даже годы, прежде чем опухоль вырастает до ощутимых симптомов. Вот почему рак может протекать без клинических проявлений или малосимптомно.
К основным симптома рака прямой кишки относятся:
- изменения характера стула (задержка стула, диарея, «лентовидный стул» или частые ложные позывы к дефекации без выхода стула);
- примесь крови или слизи в кале;
- повторяющиеся болевые приступы в животе;
- стойкое вздутие живота;
- общие симптомы, такие как снижение работоспособности, или снижение массы тела.
Эти симптомы могут встречаться при целом ряде других заболеваний. Это требует дополнительной осторожности и неотложного выяснения причин при данных жалобах.
Примером явной симптоматики служит появление кровавых выделений при дефекации в каловых массах. К симптомам относят:
- боль в животе при позывах к дефекациям;
- другие выделения из заднего прохода (гнойные или слизь);
- пульсация в промежности с отдачей в поясницу;
- ощущение постороннего предмета в кишке.
После проявления у больного описанных симптомов он обращается за помощью к медикам. Но часто проблема оказывается уже запущенной, потребуется более сложное медицинское вмешательство. В основном больного путает наличие латентных признаков, характерных для большинства патологий.
Такие симптомы легко спутать со многими заболеваниями. Они не настораживают больного, и у человека не возникает желания немедленно обратиться к врачам. К подобным симптомам относят:
- частое ощущение слабости в теле и утомление;
- низкая работоспособность;
- болит живот;
- проблемы с дефекацией;
- температура.
Если симптом проявился в единственном варианте, многие глушат его соответствующим препаратом. Появляется улучшение на время, потом признак снова возвращается, поскольку первопричина болезни не затронута в процессе лечения. Бонусом такое персонифицированное лечение отдельного симптома мешает разобраться в первоисточнике проблемы, которой часто оказывается опухоль прямой кишки. На ранних стадиях болезнь бессимптомна.
Значимость TNM для врача
Небольшой набор латинских букв и цифр. TNM при раке молочной железы помогает решить следующие задачи:
- Унифицирует диагноз (понятно для любого доктора от терапевта до онколога);
- Применимо для любой гистологической формы карциномы;
- Определяет размер и степень распространения опухоли;
- Указывает на наличие метастазов и пораженных опухолью лимфоузлов;
- Помогает планировать лечение, выбирая оптимальные схемы терапии;
- Определяет прогноз для излечения;
- Позволяет дополнять и изменять первоначальный диагноз.
Более точный, но менее понятный – диагноз на основе TNM. Для реального понимания ситуации нужно ориентироваться на него, а не на стадию онкологического процесса. Впрочем, если знать указанную выше таблицу, то никаких проблем с пониманием TNM при раке молочной железы не возникнет.
Схожие тексты:
- Анализы при раке молочной железы: объем обследования
- Метастазы в лимфоузлы при раке молочной железы
- ПЭТ при раке молочной железы: достоинства и недостатки метода
- КТ при раке молочной железы: поиск отдаленных метастазов
Основные стадии рака и их описание
Стадия рака влияет на возможности медиков полностью справиться с онкологией или же ввести болезнь в состояние стойкой ремиссии, а также на длительность и качество жизни пациента после проведенного врачами курса медмероприятий. Именно поэтому так важно проходить профилактические осмотры. Или обращаться к докторам при малейших подозрениях о возможности возникновения такой серьезной патологии (см. ранние признаки рака).
Помните, что коварство этой болезни заключается не только в отсутствии общей для разных типов рака симптоматики или ее способности в самом начале «маскироваться» под менее опасные патологии, но и в стремительности развития при поражении некоторых органов.
Кроме того, не стоит забывать о возможности распространения атипических клеток по всему организму.
При диагностике в самом начале онкологического процесса в арсенале современной медицины имеются разные действенные способы борьбы, использование которых приведет к полному выздоровлению пациента.
Важно, чтобы каждый понимал, что диагноз рак – это не смертный приговор, а серьезная проблема, с которой можно справиться, если вовремя обратиться за медицинской помощью.
Стадии рака
Как же зависит успех лечения онкологии от стадии рака? На этот вопрос имеется однозначный ответ: «Напрямую, ведь на ранних стадиях изменения в организме пациентов не только локализованы в одном конкретном месте, но и в патологический процесс еще не втянуты расположенные рядом ткани и органы». Существует общепринятая международная классификация онкологии, которая позволяет наиболее точно описать состояние заболевшего человека на данный момент.
Сначала стоит разобраться, что означает аббревиатура TNM. Эти три буквы определяют степени рака, так сказать состояние онкологического процесса.
Буква «T» означает опухоль, ее место расположения и величину, то есть, она указывает, где именно начался «сбой» в работе организма и возникло первичное злокачественное новообразование. «N» указывает на вовлечение в процесс лимфатических узлов, а «M» — наличие или отсутствие метастаз.
Таким образом, доктора могут наиболее точно описать состояние пациента. Что же касается стадии рака, то классификация проводится следующим образом:
- Первая стадия (I): самое начало заболевания, которое характеризуется появлением атипических видоизмененных клеток. Это так называемый локальный рак, который хорошо поддается лечению и приводит к выздоровлению практически у 100% пациентов.
- Вторая стадия (II): тут уже речь идет не только о сформировавшейся опухоли, но и начале его распространения, в том числе, в близлежащие лимфоузлы. Местно-распространенный рак также поддается лечению, правда показатели выздоровления немного снижаются и зависят от того, какие именно органы вовлечены в патологический процесс, от стремительности развития и распространения болезни. Не маловажным фактором тут является и качество медицинской помощи. Например, в Израиле лечение некоторых видов онкологии на этой стадии не менее успешны, чем на первой.
- Третья стадия (III): это дальнейшее распространение патологического процесса в региональные лимфатические узлы. На этой стадии речь идет также о местно-распространенном раке, но объем поражения и степень поражения лимфатической системы намного больше. Диагностирование второй и третьей стадии рака во многом зависит от вида онкологии.
- Четвертная стадия (IV): на этом этапе появляются метастазы, то есть прорастание опухоли в окружающие ткани и органы. Метастатический рак лечится намного труднее, способы выбираются индивидуально, может идти речь о так называемом «неоперабельном» раке, то есть из методов лечения исключается хирургическое вмешательство. В особо тяжелых случаях медицинские мероприятия сводятся к снятию симптоматики и облегчению состояния больного. Тут показатель полного излечения низкий, а смертности – высокий, и если при более раннем обращении врачи могли бы добиться хороших результатов и полностью вылечить пациента, то тут их возможности во многом ограничены, особенно при вовлечении в онкологический процесс жизненно важных органов.
Полная клиническая картина описывается с помощью указания степени рака и стадии рака, указанный таким образом диагноз понятен докторам всего мира, поэтому если пациент с уже диагностированной онкологией принимает решение о лечении за границей, например, в Израиле, то во время предварительных заочных консультаций врач может ориентироваться на указанные параметры развития болезни. Хотя после прибытия пациента обязательно проводится уточняющая диагностика и принимается решение о дальнейшей тактике лечения.
Диагностика и методы обследования больных с раком прямой кишки
Выявление заболевания на начальных этапах затруднено из-за недостатка характерной симптоматики. Клиническая картина, как правило, проявляется на более поздних этапах заболевания. При постановке диагноза информативными являются следующие диагностические приемы:
Пальцевое исследование прямой кишки при расположении опухоли в нижне — и среднеампулярном отделах прямой кишки, дает возможность определить расстояние ее нижнего полюса от перианальной кожи, оценить подвижность опухоли, ее взаимоотношение с соседними органами, наличие увеличенных лимфатических узлов в параректальной клетчатке. Это исследование позволяет диагностировать заболевание у 2/3 пациентов.
Ректороманоскопия позволяет уточнить высоту расположения опухоли, осмотреть ее нижний полюс и распространение по периметру кишки, произвести забор материала для цитологического или гистологического исследований.
Колоноскопия позволяет не только визуально осмотреть всю толстую кишку и терминальный отдел подвздошной кишки, но и точно установить высоту расположения опухоли, характер ее роста, протяженность, степень сужения просвета кишки и наличие нарушения кишечной проходимости, произвести забор материала для гистологической верификации опухолевого процесса.
Для уточнения локализации опухолей небольших размеров и определения границ резекции в процессе оперативного вмешательства применяется интраоперационная колоноскопия или ректоскопия.
Рентгенография органов грудной клетки выполняется в двух проекциях, что является обязательным при подготовке пациентов к операциям на прямой кишке. Это исследование позволяет не только выявить метастатическое поражение легких у больных, но и определить их функциональное состояние, имеющие большое значение для проведения анестезии, особенно при лапароскопических вмешательствах.
Ирригоскопия является обязательным этапом обследования больных с заболеваниями прямой кишки. Бариевая клизма с двойным контрастированием позволяет уточнить локализацию опухоли в прямой кишке, определить ее взаимоотношение с окружающими органами, осмотреть вышележащие отделы толстой кишки.
Для определения поражения лимфатических узлов и отдаленных метастазов при раке прямой кишки используется компьютерная или магнитно-резонансная томография с болюсным контрастированием. Как правило, используется несколько МР-режимов. В режиме Т1 взвешенного изображения четче визуализируются фасции, а в режиме Т2 — структура опухоли.
В плане обследования больных с заболеваниями прямой кишки используется ультрасонография органов брюшной полости и малого таза. Данное исследование позволяет осмотреть все органы брюшной полости, уточнить локализацию опухоли, ее размеры, глубину прорастания в кишечную стенку и окружающую клетчатку, связь опухоли с окружающими органами, определить признаки отдаленного метастазирования в печень, яичники, косвенные признаки канцероматоза (асцит), оценить состояние парааортальных, подвздошных лимфоузлов.
Трансректальное УЗИ позволяет с высокой степенью достоверности определить глубину инфильтрации опухолью стенки кишки и окружающих тканей, выявить наличие абсцессов в зоне опухоли и метастазов в параректальной области.
Позитронно-эмиссионная томография (ПЭТ)
Исследование кала на скрытую кровь – наиболее простой способ диагностики.
Исследование крови на онкомаркеры — СЕА (Карциноэмбриональный антиген) – проводится до хирургического вмешательства и повторяется также после операции. Увеличение уровня показателей после проведенного лечения может означать рецидив опухоли.
Клинический анализ крови – этот анализ необходим для выявления возможной анемии, которая может развиться в результате продолжительных кровотечений.
"Малоинвазивная хирургия толстой кишки", К. В. Пучков, Д. А. Хубезов
Диагностика
Ранняя диагностика – залог быстрого предотвращения осложнений заболевания. Доктор собирает анамнез и назначает исследование.
При подозрении на рак прямой кишки обязательно нужно пройти:
- Осмотр у врача и пальцевое исследование прямой кишки;
- Исследование мочи и кала;
- Клинический и биохимический анализы крови;
- Коагулограмму и опухолевые маркеры;
- Ректороманоскопию или колоноскопию. При опухоли с биопсией.
Доктор для тщательного исследования может назначить дополнительные методы диагностики:
- Электрокардиографию;
- Рентген органов грудной клетки;
- УЗИ брюшной полости и малого таза;
- Позитронную эмиссионную томографию;
- Радиоизотопное исследование костей;
- МРТ малого таза.
- Ирригоскопию при противопоказании колоноскопии.
| Сбор анамнеза | Жалобы. История болезни пациента и родственников. |
| Физикальное обследование | Осмотр и исследование прямой кишки пальцевое, оценка внутритивного статуса. |
| Лабораторные исследования | Развернутые клинический и биохимический анализы крови, онкомаркеры РЭА, СА 19.9, оценка свёртывающей системы крови, исследование мочи. |
| Инструментальная диагностика | Колоноскопия с биопсией, МРТ малого таза, ирригоскопиюили КТ-колонография |
Определение стадии рака по системе TNM
Врачам всегда важно иметь стандартизованное описание колоректального рака, и на это есть несколько причин. В первую очередь, прогноз пациента напрямую зависит от степени распространения опухоли во время первичной диагностики.
Опухоли, которые имеют отдаленное распространение (метастазы) в другие органы являются более агрессивными и распространенными, чем небольшие опухоли, которые ограничены только кишечной стенкой. Во-вторых, общепринятая система позволяет врачам передавать друг другу очень важную информацию и придерживаться точного плана лечения.
Это также делает возможным определять, каким пациентам необходимо делать специальные исследования, операцию или химиотерапию. Например, для лечения маленьких опухолей бывает достаточным только операции, в то время как для более распространенных опухолей может потребоваться комбинация из операции и химиотерапии.
Стадия опухоли – это тот язык, на котором врачи описывают природу опухоли, а также степень ее местного и отдаленного распространения.
Стадирование опухоли основано на трех критериях: глубина врастания опухоли в стенку кишки (Т), наличие распространения опухолевых клеток по лимфатическим узлам (N) и, наконец, наличие или отсутствие метастазов (M). Эти три составляющих образуют систему TNM для стадирования колоректального рака (см. таблицы ниже).
Стадия Т (tumor) – глубина врастания опухоли в стенку кишки. Чем меньше значение это стадии, тем менее инвазивный рост опухоли.
Опухоль стадии Т0 можно еще считать достаточно доброкачественной, так как рост этой опухоли ограничен только слизистой оболочкой кишки.
Опухоль стадии Т4 обозначает то, что опухоль проросла не только все слои кишечной стенки, но и соседние с ней органы.
Стадия N (lymphnodes) – обозначает количество лимфатических узлов, в которых были обнаружены раковые клетки. Стадия N0 обозначает, что при патологоанатомическом исследовании ни в одном из лимфатических узлов не были обнаружены клетки рака.
Стадия Nx обозначает, что количество пораженных лимфатических узлов неизвестно. Это может быть на стадии обследования до операции, когда невозможно определить поражены лимфатические узлы или нет.
Пока не проведено патологоанатомическое исследование, стадия считается как Nx.
Стадия М (metastases) – обозначает, имеются ли у опухоли отдаленные отсевы – метастазы.
Стадия опухоли по системе TNM
| T | N | M |
| is – рост опухоли в пределах слизистой | 0 – нет данных за поражение лимфатических узлов | 0 – нет данных за наличие отдаленных метастазов |
| 1 опухоль врастает, но не прорастает подслизистый слой кишки | 1 поражение от 1 до 3 лимфатических узлов | 1 наличие отдаленных метастазов опухоли |
| 2 опухоль врастает, но не прорастает мышечный слой кишки | 2 поражение больше, чем 3 лимфатических узлов | х неизвестно, имеются ли метастазы |
| 3 опухоль прорастает через мышечный слой в окружающие ткани | х неизвестно, поражены ли лимфатические узлы | |
| 4 опухоль врастает в окружающие органы |
Общая стадия опухоли
| 1,2 | ||
| 3,4 | ||
| Любая | 1,2 | |
| Любая | Любая | 1 |
Чтобы понять, как устанавливается стадия, найдите в таблице заголовки T, Nи M. В каждом столбце имеются цифры или слово «любая». Вторая строка в таблице соответствует стадии I, в столбцах имеются следующие данные: стадия Т 1 или 2, стадии Nи M – 0.
Это означает, что если опухоль врастает только в стенку кишки (стадия Т1 или Т2) и ни в одном лимфоузле нет раковых клеток (стадия N0), и нет отдаленных метастазов (стадия M0), то опухоль будет классифицироваться, как рак I стадии.
Опухоль, которая прорастает через кишечную стенку (стадия Т3 или T4), но при этом нет пораженных лимфатических узлов и отдаленных метастазов, имеет стадию II, и так далее.
Стадирование играет очень важную роль для определения тактики лечения. Для лечения опухолей I стадии обычно достаточно только хирургической операции, а опухоли III стадии обычно лечат, применяя и операцию, и химиотерапию.
Таким образом, стадирование опухоли – это очень важный этап предоперационной диагностики. Для того, чтобы определить стадию до операции, может потребоваться выполнение многих исследований.
Компьютерная томография (КТ), рентген грудной клетки, ультразвуковое исследование (УЗИ), магнитно-резонансная томография (МРТ) и позитронно-эмиссионная томография (ПЭТ) являются очень информативными исследованиями, помогающими определить степень распространения опухоли.
Тем не менее, самым точным методом определения стадии опухоли является исследование удаленной во время операции части кишки с помощью микроскопа.
Очень важно, чтобы пациенты понимали принципы определения стадии опухоли, и имели представление о том, как это делается, чтобы грамотно обсуждать варианты и прогноз лечения с врачом.
Лекарственная терапия местно-распространенного нерезектабельного и диссеминированной аденокарциномы желудка и пищеводно-желудочного соустья (ПЖС)
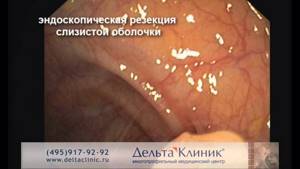
- Рекомендуется выполнять лечение «раннего рака желудка» с помощью эндоскопических методов у отобранной группы больных (4, 5, 6, 7), см. критерии отбора больных для эндоскопической резекции слизистой оболочки.
Уровень убедительности рекомендаций — А (уровень достоверности доказательств — Ib)
- Рекомендуется назначение системной химиотерапии при местно-распространенном нерезектабельном и диссеминированном раке желудка и пищеводно-желудочного соустья (ПЖС) (34, 35, 36).
- Рак анального канала лечение народными средствами
- Лечение при раке цервикального канала
- Лечение плоскоклеточного рака анального отверстия
- Лечение рака мочеиспускательного канала
Лечение рака ануса
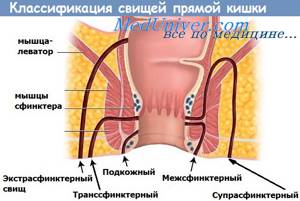
В лечении рака ануса применяют различные методы: хирургические, лучевую (радиационную) терапию, химиотерапию, выбор которых зависит от локализации и размера опухоли, стадии заболевания, сопутствующей патологии, результатов первичного лечения (наличия рецидивов).
В настоящее время стандартом лечения рака ануса и анального канала является комбинированная химиолучевая терапия. Плоскоклеточный рак ануса имеет относительно высокую радиочувствительность, что позволяет с помощью ионизирующего излучения достичь устранения опухоли и при этом сохранить запирательную функцию анального сфинктера. Применяют дистанционную радиотерапию переднезадних и промежностного полей, а также внутриполостную и внутритканевую лучевую терапию радиоиглами с 60Со. Облучению также подвергают паховые лимфоузлы. Для усиления радиационного воздействия на опухоль используют местную гипертермию (разогрев опухоли до 42–43°С с помощью внутриполостного облучения сверхвысокой частоты).
Химиотерапия оральными или внутривенными препаратами усиливает лечебный эффект радиотерапии, воздействуя одновременно на опухоль и метастазы в регионарных лимфоузлах, но имеет побочное действие. В комбинированном лечении рака ануса применяют сочетание низкодозированной дистанционной лучевой терапии и химиотерапии митомицином C и 5-фторурацилом, позволяющее при небольших размерах опухоли в большинстве случаев добиться полного излечения и провести эффективную предоперационную подготовку.
Эффективность консервативного комбинированного лечения рака ануса делает его альтернативой оперативного вмешательства — брюшно-промежностной экстирпации прямой кишки с формированием постоянной колостомы. При данной радикальной хирургической операции проводится широкое иссечение опухоли и прилегающих к ней тканей кишечника, анального сфинктера, иногда и перианальной области. При выявлении метастазов рака ануса в паховых лимфоузлах необходимо выполнение паховой лимфаденэктомии. Показанием для радикальной хирургической операции является появление рецидивов опухоли после проведенной химиолучевой терапии и развитии гнойно-некротических осложнений.