Доброго времени суток дорогие поклонники и читатели блога Алексея Шевченко «Здоровый образ жизни». Наверняка большинству из вас приходилось сталкиваться с таким заболеванием как аппендицит, а у многих, наверное, до сих пор есть небольшой шрам, который остается после операции. Почему это заболевание такое распространенное? Что нужно делать, чтобы его избежать? Можно ли отказываться от операции? Эти и другие вопросы я хочу рассмотреть в сегодняшней статье – от чего воспаляется аппендицит.
Группы риска
Обострение аппендицита может произойти в любом возрасте. Группы риска составляют дети старше 5 лет, взрослые 20-30 лет, беременные женщины. Патология одинаково характерна для женского и мужского пола. Очень редко аппендицит встречается у маленьких детей, что объясняется возрастной анатомической особенностью аппендикса, который имеет форму воронки и легко опорожняется, и слабым развитием лимфоидного аппарата отростка.
Редко на операционный стол попадают и пожилые люди, поскольку лимфоидная ткань в старческом возрасте претерпевает обратное развитие. Однако, это вовсе не значит, что данные группы населения застрахованы от обострения аппендицита – пациент любого возраста с подозрением на аппендицит подлежит полноценному обследованию.
Причины и факторы риска
Нет точных данных о том, какие именно причины приводят к развитию рака аппендикса. Поскольку заболевание встречается крайне редко, информация о развитии и провоцирующих факторах уточняется.
Специалисты выделяют экзогенные и эндогенные причины. Негативное влияние внешних факторов на организм обусловлено:
- Вредные условия труда и частый контакт с высокотоксичными веществами, которые накапливаются в организме и вызывают нарушение работы всех органов и систем.
- Вредные привычки, отравляющие организм.
- Чрезмерное использование бытовой химии и косметики низкого качества.
- Высокодозная лучевая терапия, используемая по поводу лечения другого онкологического заболевания.
Вредные привычки – возможная причина появления рака аппендикса
Эндогенные причины связаны с нарушениями в работе иммунной системы, что приводит к атаке собственного организма. Аутоиммунные заболевания являются основными провоцирующими факторами, которые практически невозможно предотвратить. Также патология развивается в таких случаях:
- Наличие очагов хронического воспалительного процесса органов пищеварительной системы.
- Гельминтоз, провоцирующий общую интоксикацию организма и поражения слизистой оболочки кишечника.
- Патологически ослабленный иммунитет.
Помимо этого, существует генетическая предрасположенность, которая может при наличии определенных условий проявиться.
В группу риска попадают люди, страдающие атрофическим гастритом и мукоцеле. Частота проявлений среди мужчин и женщин одинакова.
Общее описание
Острый аппендицит, в отличие от хронического, является одним из наиболее распространенных заболеваний в хирургии, по причине которых пациенты оказываются в стационаре. По различным данным известно, что острый аппендицит в среднем выявляется у 5-10% пациентов, и по этой же причине указанного червеобразного отростка также нет у 5-10%. Если обозначать примерное количество, то аппендицит встречается в среднем у 6 человек из тысячи. Чаще всего аппендицит диагностируется у детей и у лиц молодого возраста (15-35 лет).
При остром аппендиците необходима немедленная операция. Симптомы острого аппендицита требуют незамедлительного реагирования и вызова «скорой помощи». По этому заболеванию имеются и определенные показатели смертности, в частности известно, что от аппендицита в мире погибает в среднем 0,1% пациентов. В этом случае речь идет об отсутствии необходимого лечения аппендицита и развитии перитонита, который сам по себе и является осложнением, приводящим к летальному исходу.
Остановимся на анатомических особенностях. Размеры аппендикса в длину примерно составляют 10 см, в толщину – около 7 мм. Аппендикс располагает собственной брыжеечкой, имеющей вид дубликатуры брюшины, в этой брыжеечке содержатся нервы, сосуды и жировая ткань. Также за счет брыжеечки обеспечивается относительная подвижность отростка и одновременное его удержание.
В большинстве случаев слепая кишка и аппендикс находятся со стороны правой подвздошной области, хотя допускаются и другие варианты расположения, остановимся на них:
- Тазовое расположение отростка. Отросток располагается в среде полости малого таза.
- Ретроцекальное расположение отростка. Расположение отростка сосредоточено в области за слепой кишкой.
- Подпеченочное расположение отростка. Направление отростка восходящее, кверху верхушкой, она же, в свою очередь, при условии достаточной длины отростка может доходить до области подпеченочного пространства.
- Медиальное расположение отростка. Располагается отросток вдоль области стенки слепой кишки.
- Переднее расположение отростка. Располагается отросток перед слепой кишкой.
- Латеральное расположение отростка. Отросток находится в области правого бокового канала, вдоль латеральной стенки кишки.
Если имеет место такая особенность, как инверсия органов (то есть их «зеркальное» расположение), то перечисленные области, в которых может располагаться отросток, будут находиться не справа, а слева. Помимо этого, располагаться отросток может и за брюшиной, что, в свою очередь, становится причиной возникновения дополнительных трудностей в процессе операции. В поиске червеобразного отростка ориентируются на мышечные ленты, всего их три, располагаются они вдоль длины толстой кишки, и слепой кишки в том числе. Указанные мышечные ленты имеют вид продольных мышечных волокон, они же выступают в качестве составляющих продольный наружный мышечный слой в толстой кишке. В области расположения купола последней ленты сходятся, а область, в которой это происходит, является областью, из которой отходит червеобразный отросток. Расположение основания этого отростка в основном приходится на несколько сантиметров ниже того участка, где подвздошная кишка впадает в кишку слепую.
Стенки аппендикса содержат несколько слоев: серозный слой, слой мышечный, подслизистый слой, а также слой слизистый. Серозный слой представлен в виде брюшины, мышечный слой включает в себя продольный наружный слой на основе мышечных волокон и циркулярный внутренний слой. Слой подслизистый включает в себя эластические и коллагеновые волокна, в нем также находится множество лимфатических фолликулов. Слизистая аппендикса покрыта простыми неразветвленными трубчатыми железами – это крипты, в них, в свою очередь, содержатся панетовские клетки.
Аппендикулярная артерия обеспечивает кровоснабжение аппендикса, через соответствующие вены обеспечивается венозный отток. Также в аппендиксе имеются два типа нервных сплетений, это мышечное сплетение (или ауэрбаховское) и сплетение подслизистое (или мейснеровское). В нервах находятся парасимпатические и симпатические волокна.
Из слизистой аппендикса берут свое начало лимфатические сосуды, ими из каждого слоя отростка собирается лимфа, которая, в свою очередь, распространяется к лимфатическим регионарным лимфоузлам в нем (в частности это илеоцекальные и аппендикулярные лимфоузлы).
За счет того, что в стенках аппендикса содержатся лимфатические фолликулы в большом количестве, нередко этот орган обозначается и иначе, чем червеобразный отросток или аппендикс – кишечная миндалина. Окончательно не выяснено, в чем заключается функциональное предназначение аппендикса, хотя доказанными являются эндокринная, секреторная и барьерная его функции. Также известно, что аппендикс участвует в поддержании нормальной микрофлоры в среде кишечника и в формировании соответствующих иммунных реакций.
Расположение воспаленного аппендикса
Лечебные мероприятия
При выявлении АИ пациенту показана госпитализация в хирургическое отделение. Лечение аппендикулярного инфильтрата направлено на уменьшение болевого синдрома, улучшение самочувствия, купирование воспаления или конгломерата.
Операция по удалению аппендицита – аппендэктомия
Диагноз ставят в течение первых 2 часов после поступления пациента в отделение. В противном случае лечение будет назначено поздно, разовьются осложнения, которые опасны для жизни больного.
Терапия полного АИ
При лечении аппендикулярного инфильтрата не применяют операцию, если развилась полная инфильтрация червеобразного отростка. Хирургическое вмешательство при полном АИ опасно развитием перитонита на операционном столе, кровотечением. Чтобы этого избежать пациенту назначается консервативная терапия, в которую входит:
- Постельный режим.
- Отказ от тепловых процедур.
- Диетотерапия с отказом от продуктов, содержащих клетчатку.
- Назначение противовоспалительных средств: Диклофенак, Индометацин.
- Антибактериальная терапия: Амоксициллин (монотерапия) или цефалоспорины 1,2 поколения одновременно с Метронидазолом. Срок лечения антибактериальными средствами определяется скоростью угасания конгломерата и воспалительной реакции. Размеры конгломерата оценивают по УЗИ.
- Прикладывание к правому нижнему квадранту брюшной стенки холода.
После исчезновения или уменьшения инфильтрата пациента выписывают и передают под наблюдение в поликлинику. В послеоперационном периоде больного ведет хирург на участке.
В хирургической практике принято использовать эндолимфатический способ введения антибактериальных препаратов. При такой методике больной быстрее выздоравливает.
Применяется Цефалоспорины 3-4 поколения или Аминогликозиды вместе с Метронифазолом. Контроль размеров конгломерата при этом методе лечения ведется при помощи УЗИ или ирригографии. Ирригография проводится чаще пациентам пожилого возраста для исключения опухолевого процесса. При подозрении на опухоль дополнительно к ирригографии назначают онкомаркеры.
Если лечение проводится неправильно, образуется аппендикулярный инфильтрат с абсцедированием. При этом показано дренирование или пункция гнойного образования. При правильной тактике терапии воспаленные ткани со временем рассасывается. Продолжительность лечения при положительной динамике составляет 10-20 дней.
По прошествии 3 месяцев пациенту назначают плановую операцию по удалению аппендикса. Это необходимо для предупреждения рецидивов. Сроки операции устанавливает лечащий врач.
Терапия неполного АИ
При неполной форме АИ терапия осуществляется хирургическим способом. Оперативное лечение подразумевает проведение ревизии брюшной полости с оценкой состояния инфильтрата. Если выявлен рыхлый конгломерат, проводится удаление органа (аппендикса). При плотном инфильтрате осуществляется постановка дренажа, который при возникновении абсцесса или прорыва выведет гной. Эти мероприятия предупреждают развитие перитонита. Удаляют дренажный тампон не ранее, чем через 7-8 дней.
Осложнения после операции аппендицита:
- спаечный процесс;
- воспаление;
- инфицирование раны;
- перитонит;
- сепсис.
Эти проявления могут возникнуть при несоблюдении рекомендаций доктора.
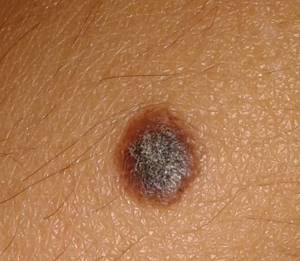
Причины рака аппендикса
Причины возникновения рака аппендикса плохо изучены в связи с его малой распространенностью. Предрасположенность бывает при травматизации эпителия, мутации генов, передающихся по наследству и отвечающих за уничтожение раковых клеток, и при воздействии на организм канцерогенов и радиации.
Основные факторы, запускающие онкопроцесс:
- возраст — появление мутаций с возрастом увеличивается;
- наследственность — генные патологии наследуются детьми от родителей;
- хронические заболевания (хронический аппендицит, колит, энтерит, женские болезни), вызывающие воспаление;
- гельминтозы (шистосомоз, амебиаз) — возбудители поступают с пищей, водой;
- работа в химической, нефтяной промышленности, на стройке с лакокрасочными материалами, асбестом;
- облучение, в том числе фоновое;
- вредные привычки (курение, алкоголизм, наркомания);
- снижение иммунного статуса.
Согласно данным этиологии, рак аппендикса провоцируют предраковые заболевания, к которым относятся:
- мукоцеле — доброкачественное опухолевидное образование, при котором образуется мукоидная киста аппендикса;
- гипергастринемия, которая развивается на фоне атрофического гастрита — обнаружена ее связь с развитием карциномы.
Почему же он воспаляется?
Этот вопрос многие десятилетия терзает и врачей, и пациентов. Но если ответить на вопрос «как понять что воспаляется?» довольно просто, то на вопрос «почему?» до сих пор однозначного ответа нет. Возможно, его нет, потому что список причин, приводящих к развитию аппендицита, просто огромен. Вот некоторые самые распространенные:
- закупорка просвета (обтурация), в результате которой имеющиеся в отростке микроорганизмы вызывают сначала воспаление, а затем некроз отростка;
- осложнение инфекционных заболеваний (туберкулез, грипп, паразитарная инфекция);
- психосоматика – то есть постоянные негативные эмоции постепенно трансформируются в физические болезни, и очень часто именно в аппендицит;
- осложнение системного васкулита – то есть воспаления кровеносных сосудов.
Диагностика
Острый аппендицит относится к тем патологиям, диагностика которых не является лёгкой, как думают многие. Недуг возникает у людей разных возрастных категорий и разного пола, наиболее тяжело выявить патологию у детей и пожилых людей. Болезнь считается очень опасной, так как по своим симптомам она маскируется под разные заболевания с похожей клинической картиной.
Специально для этого больному нужна дифференциальная диагностика острого аппендицита, чтобы не спутать с такими недугами:
- почечная колика;
- приступ острого холецистита;
- правосторонний аднексит;
- энтероколит;
- язва;
- грыжа;
- воспалительный процесс в дивертикуле Меккеля;
- инфекционные недуги – в детском возрасте.
В рамках дифференциального исследования, медики назначают пациенту прохождение ректального или вагинального обследования, УЗИ брюшной полости, лапароскопию.
Для правильного установления болезни доктора проверяют абдоминальные симптомы характерные для острого аппендицита, а именно:
- симптом Иванова – отставание отделов живота с правой стороны при дыхании;
- симптом Щеткина-Блюмберга – раздражение брюшины и напряжение мышц передней стенки органа;
- симптом Раздольского – болевой синдром в подвздошной зоне справа при перкуссии;
- симптом Ситковского – усиление основного признака в лежачем положении на левом боку.
Во время исследования состояния больного, доктору нужно собрать полный анамнез и провести осмотр пациента. При катаральном типе острого аппендицита у взрослых нет никаких особенностей, а при флегмонозном врач может почувствовать незначительное отставание правой подвздошной области при дыхании. Гангренозная форма характеризуется немного заметным отставанием, а в перфоративном типе правая половина живота, вообще, не задействуется при дыхании.
Диагностика воспаления аппендикса
Диагноз «аппендицит» ставит хирург, однако любой специалист, в том числе врач скорой помощи, с помощью довольно простых методов может определить воспаление аппендикса. Сложности появляются при нетипичных случаях — неправильном расположении аппендикса, у беременных и тучных людей, при наличии сопутствующих заболеваний, смазывающих клиническую картину.
Для диагностики аппендицита используют:
Физикальное обследование. Комплекс приемов, с помощью которых врач оценивает состояние больного во время рутинного осмотра. При диагностике аппендицита большое внимание уделяется расположению и интенсивности боли, в частности, разработан целый ряд тестов, позволяющих достаточно точно определить воспаление аппендикса.
Лабораторные анализы. Исследования крови и мочи назначаются для оценки общего состояния больного и выявления сопутствующих заболеваний. При аппендиците они неспецифичны, показывают общие признаки воспаления — увеличение лейкоцитов и скорости оседания эритроцитов (СОЭ) в общем анализе крови.
Инструментальные исследования – УЗИ и КТ (компьютерная томография) — также необходимы для исключения заболеваний с похожими симптомами, например, холецистита, колитов, панкреатита.
Рентгеноконтрастное исследование — помогает оценить кишечную проходимость, а также выявить хронический аппендицит.
Что такое аппендикс
На границе толстого и тонкого кишечника расположена слепая кишка. Отросток кишки длиной 6-12 см называется аппендиксом или червеобразным отростком. В маленьком придатке слепой кишки сосредоточено скопление лимфоидной ткани, отвечающей за кишечный иммунитет. Другая важная роль органа – создание благоприятных условий для роста и размножения в нём полезной микрофлоры кишечника. Утраченные после болезней, лечения антибиотиками симбионты кишечника пополняются за счёт «молодых кадров», выращенных в аппендиксе.
Перекрытие просвета аппендикулярного отростка каловыми камнями, скоплениями гельминтов или новообразованиями приводит к активному росту микробов в замкнутом пространстве. Не имея другого питания, микроорганизмы «едят» ткани аппендикса, провоцируя острое воспаление червеобразного отростка или аппендицит.