Реактивные изменения эпителия являются опасными для женского здоровья. И в то же время они редко себя как-то проявляют. Бессимптомное течение в разы осложняет диагностику. Поэтому всем женщинам рекомендуется хотя бы один раз в год обращаться в гинекологический кабинет, чтобы провести цитологическое исследование микрофлоры.
Опухоли век: причины заболевания, основные симптомы, лечение и профилактика
Относятся к группе доброкачественных и злокачественных опухолей, а также новообразований, характеризующихся местным агрессивным ростом, но не предрасположенных к отдаленному метастазированию.
Причины
Доброкачественные, злокачественные и местнодеструирующие опухоли, локализирующиеся в области верхнего либо нижнего века. На опухоли с этим расположением приходится примерно около 80% всех случаев от общего количества опухолей глаза и придаточного аппарата.
Чаще всего такие новообразования отличаются доброкачественным течением.
Самым распространенным злокачественным поражением век является рак века, на данную патологию приходится более 30% от общего количества опухолей данной области и чуть более 5% от общего количества всех случаев рака кожи.
Триггерными факторами, способствующими развитию злокачественных опухолей век, являются хронические блефариты, продолжительно существующие язвы, длительная инсоляция, пигментная ксеродерма и пигментные невусы. Риск развития большинства видов опухолей увеличивается у людей пожилого возраста.
Симптомы
Доброкачественные опухоли век отличаются медленным прогрессированием, отсутствием инфильтрирующего роста и способности к отдаленному метастазированию. В большинстве случаев патология отличается благоприятным течением, причиной обращения к специалисту является косметический дефект.
Примерно 60% от общего числа всех опухолей век новообразования с такой локализацией имеет эпителиальное происхождение, около 25% образований произрастает из мягких тканей, 12% случаев относятся к категории пигментных новообразований, которые являются доброкачественным невусом.
К этой группе опухолей относят папилломы, старческие бородавки, кератоакантомы, трихоэпителиомы, сирингоаденомы, фибромы, липомы и доброкачественные невусы.
Специалисты считают базалиомы самым распространенным видом опухолей век с местнодеструирующим ростом. Среди всех случаев опухолей данного вида на базалиомы приходится примерно 80% всех случаев. Как правило базалиомы выявляются у лиц старше 50 лет, намного реже опухоли данного вида выявляются у молодых лиц.
Базальноклеточные новообразования как правило локализуются в наружном углу глаза, реже – на нижнем и верхнем веке или во внутреннем углу глаза. Новообразования нижнего века обусловлены более медленным и менее агрессивным ростом в сравнении с поражениями внутреннего угла глаза. Такие новообразования представляют собой узелок, который окружен валиком.
Опухоль века отличается медленным прогрессированием, постепенно прорастает в окружающие ткани и разрушает близлежащие анатомические структуры. В тяжелых случаях разрушению может подвергаться глазное яблоко, орбита и придаточные пазухи носа. Иногда опухоль дает лимфогенные метастазы, при этом отдаленное метастазирование выявляется только в редких случаях.
Выделяют четыре формы данной опухоли век: узловую, поверхностно-склеротическую, разрушающую и язвенную.
Злокачественные опухоли век чаще всего возникают на фоне предраковых заболеваний кожи века. В группу онкологических поражений века, обладающих предрасположенностью к отдаленному метастазированию, относят плоскоклеточный рак и метатипический рак.
Плоскоклеточная опухоль века на ранних стадиях развития представляет собой небольшой очаг незначительной эритемы. В дальнейшем в области поражения возникает зона уплотнения, формируется язва с плотными углубленными краями.
Новообразование может давать как лимфогенные, так и гематогенные метастазы. Гистологическое строение метатипического рак по своему гистологическому строению считается промежуточной формой между плоскоклеточной и базальноклеточной опухолью век.
Данный тип опухолей предрасположен к быстрому росту и раннему формированию метастазов.
Диагностика
Постановка диагноза происходит на основании визуального осмотра, данных анамнеза и лабораторно-диагностических исследований. Для подтверждения диагноза и определения типа новообразования может потребоваться проведение гистологического изучения биоптата и проведение ультразвукового исследования глаза и его структур.
Лечение
В большинстве случаев опухоли век подлежат хирургическому удалению. При необходимости применяется либо хирургическое удаление неоплазии или диатермоэксцизия новообразования с окружающими неизмененными тканями. При небольших опухолях век иногда используют химиотерапию, а в запущенных случаях осуществляют экзентерацию глазницы в сочетании с предоперационной радиотерапией.
Профилактика
Профилактика опухоли века основана на своевременном лечении любых заболеваний, способных вызвать ее развитие.
ГЛАВА ГЛАУКОМА
Глаукома — одно из наиболее распространенных заболеваний органа зрения. По данпым ВОЗ, в среднем 3 % всего населения земного шара (около 70 млн человек) страдают глаукомой.
Заболевание приводит к серьезным необратимым изменениям в глазу и значительной потере зрения, вплоть до слепоты.
Глаукома — это большая группа заболеваний глаз, характеризующаяся постоянным или периодическим повышением внутриглазного давления (ВГД), вызванным нарушением оттока водянистой влаги из глаза. Следствием повышения ВГД является постепенное нарушение зрительных функций и развитие специфической атрофии зрительного нерва, получившей название глаукомной оптической нейропатии.
K л а с с и ф и к а ц и я . Первая классификация глаукомы, предложенная A. Grefe в 1867 r., основывалась на клинических симптомах заболевания. A. Grefe выделил застойную и воспалительную форму глаукомы, подразделяя ее по характеру течения на острую и хроническую.
B 1954 г. О. Barkan на основании результатов исследования утла передней камеры — гониоскопии — выделил два типа глаукомы: закрытоугольную и открытоугольную.
Новый подход к созданию классификации глаукомы применил Б.Л. Поляк, который в 1962 г. предложил делить глаукомный процесс на стадии заболевания по состоянию поля зрения и по изменениям диска зрительного нерва, разграничив три уровня ВГД (нормальное, умеренно повышенное, высокое).
B дальнейшем А.П. Нестеров и А.Я. Бунин разработали классификацию по характеру течения глаукомы, которая была принята на Всесоюзной конференции офтальмологов в 1977 г. и действует в практической офтальмологии до настоящего времени. Основная классификация содержит четыре рубрики: 1) форма заболевания, 2) стадия заболевания, 3) состояние ВГД, 4) динамика зрительных функций.
B 2001 г. А.П. Нестеров и E.A. Егоров предложили классифицировать глаукому по классификационным признакам, приведенным ниже.
I. По происхождению:
L Первична глаукома, при которой патологические процессы вначале возникают в утлу передней камеры, в дренажной сисгеме глаза и диске зрительного
нерва. Эти изменения предшествуют клиническим симптомам и представляют собой начальный этап патогенетического механизма глаукомы.
2. Вторичная глаукома как следствие или осложнение других заболеваний, как интра-, так и экстраокулярных нарушений
1. Закрытоугольная глаукома — группа заболеваний, основным патогенетическим звеном которых служит внутренний блок дренажной системы глаза.
2. Открытоугольная глаукома — группа заболеваний, патологические изменения которых проявляются при наличии открытого угла передней камеры.
III. Поуровню внутриглазного давления:
1. Нормотензивная: тонометрическое давление — до 25 мм рт. ст. (истинное — до 21 мм рт. ст.).
умеренно повышенное тонометрическое давление — от 26 до 32 мм рт. ст. (истинное — от 22 до 28 мм рт. ст.);
высокое тонометрическое давление — от 33 мм рт, ст. и выше (истинное — до 29 мм рт. ст.).
IV. По течению болезни:
1. Стабилизированная глаукома — при продолжительном наблюдении (не менее 6 мес.) у пациентов не обнаруживают ухудшение состояния поля зрения и морфометрические показатели состояния диска зрительного нерва.
2. Нестабилизированная глаукома — устанавливается в случае регистрации изменений поля зрения и состояния диска зрительного нерва при повторных исследованиях. При оценке динамики глаукомного процесса принимают во внимание уровень ВГД и его соответствие уровню «давления цели».
V. По степени выраженности патологического процесса. Разделение непрерывного глаукомного процесса на стадии носит условный характер>. При определении стадии принимается во внимание состояния поля зрения и диска зрительного нерва.
Стадия I (начальная) — границы поля зрения нормальные, но есть небольшие изменения (скотомы) в парацентральных отделах; отмечается расширение слепого пятна, экскавация диска зрительного нерва расширена, но не доходит до края диска.
Стадия II (развитая) — выраженные изменения поля зрения в парацентральном отделе в сочетании с его сужением более чем на IO0 в верхне- и/или нижневисочном сегменте; экскавация диска зрительного нерва расширепа, но не доходит до края диска, носит краевой характер.
Стадия III (далеко зашедшая) — граница поля зрения концентрически сужена и в одном или более сегментах находится менее чем в 15° от точки фиксации; отмечается краевая субтотальная экскавация диска зрительного нерва, которая не доходит до края диска.
Стадия IV (терминальная) — полная потеря центрального зрения или сохранение, светоощущения с неправильной светопроекцией. Иногда сохраняется небольшой островок поля зрения в височной половине. Co стороны диска зрительного нерва наблюдается тотальная экскавация с полным разрушением нейроретинального пояска и характерным сдвигом сосудистого пучка.
Использованные источники:
СМОТРИТЕ ЕЩЕ: После операции глаукомы не вижу Строение глаза глаукома Как не запустить глаукому После операции по глаукоме осложнения
Что такое аденокистозная карцинома, симптомы и лечение
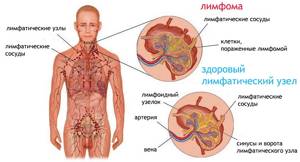
Также еще одной отличительной чертой этого недуга является невысокая степень дифференцировки. В силу этого смело можно сказать, что этот рак крайне агрессивен в своем развитии. При этом все новообразования в любом случае прорастать и воздействовать на соседние ткани. Кроме этого, метастазы в лимфоузлах можно заметить даже на ранних сроках развития аденокистозной карциномы. Часто также эта болезнь затрагивает и другие органы помимо слюнных желез, в частности этот может быть шейка матки, предстательная железа, кожа или молочные железы. Такой тип раковый образований характеризуется частыми рецидивами и быстрыми метастазами.
Как себя проявляет аденокистозная карцинома?
Здесь первым делом важно подчеркнуть, что серьезность симптомов увеличивается вместе с развитием этого рака.
По этой причине на ранних его стадиях множество пациентов никаким образом не жалуются на свое здоровье. В большинстве случаев патологию замечают во время визита к стоматологу или при обычном осмотре.
Тем не менее, стоит сказать, что существую основные проявления такого патологического процесса, а именно:
новообразование в виде опухоли на небе;
- синий цвет слизистой во рту;
- сильное слюноотделение;
- утруднённое дыхание носом;
- болевой синдром новообразования;
- длительный насморк;
- затрудненное глотание;
- храп во время сна;
- сбои в деятельности мышц лица;
- общая нетрудоспособность;
- плохой аппетит;
- головокружение и боль в голове.
Особенности карциномы верхней челюсти
Сперва стоит сказать, что верхняя челюсть намного больше подвержена раковым заболеваниям, нежели нижняя. При этом опухоль прорастает в кость верхней челюсти. И при этом пациента первым делом жалуются на онемение частей своего лица и головную боль.
Но часто это может приводить к таким ложным диагнозам, гайморит или же ринит. Вследствие чего, лечение будет полностью безрезультативным. Затем начинает появляться припухлость щеки, зубы начинают расшатываться и со временем развивается деформация лица.
Тем не менее, при таких опухолях метастазирование наблюдается намного реже, нежели при опухолях иных органов.
Как правильно осуществляется лечение?
Еще одной методикой лечения такого типа рака является лучевая терапия, при которой облучается само образование, дабы уменьшить его размеры и исключить возможность метастазирования. При аденокистозной карциноме это лечение может продолжаться даже до хирургического вмешательства. Благодаря этому удается подготовить опухоль к удалению и уменьшить количество удаляемой ткани во время операции. Кроме этого облучение также может осуществляться и после операции с целью устранения клеток опухоли, которые сохранились. Таким образом, можно сказать, что данная терапия большой мерой помогает при лечении опухолевого образования.
Также может применяться и химиотерапия, ведь с ее помощью можно бороться с увеличением опухоли и с метастазами. Чаще всего такое лечение осуществляется в комбинации с иными методами избавления от рака.
Диагностика
Для установления точного диагноза необходима консультация опытного специалиста. Только после сбора полного анамнеза врач назначает индивидуальный терапевтический курс. Диагностические процедуры включают клинические и лабораторные исследования:
- развернутый анализ крови;
- иммуноферментный анализ жидкой соединительной ткани;
- определение чувствительности микрофлоры;
- изучение цереброспинальной жидкости;
- осмотр глазного дна;
- забор клеток для гистологического анализа.
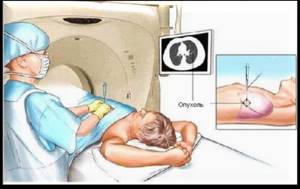
Офтальмологические осложнения у больного часто возникают вследствие тениоза (патологического изменения тонкого кишечника, спровоцированные гельминтами). В этом случае проводят расширенное обследование с применением ультразвуковой диагностики, флюорографии, компьютерной томографии.
Лечение
Специфического лечения кистозно-глиозных изменений, произошедших в головном мозге, не предусмотрено. Главная задача врача – остановить прогрессирование патологического процесса. Медикаментозная терапия предполагает прием препаратов, улучшающих деятельность структур мозга:
- Ноотропные (Пирацетам, Ноотропил).
- Препятствующие образованию тромбов (Дипиридамол, Гепарин).
- Улучшающие реологические характеристики крови.
- Стимулирующие мозговой кровоток.
- Нормализующие показатели артериального давления.
- Обезболивающие, спазмолитические.
- Укрепляющие стенки сосудов (Аскорутин).
- Активирующие обменные процессы в тканях мозга (Актовегин, Кавинтон).
- Антиоксиданты, витамины группы B.
Хирургическое вмешательство показано, если кистозно-глиозное образование отличается большими размерами и сдавливает окружающие ткани, что провоцирует масс-эффект, ассоциируется с появлением выраженной неврологической симптоматики.
Что такое ЦСХ?
Серозная ретинопатия — это патология, при которой начинает отслаиваться нейросенсорная зона сетчатки. Болезнь характеризуется воспалением, из-за которого сосуды постепенно расширяются. Повышается проницаемость капилляров, нарушается питание мягких тканей органа зрения. Из разных участков мелких сосудов начинает выделяться плазма, отделяющая слои тканей друг от друга.
На начальном этапе патологического процесса выходу жидкости в стекловидное тело препятствует пигментный эпителий. При отсутствии лечения плазма продолжит выделяться из сосудов, повышая давление на тонкий барьер. В результате жидкость прорвется через пигментную оболочку и пройдет под сетчаткой, нарушая нейросенсорное восприятие.
Подготовка к процедуре
Специализированной подготовки для взятия анализа на онкоцитологию нет, но есть рекомендации, которые следует исполнять для получения точного результата.
Например:
- Брать мазок можно в любой день, но исключая дни менструации. Предпочтительным периодом менструального цикла является первая неделя после менструации.
- Если в мочеполовой области наблюдается воспалительный процесс, то перед забором биоматериала следует вылечить воспаление, чтобы в ответах на онкоцитологию не получить ложноположительный результат.
- В течение предшествующих двух дней нельзя проводить забор других анализов из области шейки матки. Это может быть травмаопасно для чувствительной ткани этой области.
- Нельзя за 1 день до намечающейся процедуры проводить ультразвуковое исследование трансвагинальным датчиком.
- За 3 дня следует исключить половые акты, чтобы исключить попадание посторонних клеток в собираемый материал для анализа (сперматозоиды, смазка презерватива, бактерии партнера).
- Нельзя использовать вагинальные свечи и кремы в течение 3 дней до анализа, так как медицинские остатки этих средств могут повлиять на результат исследования.