Туберальная анестезия – блокада задних альвеолярных нервов, расположенных возле верхней челюсти. Эта манипуляция является ярким представителем проводниковой анестезии, которая в современной стоматологической практике используется крайне редко из-за повышенного риска развития осложнений.
Побочные действия после наркоза
- Страдает дыхательная система. Нередко появляются ларингиты, фарингиты, бронхиты. Такие последствия вызывают газообразные вещества, подающиеся через специальную маску – ингаляционную анестезию. У пациента появляется кашель, осиплый голос, боль в горле во время глотания. Недуг не требует особого лечения, как правило, проходит самостоятельно в течение 7 дней;
- Появляются нарушения в нервной системе. Проявляется повышением температуры. Побочный эффект заключается в том, что организм, под действием препарата нарушает работу потовых желез. Вследствие чего тело человека начинает нагреваться. Состояние самостоятельно нормализируется по истечении 2 суток после вывода анестетика из организма;
- Головные боли, вплоть до отека мозга. Побочный эффект может длиться в течение нескольких месяцев. После чего прекратиться самостоятельно. Требуется наблюдение специалиста;
- Энцефалопатия. Нарушается когнитивная функция головного мозга. Возникает, как правило, на фоне риска возникновения. Перед введением в наркозное состояние проводятся профилактические процедуры, исключающие осложнения. Для восстановления требуется лечение;
- Возможно возникновение периферической невропатии конечностей. Проявляется после длительного нахождения под общим наркозом. Для восстановления требуется продолжительное время. В обязательном порядке проводятся физиопроцедуры и лечебная физкультура.
Применение туберальной анестезии в стоматологии
Именно эти нервные стволы принимают участие в формировании зубных сплетений. С помощью данной процедуры удается провести обезболивание зоны верхних моляров, известных простым людям как коренные зубы.
Иногда туберальная анестезия применяется для обезболивания указанных частей тела во время проведения хирургических операций. Она неплохо блокирует нервную деятельность и недостаточно длительное время лишает пациента чувствительности в зоне воздействия.
В стоматологической практике манипуляцию иногда принято называть проводниковой анестезией или периферическим обезболиванием.
Что такое PRP-терапия?
PRP-терапия стала широко известна не так давно. Этому поспособствовало то, что всемирно известные спортсмены – Тайгер Вудс и Рафаэль Надаль – получали лечение спортивных травм плазмой богатой тромбоцитами. Плазма богатая тромбоцитами используется не только профессиональными спортсменами; лечение плазмой богатой тромбоцитами поможет многим пациентам.
В PRP-терапии используется Ваша собственная кровь (в форме плазмы богатой тромбоцитами), чтобы запустить и стимулировать восстановительные процессы организма. PRP-терапия безопасна, при этом нет никаких рисков передачи каких-либо заболеваний, так как используется Ваша собственная кровь. PRP-терапия уменьшает боль, связанную со спортивными травмами, артритом, тендинитом Ахиллова сухожилия, подошвенным фасциитом и др. заболеваниями.
PRP-терапия также известна, как терапия плазмой богатой тромбоцитами, инъекции PRP и просто PRP.
Вот неполный список заболеваний, при которых PRP-терапия доказала свою эффективность:
- Латеральный эпикондилит (локоть теннисиста, локоть гольфиста),
- Пателлярная тендинопатия,
- Тендинопатия Ахиллова сухожилия,
- Остеоартрит,
- Разрыв медиальной коллатеральной связки,
- Тендинопатия вращательной манжеты плеча,
- Разрыв вращательной манжеты плеча,
- Разрыв передних крестообразных связок,
- Тендинит,
- Мышечный фиброз,
- Артрит,
- Травма мениска,
- Хронический синовит,
- Воспаление сустава,
- Артрофиброз
Лечение – нехирургическое, минимально инвазивное, с минимальными возможными побочными эффектами.
Последствия лапароскопической хирургии
Лапароскопический метод проведения резекции переносится пациентами легче, чем обычная полостная операция. Однако, как любое постороннее вмешательство в организм, хирургия или диагностика не проходят бесследно для больного. Последствия лапароскопии, как правило, проявляются во время пребывания пациента в стационаре после операции, но иногда могут возникнуть уже после выписки. К основным побочным эффектам относятся:
Когда можно заниматься спортом после лапароскопии?
- Болевой синдром. На протяжении первых двенадцати часов после операции интенсивные боли не считаются анормальным явлением. Повреждение мягких тканей, кожного покрова и внутренних органов вызывают боли, которые локализуются в области прооперированного органа, а также может иррадиировать (отдавать) в верхнюю часть корпуса. Для ликвидации болезненных ощущений в больнице применяют анальгетики, нестероидные и противовоспалительные препараты. Реже используются наркотические алкалоиды опиума (опиаты).
- Ощущения распирания в брюшной полости. Данный симптом спровоцирован введением углекислого газа во время операции. Интенсивное скопление газов в брюшной полости не является послеоперационной патологией. Если симптом не покидает пациента в первые послеоперационные сутки, назначаются ветрогонные лекарственные средства.
- Тяжесть в эпигастральной (подложечной) области, тошнота. Возникают после операции лапароскопии, как следствие введения анестезии. Такие ощущения не нуждаются в специальном лечении, и проходят сами по себе.
- Головные боли. Могут быть вызваны перенесенным наркозом и волнением, которое испытывает пациент. Как правило, купируются анальгетиками вместе с болевым синдромом в области проведенной операции. При чрезмерно возбужденном состоянии больного, назначаются успокоительные медикаменты.
- Дискомфорт в области горла и пищевода. Причиной возникновения является использование эндотрахеального наркоза (введение анестезии через дыхательные пути посредством трубки). Данные симптомы кратковременны, лечения не требуют.
Интенсивность постоперационных симптомов зависит от индивидуальных особенностей организма пациент и качества проведенной хирургии.Маленькие разрезы на теле после лапароскопии заживают быстрее, чем шрамы после полостной резекции
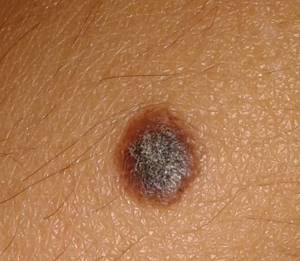
Причины рака вульвы
Этиология и основные причины возникновения рака вульвы до конца не изучены, но у 50% пациентов на теле обнаруживается папилломатоз, возбудитель — папилломавирус. Он передается контактно-бытовым путем, и есть штаммы, вызывающие образование кондилом и бородавок, обладающих высокой онкогенностью. Часто болезнь начинается с появления папилломатозных разрастаний. Проникая в эпителий, папилломавирус меняет структуру ДНК, что вызывает дисплазию, ускорение деления. Актуальность проблемы в том, что если рак вульвы обнаружен у девушки или молодой женщины, то с вероятностью 80% обнаруживается и ВПЧ, а им заражено более 90% населения Земли.
Нередко рак вульвы передается по наследству от матери к дочери. Наследственная предрасположенность отмечается в 30% случаев. Это так называемая внутриэпителиальная неоплазия. Ген, который ее провоцирует, еще не выявлен.
Психосоматика объясняет, что злокачественная опухоль образуется вследствие психических переживаний, часто неосознанных, недостатка внимания и любви. Согласно учению, ненависть, обида, злоба и зависть к другому человеку могут вызвать онкологический процесс.
Возможные осложнения
После процедуры по удалению вульвы могут возникнуть некоторые последствия:
- кровотечение;
- инфицирование гениталий;
- сухость влагалища;
- продолжительная боль, которая не исчезает после приема обезболивающих;
- онемение вульвы;
- плохое заживление раны;
- реакция на анестетики.
Последствия вовремя проведенной вульвэктомии самые благоприятные. Радикальная экстирпация вульвы обязывает расширить объемы иссеченных тканей, что может спровоцировать нагноение раны и возникновение септических осложнений.
Возможные осложнения
Процедура, проведенная квалифицированным специалистом не вызывает осложнений. Если кольцо набрасывается не точно, имеются упущения в ходе операции, возникают следующие побочные явления:
- Боль внизу живота разной интенсивности.
- Если операция проведена при комбинированном геморрое с нечеткой границей узлов, возможно развитие тромбоза, потребуется экстренная операция по удалению.
- Кровотечение развивается, если неправильно надевают кольцо, нечетко фиксируют, туго затягивают. Кровотечение возникает при соскакивании латексного кольца в момент дефекации, поднятии тяжести, занятии физическим трудом.
- Инфицирование прямой кишки при несоблюдении стерильности во время процедуры. Сопровождается повышением температуры, болью, слизистыми выделениями, ухудшением общего самочувствия.
При первых появлениях болезненных ощущений следует обратиться за помощью к специалистам, проинформировать врача, что оперировал. При наличии кровотечения требуется экстренная помощь.
Удаление гортани при злокачественной опухоли: послеоперационный период и последствия
Если выбор пал на тотальную ларингэктомию, сразу после ее проведения больной начинает дышать через стому. Чтобы облегчить процесс может потребоваться дополнительный кислород с помощью специальной маски, которая надевается на трахеостому.
Возможно повышенное количество слизи в дыхательных путях, сильный кашель в начале. Это пройдет в течение недели.
Для ее удаления используется всасывающая тонкая гибкая трубка, пока пациент не адаптируется, не научиться кашлять через стому.
Полезны в этом вопросе будут дыхательные упражнения, о которых расскажет физиотерапевт. В первый день больной сможет общаться письменно или используя книжки с картинками.
Реабилитация дефектов глотки и пищевода
Наличие дефектов глотки и пищевода вынуждает больных длительное время питаться через носопищеводный зонд. Последний вызывает тягостное ощущение, гиперсаливацию, учащение глотания, рвоту.
Длительное применение зонда приводит к возникновению пролежней, образованию рубцов у краев фарингостомы, что значительно усложняет проведение последующих пластических операций. Все эти неудобства резко угнетают больных, они становятся замкнутыми, подавленными и раздражительными, а их общее состояние ухудшается.
Быстрейшее избавление от дефектов глотки и пищевода является одной из главных и актуальных проблем медицинской реабилитации больных, перенесших расширенные и комбинированные операции на гортани.
Опыт показывает, что в обеспечении успеха пластических и восстановительных операций важную роль играют несколько существенных моментов:
1. Изучение иммунобиологического статуса организма перед пластической операцией.
Длительное питание через носопищеводный зонд, выраженные трофические изменения в тканях, наступившие в результате применения массивных доз облучения, отрицательно влияют на состояние иммунобиологической реактивности организма.
В связи с этим мы изучили некоторые показатели неспецифического иммунитета у 32 больных, у которых предполагалось пластическое замещение дефектов глотки.
Установлено, что у больных этой группы по сравнению со здоровыми резко нарушено функциональное состояние иммуноком-петентных клеток, в то время как количественный состав лейкоцитов в периферической крови, являющихся морфологическим субстратом их образования, оставался без существенных изменений. Так, количество розеткообразующих клеток в 1 мм3 крови у больных снижалось до 33,9±7,2, у здоровых было 37,0±34,7 (Р
Основные трудности при пластических операциях заключаются в неповторимости каждого случая. Независимо от применяемой методики, операция всегда состоит из двух моментов: создание внутренней выстилки дефекта глотки и шейного отдела пищевода, закрытие тканевого дефекта передней поверхности шеи.
Внутреннюю выстилку в 58 случаях мы создали путем выкраивания кожных лоскутов по краям дефекта, поворачивая и опрокидывая их внутрь. Первый ряд швов, как правило, был узловатым, из орсилона.
Кроме того, у 35 больных для создания внутренней стенки использовали лоскут, выкроенный в области корня языка. Наружную выстилку 18 больным формировали путем перемещения встречных треугольных лоскутов.
В 9 наблюдениях использован один кожный лоскут, в 8 — два лоскута и у 3 больных перемещали три кожных лоскута.
Использование трех кожных лоскутов позволяет выкраивать питающие их ножки шириной не более 4 см. При такой ширине питающих ножек края образовавшейся кожной раны свободно сшиваются друг с другом, не вызывая сдавления органов шеи.
При расположении их всегда учитывается степень подвижности кожи шеи. Обычно лоскут больших размеров выкраивают на той стороне, где кожа более подвижна. После отсепаровки лоскутов (рис.
68, а) они перемещаются на тканевый дефект без большого перегиба и натяжения.
Рис. 68. Пластика дефекта шейного отдела пищевода местными тканями: а — формирование наружной стенки недостающем части глоточно-пищеводного пути. Отсепаровка трех кожных лоскутов шеи; образовавшаяся рана после отслойки кожных лоскутов; б — внешний вид раны после ушивания кожных лоскутов. Перемещение тех же кожных лоскутов фиксированными швами
Вначале закрывают нижний отдел дефекта, затем средний. Верхний отдел дефекта закрывают последним.
При этом лоскут, выкроенный в подбородочной области, укладывают в вертикальном направлении по отношению к длиннику дефекта (рис. 68, б), в то время как нижний и средний лоскуты располагаются в поперечном направлении.
Примером пластики фарингостомы местными тканями с помощью трех кожных лоскутов может служить следующее клиническое наблюдение.
Клинический пример
Больной К., 66 лет, находился в отделении опухолей головы и шеи НИИ онкологии с по г. по поводу рака гортани IIIа стадии, T4N0M0, с декомпенсированным стенозом. Биопсия № 21111—плоскоклеточный ороговевающий рак.
В поликлинике НИИО подтвержден диагноз рака правой половины гортани II 1а стадии и выработан комбинированный метод лечения с предоперационным курсом лучевой терапии на первом этапе.
Возможные осложнения
Операция вульвэктомия с удалением регионарных паховых лимфатических узлов – метод выбора, который приводит к множественным осложнениям. Не только само по себе сужение, но и образование рубцов может привести к значительной диспареунии или невозможности введения полового члена. Физическая проблема может быть усилена послеоперационной лучевой терапией.
Женщины часто избегают проникновения полового члена из-за боязни боли, поэтому любой сексуальный контакт откладывается. Следует обратить внимание пациента на то, что введение с помощью смазок или осторожного растяжения помогает наладить сексуальную жизнь.
Даже потеря клитора может – но не обязательно – оказывать негативное влияние на чувство удовольствия и способность к оргазму. Если проникновение полового члена абсолютно невозможно и операции по онкопластическому вмешательству не обсуждаются, рекомендуется указать пациенту или паре на другие способы удовлетворения сексуальной жизни. Негативные последствия широко варьируются.
Опыт показывает, что пройдет достаточно времени, прежде чем большинство женщин сможет испытать сексуальные чувства. Чем больше взаимное доверие и привязанность, тем лучше адаптация к изменениям, связанным с болезнью. Согласно исследованиям, тревожные и депрессивные состояния часто возникают через 5–7 месяцев после операции.
Одинокие и молодые женщины страдают больше, чем женщины в постменопаузе и те, у кого хорошая семья. Когда женщин с раком молочной железы спрашивают об их качестве жизни, сексуальная неудовлетворенность является второй наиболее важной проблемой.