Опухоли конъюнктивы и роговицы рассматриваются в одной главе, так как эпителий роговицы топографически является продолжением эпителия конъюнктивы.
Симптомы гранулёмы
Симптом проявляется в зависимости от типа и месторасположения воспалительного очага. Инфекционный вид патологии устанавливает срок инкубационного периода продолжительностью от одного дня до 3 месяцев. Средний показатель продолжительности равняется одному месяцу. Инкубация основывается на интенсивности размножения бактерий и иммунной системе пациента. Первая симптоматика проявляется в форме заметных пятнышек розоватого оттенка.
Постепенно узелок распространяется по соседним тканям и продолжает формирование тела в течение полумесяца. Диаметр инфекционного поражения составляет не более 50 мм. При венерических болезнях нарост возникает на половых органах и внутренней и нижней части бёдер. Заболевание протекает с характерным зловонным запахом. На последней стадии отмечается поражение кожного покрова лица, шейной области и слизистой оболочки во рту.
При зубной гранулёме симптомы не проявляются на первых ступенях развития болезни на протяжении долгого времени. Диагностика патологии затрудняется. Через время пациент ощущает головную боль, болезненные ощущения при надавливании на зуб. Краснеет слизистая ткань возле корня зуба, отмечается опухлость на десне. Происходит изменение оттенка эмали зуба, выделяется гнойная жидкость из верхушки очага. У человека появляются жалобы на постоянную усталость, общую слабость в теле и повышенную температуру. Симптоматика гранулематозного заболевания зависит от органа, поражённого инфекционными бактериями. Признаки болезни в стоматологии проявляются и обостряются под влиянием таких факторов:
- постоянное нахождение в стрессовых ситуациях;
- переутомление;
- перегревание или переохлаждение;
- наличие вредных привычек.
Симптомы индивидуальны для каждого случая. Врач обращает внимание на тип патологии и её расположение. Одни признаки отражаются в виде болевых ощущений, другие наносят визуальный дефект. Не всегда возможно диагностировать болезнь при врачебном осмотре. Для обнаружения нароста прибегают к рентгенографии.
Апикальная гранулёма на зубе
Симптомы
Симптомы болезни довольно специфичны. Все начинается с образования небольших папул, которые имеют розоватый цвет и лакированный внешний вид. Подобные папулы не доставляют пациенту никаких неудобств: отсутствует болевой синдром, зуд, жжение и другие неприятные ощущения. В связи с этим многие пациенты игнорируют первый признак болезни.
Постепенно папулы разрастаются, сливаясь в единую бляшку, которую и называют гранулемой. Ее размер может составлять от 5 до 10 см. Для сформировавшегося высыпания характерна неравномерная окраска от бледно-розового до синюшного. Гранулема не подвергается изъязвлению.
Локализуется гранулематозный очаг чаще всего на:
- конечностях (особенно часто поражаются кисти и стопы);
- ягодицах;
- области предплечий;
- груди, животе и ягодицах.
Лицо поражается в исключительных случаях.
Гранулема длительное время не дает о себе знать, однако, в один момент возникают интенсивные, резкие болевые ощущения, сопровождающиеся отечностью тканей признаки патологии проявляются на последних этапах развития, которые необходимо вовремя распознать и начать лечение:
- резкая, тупая или ноющая боль во время еды;
- зубная эмаль становится на несколько тонов темнее своего естественного оттенка;
- наблюдается слабая отечность десны;
- повышается температура тела.
Иногда, на первых этапах развития, может наблюдаться небольшая припухлость десны, сопровождающаяся острым болевым синдромом.
Признаки проявляются неожиданно, как правило, после ночного сна. Больной может наблюдать выделение гнойного экссудата и потемнение костевидного органа.
На второй стадии формирования гранулемы у больного резко повышается температура, которая может достигать отметки 40 ⁰C.
Гранулема— это воспаление на коже, с виду напоминающее небольшую бляшку диаметром до 3 см. Поверхность гранулемы может быть плоской и инфильтрат (скопление соединительных клеток с кровью и лимфой) из разросшихся клеток эпителия — ткани, которая покрывает мышцы и полости тела.
Эта ткань разрастается при аутоиммунной реакции организма, то есть необоснованном иммунном ответе. Клетки гранулемы содержат кровь и лимфу, поэтому бляшка имеет яркий цвет.
Возникновение гранулемы можно поделить на 4 стадии:
- На начальной стадии происходит скопление молодых клеток, склонных к фагоцитозу. Фагоциты — это клетки иммунной системы способные захватывать и переваривать вредные инородные частицы — бактерии и вирусы.
- Происходит активное разрастание образовавшихся фагоцитов;
- Затем фагоциты трансформируются в клетки эпителия.
- Формируется скопление эпителиальной ткани, которая и формирует гранулему.
Симптомы гранулемы не всегда явно заметны. Дело в том, что основная часть клеток расположена глубоко в коже — в слое дермы. На поверхности кожного покрова (в эпидермисе) располагается малая часть очага воспаления. Внешние проявления на коже могут самостоятельно пропадать и возникать вновь. Тогда появляются яркие красные пятна. Неприятных ощущений такая симптоматика обычно не дает — гранулемы не болят. Однако, для 50% гранулем характерен зуд.
Диагностика
Пиогенная гранулёма отличается индивидуальным специфичным видом. Зачастую врач с первого взгляда способен определить типологию заболевания. Особенно сильно морфология болезни проявляется, если пациент получил травму на месте образовавшегося очага, или развился воспалительный процесс в данной области. Для подтверждения диагноза доктор отправляет пациента на биопсию для дальнейшего обследования поражённых тканей через микропрепарат.
Ранний этап патологии не обнаруживает характерных признаков гранулёмы. На поздних стадиях начинают проявляться первые симптомы начавшегося процесса разрушения в структурах тканей. Гистологи находят воспалительные очаги на эпидермисе, включающие сосуд с опухшими изнутри стенками (пиококковая форма) и инфильтрат, состоящий из лимфоцитов, плазмоцитов, полиморфноядерных лейкоцитов и тучных клеток. Регрессия патологии сопровождается обширным фиброзом и появлением рубцов. Потребности в прочих обследованиях нет.
Для установления окончательного диагноза важно исключить вероятные проявления схожих заболеваний. Множество похожих патологий имеют злокачественный характер. Дифференциальная диагностика подчеркивает наиболее близкими к гранулёме по симптоматике следующие болезни:
- кавернозная ангиома;
- кератоакантома;
- плоскоклеточная карцинома;
- ангиосаркома;
- беспигментная меланома;
- саркома Капоши;
- вегетирующая пиодермия;
- контагиозный моллюск;
- бациллярный ангиоматоз;
- вирусы СОПР;
- себорейный кератоз.
Диагностика и лечение кольцевидной гранулемы
Клинические проявления болезни легко распознаются. В большинстве случаев диагноз подтверждает дерматолог при визуальном осмотре. В отдельных случаях требуется гистологическое изучение биологического материала.
До проведения обследования не нужно распаривать, ковырять, растирать щеткой и твёрдой мочалкой либо пробовать выдавливать высыпания. Кроме этого запрещено их высушивать под солнечными лучами и облучать УВЧ-лампой.
Во многих случаях лечение кольцевидной гранулемы не нужно, и заболевание проходит самостоятельно. Для ускорения исчезновения сыпи довольно часто применяют наружные средства – кортикостероиды,поверх которых накладывают водонепроницаемые повязки.
Лечение единичных очагов патологии выполняют с применением гидрокортизоновой мази с ихтиолом и фонофореза. Кроме этого проводится терапия, которая содействует нормализации иммунной системы и замедляет процесс образования антител
На фоне наружного лечения и мер, повышающих иммунитет, принципиально важно лечить заболевание, на фоне которой развилась гранулема (сахарный диабет, туберкулез)
Из других способов лечения кольцевидной гранулемы возможно выделить:
- Использование аскорбиновой кислоты, токоферол ацетата, витаминов группы В, средств с содержанием железа;
- Обкалываниепапул триамценолоном ацетонидом;
- Применение дапсона, ниацинамида, гидроксилорохина и изотретиноина;
- Применение хлорэтила для орошения пораженных участков, по окончании которого они покрываются инеем;
- Использование угольной кислоты либо жидкого азота;
- ПУВА-терапию – способ, включающий облучение кожи длинноволновым ультрафиолетовым излучением и применение псораленов.
С целью проведения профилактики присоединения вторичной инфекции возможно обрабатывать пораженные участки настойкой йода 2-3 раза в сутки. В случае если пораженный очаг расположен на ногах, не рекомендуется ходить босиком по открытому грунту.
Лечение народными средствами кольцевидной гранулемы считается малоэффективным, потому, что заболевание тесно связана с иммунитетом. Исходя из этого наружную терапию в виде обтираний, примочек либо ванночек проводить не нужно, а нужно усиливать иммунную систему. Для этого рекомендуется:
- Принимать эхинацею в виде пилюль либо настройки;
- Выпивать общеукрепляющие травные чаи и натуральные соки;
- Вести деятельный образ жизни.
В большинстве случаев кольцевидная гранулема излечивается в течение 1,5-2 лет в 60-80% случаев, а появляющиеся рецидивы, в большинстве случаев, проходят стремительнее первичных высыпаний. Прогноз болезни усиливает следование правилам здорового образа жизни.
Первичный приобретенный меланоз
Первичный приобретенный меланоз на конъюнктиве, как правило, односторонний. Опухоль возникает в среднем возрасте. Может появляться в любом участке конъюнктивы, в том числе в сводах и пальпебральной конъюнктиве.
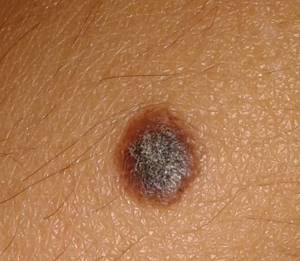
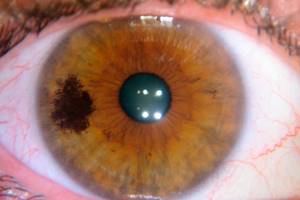
Характерно появление новых зон пигментации в процессе роста опухоли, окраска — интенсивно темная, очаги плоские, с достаточно четкими границами (рис. 4.9). Локализуется в любых отделах конъюнктивы. Достигая лимбальной зоны, опухоль легко распространяется на роговицу.
Рис. 4.9. Первичный приобретенный меланоз конъюнктивы. Длительность наблюдения 15 лет
Морфология
Выявляют пролиферацию меланоцитов, в норме присутствующих в конъюнктивальном эпителии.
Выделяют два гистологических типа опухоли:
1) первичный приобретенный меланоз без клеточного атипизма; 2) с грубой атипией мелких веретенообразных или эпителиоидных клеток.
Формирующиеся гнездные скопления клеток постепенно диффузно распространяются во всех эпителиальных слоях, образуя пласты, напоминающие меланому in situ, Первый тип характеризуется редкой малигнизацией, при втором типе меланома возникает в 75-90% случаев.
Диагноз устанавливают на основании данных биомикроскопии. 32Р-тестирование информативно лишь при переходе в меланому. В случае затруднения с диагностикой приходится прибегать к биопсии.
Дифференциальный диагноз проводят с меланомой и вторичным меланозом конъюнктивы, который может возникнуть при беременности, аддисоновой болезни, токсическом действии некоторых лекарственных препаратов (мышьяк, хлорпромазин, эпинефрин).
Лечение
Рекомендуется широкая лазерная или электроэксцизия опухоли с предварительными аппликациями 0,04 % раствора митомицина С. Неплохие результаты дает криодеструкция как самостоятельный метод лечения при небольшом распространении опухоли или в комбинации с другими методами. При поражении сводов и тарзальной конъюнктивы большая эффективность лечения достигается при использовании брахитерапии стронциевыми офтальмоаппликаторами.
Прогноз для зрения и жизни серьезный в силу частого озлокачествления первичного приобретенного меланоза, особенно при выявлении второго гистологического типа опухоли. Особую важность приобретает диспансерное наблюдение за больными: их следует осматривать каждые 3-6 мес.
, ,
Опубликовал Константин Моканов
Другие заболевания из группы Онкологические заболевания:
| Аденома гипофиза |
| Аденома паращитовидных (околощитовидных) желез |
| Аденома щитовидной железы |
| Альдостерома |
| Ангиома глотки |
| Ангиосаркома печени |
| Астроцитома головного мозга |
| Базально-клеточный рак (базалиома) |
| Бовеноидный папулез полового члена |
| Болезнь Боуэна |
| Болезнь Педжета (рак соска молочной железы) |
| Болезнь Ходжкина (лимфогранулематоз, злокачественная гранулема) |
| Внутримозговые опухоли полушарий мозга |
| Волосатый полип глотки |
| Ганглиома (ганглионеврома) |
| Ганглионеврома |
| Гемангиобластома |
| Гепатобластома |
| Герминома |
| Гигантская кондилома Бушке-Левенштейна |
| Глиобластома |
| Глиома головного мозга |
| Глиома зрительного нерва |
| Глиома хиазмы |
| Гломусные опухоли (параганглиомы) |
| Гормонально-неактивные опухоли надпочечников (инциденталомы) |
| Грибовидный микоз |
| Доброкачественные опухоли глотки |
| Доброкачественные опухоли зрительного нерва |
| Доброкачественные опухоли плевры |
| Доброкачественные опухоли полости рта |
| Доброкачественные опухоли языка |
| Злокачественные новообразования переднего средостения |
| Злокачественные новообразования слизистой оболочки полости носа и придаточных пазух |
| Злокачественные опухоли плевры (рак плевры) |
| Карциноидный синдром |
| Кисты средостения |
| Кожный рог полового члена |
| Кортикостерома |
| Костеобразующие злокачественные опухоли |
| Костномозговые злокачественные опухоли |
| Краниофарингиома |
| Лейкоплакия полового члена |
| Лимфома |
| Лимфома Беркитта |
| Лимфома щитовидной железы |
| Лимфосаркома |
| Макроглобулинемия Вальденстрема |
| Медуллобластома головного мозга |
| Мезотелиома брюшины |
| Мезотелиома злокачественная |
| Мезотелиома перикарда |
| Мезотелиома плевры |
| Меланома |
| Меланома конъюнктивы |
| Менингиома |
| Менингиома зрительного нерва |
| Множественная миелома (плазмоцитома, миеломная болезнь) |
| Невринома глотки |
| Невринома слухового нерва |
| Нейробластома |
| Неходжкинская лимфома |
| Облитерирующий ксеротический баланит (склерозирующий лихен) |
| Опухолеподобные поражения |
| Опухоли |
| Опухоли вегетативной нервной системы |
| Опухоли гипофиза |
| Опухоли костей |
| Опухоли лобной доли |
| Опухоли мозжечка |
| Опухоли мозжечка и IV желудочка |
| Опухоли надпочечников |
| Опухоли паращитовидных желез |
| Опухоли плевры |
| Опухоли спинного мозга |
| Опухоли ствола мозга |
| Опухоли центральной нервной системы |
| Опухоли шишковидного тела |
| Остеогенная саркома |
| Остеоидная остеома (остеоид-остеома) |
| Остеома |
| Остеохондрома |
| Остроконечные кондиломы полового члена |
| Папиллома глотки |
| Папиллома полости рта |
| Параганглиома среднего уха |
| Пинеалома |
| Пинеобластома |
| Плоскоклеточный рак кожи |
| Пролактинома |
| Рак анального канала |
| Рак ануса (анальный рак) |
| Рак бронхов |
| Рак вилочковой железы (рак тимуса) |
| Рак влагалища |
| Рак внепеченочных желчных путей |
| Рак вульвы (наружных половых органов) |
| Рак гайморовой пазухи |
| Рак глотки |
| Рак головного мозга |
| Рак гортани |
| Рак губы |
| Рак губы |
| Рак двенадцатиперстной кишки |
| Рак желудка |
| Рак желчного пузыря |
| Рак лёгкого |
| Рак матки |
| Рак маточной (фаллопиевой) трубы |
| Рак молочной железы (рак груди) |
| Рак мочевого пузыря |
| Рак мошонки |
| Рак паращитовидных (околощитовидных) желез |
| Рак печени |
| Рак пищевода |
| Рак поджелудочной железы |
| Рак полового члена |
| Рак почечной лоханки и мочеточника |
| Рак почки |
| Рак предстательной железы (простаты) |
| Рак придатка яичка |
| Рак прямой кишки (колоректальный рак) |
| Рак среднего уха |
| Рак толстого кишечника |
| Рак тонкого кишечника |
| Рак трахеи |
| Рак уретры (мочеиспускательного канала) |
| Рак шейки матки |
| Рак щитовидной железы |
| Рак эндометрия (рак тела матки) |
| Рак языка |
| Рак яичка |
| Рак яичников |
| Ретикулосаркома |
| Ретинобластома (рак сетчатки) |
| Саркома Юинга |
| Синдром Сезари |
| Соеденительнотканные злокачественные опухоли |
| Соединительнотканные опухоли |
| Сосудстые опухоли |
| Тимома |
| Феохромоцитома |
| Фиброма носоглотки |
| Фиброма полости рта |
| Хемодектома каротидная |
| Хондробластома |
| Хондрома |
| Хондромиксоидная фиброма |
| Хондросаркома |
| Хордома |
| Хориоангиома плаценты |
| Хрящеобразующие злокачественные опухоли |
| Эпендимома головного мозга |
| Эритроплазия Кейра |
| Эстезионейробластома (нейроэпителиома обонятельного нерва) |
Классификация
Классифицировать гранулематозы сложно даже профессионалам. Важно принять во внимание не только стадию и форму болезни, но еще и морфологические и иммунологические критерии. Именно поэтому классификаций этого заболевания существует множество.
По Эпштейну
Эпштейн подразделяет их по этиологическому фактору на:
- иммунные;
- инфекционные;
- развивающиеся после травмы;
- появляющиеся под воздействием инородного тела;
- не связанные с тканевыми повреждениями.
По Кауфману и Струковову
Двое отечественных ученых Кауфман и Струков предложили разделить гранулемы на 3 типа, которые включают по несколько подтипов.
- К первой группе относят гистологические формы (поражения с некрозом, многоядерными клетками и т. д.).
- Ко второй группе относят патогенез (неиммунные, иммунные гранулемы). А
- А в третьей заболевание подразделяется по этиологии (медикаментозные, неустановленные, инфекционные и др.).
По Джонсону и Хиршу
Более подробная классификация включает в себя такие особенности, как наличие некроза и гнойных процессов, наличие в ткани тех или иных клеток и их выраженность, типы возбудителей. Все эти морфологические признаки подразделяют на 4 категорий болезни, а выведены они были Джонсоном и Хиршем:
- Гистиоцитарная или саркоидная гранулема имеет характерную особенность: накопление многоядерных клеток и гистиоцитов в инфильтрате. Фибропласты и лимфоциты окружают такие новообразования, что препятствует их слиянию. Они расположены только вокруг, внутри же не встречаются. Появиться эта форма болезни способна как при саркоидозе, так и после обычной татуировки.
- Туберкулоидные гранулемы сопровождают не только туберкулез, но и другие патологии инфекционной природы. К таковым относят риносклерому, сифилис, актиномикоз. Сам бугорок состоит из клеток Пирогова-Лангханса, а также из многоядерных гигантских и эпителиоидных клеток. Инфильтрация обширная.
- Некробиотические. Развиваются после липоидного некробиоза, лимфогранулеме или при кольцевидной гранулеме. Иногда эта форма заболевания провоцирует глубокие изменения в сосудах. Если таким образом проявляется реакция организма на инородное тело, то вокруг него скопятся макрофаги.
- Смешанный тип может включать в себя несколько этиологий или признаков, типичных для других форм гранулематоза.
Дополнительное разделение
Дополнительно выделяют еще несколько видов гранулем:
- пиогенная,
- венерическая,
- эозинофильная,
- мигрирующая подкожная,
- послеоперационная,
- одонтогенная подкожная,
- лигатурная,
- молочной железы,
- зуба,
- пупка (у новорожденных),
- губы,
- лица.
Про симптомы и причины возникновения (образования) гранулемы у взрослого и ребенка расскажем вам далее.
Лечение подкожной гранулемы лица во время беременности
Подкожная гранулема и беременность — редко сочетаемая комбинация, но все же вероятная. Женщине в ожидании ребенка рекомендуется быть максимально внимательной к своему здоровью и любые заболевания устранять в начальных их стадиях. Таким образом, следует предположить, что и стоматологические заболевания будут своевременно вылечены.
Если же развилась подкожная гранулема лица неясной этиологии, на фоне других причин или даже из-за заболеваний полости рта, то женщине не рекомендуется медлить с обращением к профильному специалисту. С учетом положения, в котором находится пациентка, доктор назначит максимально безопасное лечение. Гранулему, скорее всего, будет устранено в соответствии с общими принципами лечения, а из фармацевтических препаратов назначено наиболее подходящие при беременности.
Почему появляется гранулема
Основной причиной возникновения гнойного мешочка возле корня врачи называют воспалительные процессы мягких тканей (периодонтит), удерживающих зуб в костной лунке. А вот уже причин, провоцирующих исходное воспаление, может быть масса. Давайте рассмотрим их подробнее:
- кариозное поражение зуба, перешедшее в пульпит – это основная причина, которая провоцирует развитие периодонтита. Все остальные, которые перечислены ниже, выступают сопутствующими факторами или спусковыми механизмами. Например, если воспаление находится в хронической форме,
- переохлаждение,
- перенесенные «на ногах» простудные заболевания (грипп, ОРВИ, гайморит, отит и т.д.),
- снижение иммунитета из-за несбалансированного питания, недосыпа, постоянного стресса, переутомления и т.д.,
- гормональные сбои (в подростковом периоде, во время беременности или менопаузы),
- системные заболевания, приводящие к общему недомоганию,
Диагностика
Доброкачественную пиогенную гранулему необходимо отличать от целого ряда других патологических образований. Здесь решающее значение имеют внешний вид узла, его микроскопическое строение, любые другие данные, которые помогают дерматологу поставить точный диагноз: скорость роста новообразования, наличие провоцирующих факторов, эффективность проводимого ранее лечения, сопутствующие заболевания. Ценную информацию позволяют получить:
- Дерматоскопия. Исследование папулы при помощи дерматоскопии позволяет выявить признаки, характерные для ангиоматозного новообразования (однородный узел красноватого цвета, окруженный белым венчиком). Как правило, визуальных признаков достаточно для проведения дифференциальной диагностики заболевания с рядом доброкачественных и злокачественных патологических изменений кожных покровов, внешне похожих на ботриомикому.
- Биопсия узла. Забор ткани для проведения гистологического исследования часто проводится прямо во время операции по удалению новообразования. Это позволяет подтвердить диагноз ботриомикомы, определить объем хирургического вмешательства. При патоморфологическом исследовании определяется разрастание капилляров и фибробластов, инфильтрация стромы лейкоцитами.
Сложные диагностические случаи могут потребовать осмотра дерматоонколога, хирурга. На ботриомикому внешне похожа беспигментная меланома, плоскоклеточный рак кожи, кожные метастазы опухолей костей, внутренних органов, ряд других злокачественных новообразований. Расположение очагов между лопатками может быть одним из проявлений болезни Ходжкина, что требует внимания гематолога.