Печень является самой большой железой в организме. Она выполняет множество функций, благодаря которым поддерживается жизнедеятельность каждой клетки и системы человека.
Почему после чистки лица появляются прыщи — что делать
Многих клиентов косметологических салонов интересует ответ на вопрос: «что делать, если после чистки лица появились прыщи»? Действительно, комплексная чистка лица — довольно агрессивный, но эффективный метод устранения акне, который в некоторых случаях приводит к обострению угревой болезни. Как распознать и устранить аномальные высыпания?
Стоит ли прибегать к механической чистке?
Забитые поры, угри и подкожные комедоны не только портят внешний вид, но и препятствуют полному очищению кожи. Домашние косметические средства для ухода за лицом могут сделать недостатки менее заметными. Но содержимое пор (грязь, жир) невозможно устранить без внешнего физического воздействия.
Даже самые эффективные скрабы смогут убрать лишь верхнюю (видимую) часть грязи, но не вычистят все сальное и гнойное содержимое полностью. В конечном итоге поры растягиваются и быстрее засоряются. Поэтому механическая чистка лица должна стать частью комплексного регулярного ухода за кожей.
Лучше всего записаться к профессиональному косметологу, ведь нарушение техники чистки может привести интенсивному росту новых угрей и даже появлению шрамов. Если же хочется очистить поры самостоятельно, то стоит придерживаться простейших правил:
- обязательно надевать перчатки;
- дезинфицировать кожу лица после каждого выдавливания;
- никогда не давить комедоны ногтями (использовать только специальные продезинфицированные инструменты);
- перед началом процедуры максимально распаривать лицо;
- после завершения чистки уделить максимум внимания закрытию пор.
В домашних условиях можно выдавливать только черные точки и уже созревшие угри.
Какие высыпания после чистки считаются нормальными?
Даже если механическая чистка была проведена по всем правилам, сразу после завершения процедуры лицо будет выглядеть красным и воспаленным. Обладатели чувствительной кожи даже смогут заметить набухшие участки на месте самых глубоких угрей.
Лицо – карта
Удивительно, но ученые доказали, что расположение прыщей может четко указывать на то, в каком именно отделе ЖКТ существуют проблемы. Если провести аналогию с картой, то обнаруживаются такие соответствия:
- Лоб. Мелкая сыпь в центре сигналит о неполадках в тонком кишечнике, а в надбровной области – в толстом. Такие же высыпания на правом веке говорят о том, что стоит обратить внимание на печень и желчный пузырь, а на левом – на поджелудочную железу.
- Скулы. Сыпь на них красноречиво свидетельствует о том, что толстый кишечник забит непереваренными остатками пищи и нуждается в срочном очищении. А желтоватый оттенок кожи в этой зоне «кричит» о проблемах с печенью и желчным пузырем.
- Виски. Прыщи в этой области свидетельствуют о проблемах с тонким кишечником и печенью. А рано появившиеся или резко углубившиеся гусиные лапки – о сбоях в работе селезенки.
- Нос. Угри и высыпания на его кончике и крыльях сигналят о том, что надо пересмотреть рацион. В организм попадает слишком много жира и сахара.
- Щеки. Мелкая красная сыпь свидетельствует о проблемах с печенью, а вертикальные борозды и множественные мелкие морщины – о неполадках с селезенкой.
Естественно, самостоятельно ставить себе диагнозы, а тем более, назначать лечение, ни в коем случае нельзя. Но обратиться к гастроэнтерологу стоит, особенно при наличии других симптомов, сопутствующих заболеваниям органов ЖКТ: тошноте, периодически возникающих запорах или расстройствах, резких изменениях в массе тела.
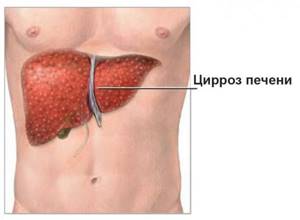
Специфические признаки цирроза печени
Помимо вышеперечисленных, любому врачу хорошо известны еще и специфические признаки цирроза печени, которые появляются из-за выключения печени из процесса выработки эстрогенов. К этим признакам относятся:
Симптомы алкогольного цирроза печени
- сосудистые звездочки, находящиеся на теле выше пояса;
- ангиомы в уголках глаз и носа, которые могут периодически кровоточить;
- неестественные ярко-красные ладони (эритема);
- ярко-красный язык с хорошо выраженным отеком, при этом отсутствует белый или желтый налет;
- бордовый цвет полости рта;
- губы насыщенного ярко-красного цвета;
- гинекомастия у мужчин. У мужчин разрастается ткань грудных желез, что объяснимо ростом эстрадиола и снижением тестостерона в крови.;
- атрофия половых органов;
- маленькая выраженность (или ее полное отсутствие) вторичных половых признаков.
Обнаружение подобных признаков должно стать сигналом к тщательному обследованию.
Как определить больную печень #8212; признаки и симптомы
Как узнать и проверить, больна ли печень?
Каждый человек может самостоятельно определить, если ли у него какие-либо проблемы с печенью, если будет внимательно следить за состоянием своего здоровья и внешностью. Ведь все подобные заболевания имеют целый ряд симптомов. Чтобы заметить большинство из них, достаточно просто внимательно посмотреть на человека. Подробнее о таких признаках будет рассказано далее.
А, кроме того, можно сдать анализ крови в любой поликлинике и точно узнать, существуют ли какие-то проблемы с обсуждаемым органом. В некоторых случаях назначается также исследование организма ультразвуком. Оба этих способа являются привычными для нас и практически безболезненными.
Какие первые признаки при больной печени
Многие заболевания печени сразу же отражаются на лице и теле человека. Это позволяет пациенту вовремя заметить проблему, отправиться к врачу и сразу же начать соответствующее лечение, защитив себя от более серьезных проблем.
На лице
- Белки глаз приобретают желтоватый оттенок, заметить который очень легко.
- Состояние кожи на лице резко изменяется — появляется много прыщей, она становится слишком сухая или же, наоборот, слишком влажная.
- Появляются сосудистые «звездочки» и пигментные пятна.
На коже
- Кожа на всем теле может приобрести желтоватый оттенок.
- На любых участках кожи могут начать резко проявляться пигментные пятна. Таким образом кожный покров пытается взять на себя часть функций печени.
- Кожа выглядит безжизненной и усталой.
- На всем теле начинают появляться жировики.
Помимо таких внешних признаков человек может также:
- начать быстро уставать и потерять свою былую работоспособность;
- потерять аппетит;
- обзавестись вялым выпирающим животом, которой, возможно, является следствием скопления жидкости в брюшной полости;
- ощутить, что изменились цвет и структура волос и ногтей. Они становится более ломкими и слабыми;
- страдать от бессонницы и ночной потливости;
- ощущать постоянный признак горечи во рту и заметить, что язык покрыт желтоватым налетом. Но также это может быть признаком гастрита с пониженной кислотностью .
- начать плохо переносить слишком жирную пищу, даже если раньше такой особенности у него не наблюдалось;
- и многое другое.
Каждому пациенту всегда стоит обращать свое внимание на подобные симптомы и стараться вовремя обратиться за помощью к своему лечащему врачу. Это позволит предотвратить более серьезные проблемы о здоровьем. Чем раньше начнется лечение, тем быстрее, проще и эффективнее оно будет.
Алкогольная болезнь печени — какие симптомы?
Такая болезнь может развиться у пациента, который в течение длительного времени злоупотреблял алкогольными напитками. Как правило, этот срок — около 10 лет. Для мужчин — это ежедневно употребление 40-80 граммов этанола, для женщин — 20 граммов.
Алкогольные болезни могут проявляться в виде жировой дистрофии, цирроза и алкогольного гепатита. При этом риск появления и развития такой болезни у мужчин в три раза выше, чем у представительниц прекрасного пола. Ведь мужчины употребляют алкогольные напитки гораздо чаще. Зато у женщин подобные болезни развиваются гораздо активнее и быстрее, даже при употреблении меньшего количества опасного напитка. На это влияют гендерные особенности выведения спирта из организма, а также его всасывания.
Чаще всего такие заболевания протекают практически бессимптомно. Но иногда у пациентов наблюдаются следующие признаки:
- слабость и потеря аппетита;
- желтуха;
- тупая боль в области правого подреберья;
- депрессивное настроение;
- тошнота, изжога или отрыжка;
- у мужчин иногда наблюдается уменьшение яичек и увеличение молочных желез.
Как выглядит больная печень?
Если у пациента появились явные признаки какой-либо болезни печени, то врач, скорее всего, направит его на специальное обследование, в процессе которого изучит внешний вид печени при помощи специального прибора. По ее виду можно определить, что в организме человека появилась проблема. Например, об этом свидетельствует изменение формы печени, ее цвета и структуры. Так, например, при алкогольном циррозе цвет данного органа становится неоднородным, а с многочисленными светлыми вкраплениями. Внешние изменения печени также помогут врачу поставить пациенту точный диагноз.
Видео: Питание и специальные упражнения, чтобы не болела печень
Источники: , -vysypaniya-na-kozhe, -opredelit-bolnuyu-pechen-priznaki-i-simptomy/
Поделитесь своим мнением
Имя *
Почта *
Тект *
Диагностика
Не всегда люди обращают внимание на первые признаки заболевания печени, из-за чего патология зачастую диагностируется на поздней стадии. Сейчас поговорим о том, как определить заболевание.
Как узнать о болезни печени? При обращении к врачу проводится опрос жалоб, физикальный осмотр, в ходе которого специалист тщательно исследует зону правого подреберья. При пальпации (прощупывании) печени устанавливается ее размер, плотность, очертания, поверхность. Врач также обращает внимание на цвет кожных покровов, наличие высыпаний, цвет языка, объем живота и другие внешние признаки патологии. На основании результатов объективного осмотра и клинической картины определяется спектр диагностических методов, которые позволяют подтвердить диагноз.
Как определить болезнь печени? Для обследования пациента используются лабораторные, инструментальные методики. К числу лабораторных исследований относится:
- биохимический анализ крови. В нем интересует уровень билирубина, щелочной фосфатазы, трансаминаз, общего белка;
- коагулограмма (для оценки состояния свертывающей системы);
- клинический анализ крови (необходим для определения уровня гемоглобина, эритроцитов, лейкоцитов, эозинофилов);
- анализ мочи;
- копрограмма;
- анализы на вирусные гепатиты, ВИЧ.
Как распознать признаки заболевания печени у мужчин с помощью инструментальных методов?
- ультразвуковое исследование. Оно абсолютно безопасно, может проводиться неограниченное количество раз. УЗИ назначается для первичного выявления патологического очага, оценки динамики лечения, а также с профилактической целью;
- компьютерная, магнитно-резонансная томография, благодаря которой удается визуализировать очаг на начальной стадии, уточнить его размеры, консистенцию, оценить состояние окружающих тканей, органов;
- дуоденальное зондирование — для оценки функции желчного пузыря. Также может проводиться забор желчи для посева. На основании его результатов удается подобрать эффективные антибактериальные препараты при инфекционном холецистите, холангите;
- пункция с последующей гистологией;
- лапароцентез — для удаления асцитической жидкости из брюшной полости;
- допплер сосудов;
- лапароскопия. Хирургия зачастую использует эндоскопические инструменты с диагностической целью. Врач на экране видит состояние органов брюшной полости, оценивает распространенность процесса.
На носу
Не найти однозначного ответа на вопрос о предпосылках такого явления, как прыщи на лице. По зонам причины сыпи могут быть различными. Чаще всего прыщики появляются в данной зоне из-за расширенных пор носа, имеющих повышенную жирность. Нос в основном открыт, а потому на его поверхности скапливается пыль, органические загрязнители. Те люди, которые постоянно трогают грязными руками свой нос, забивают поры. На носу в итоге появляются красные пятна, черные точки. Из-за гормонального дисбаланса также появляются прыщи на лице. По зонам их количество может отличаться. Гормональные проблемы в основном характерны для лиц подросткового возраста.
Сыпь на носу может быть звоночком о проблемах с сердцем. Увидев на носу покраснения, нужно обратить внимание на артериальное давление, оценить количественное содержание в организме витамина В. Желательно проверить и уровень холестерина, на некоторое время отказаться от «нехороших» жиров, включить в пищу льняное масло, рыбу, авокадо. У девушек и женщин есть свои проблемы, которые провоцируют то, что появляются прыщи на лице по зонам. Причины кроются в некачественной очистке кожи после макияжа, применении некачественных косметических средств.
Сухость кожи (ксероз) и почки
Что такое ксероз? Ксероз или ксеродермия — это сухость кожи, которая проявляется из-за недостаточного количества влаги. По причине этого появляются глубокие трещины, воспалительные процессы, инфекции. Больной ощущает шелушение, зуд и чувствительность кожи к раздражению и травмированию. Пренебрежение данных симптомов способно спровоцировать ихтиоз. Данный симптом возникает сам по себе из-за отсутствия гигиены и не придерживании простых правил по уходу за кожей. Но причина бывает вызвана и почечной недостаточностью. Проявляется при острой форме, когда недуг протекает спонтанно, а обмен веществ нарушен. В таком случае исследуются анализы и принимается комплекс мер по оздоровлению.
Локализация и другие симптомы
На болезнь почек могут указывать прыщи на мочке уха. По внешнему виду прыща и его размещению можно определить на работу какого органа стоит обратить внимание. Прыщи на лице при нарушении работы почечной системы появляются на эпидермисе в таких зонах:
- Область вокруг глаз. Употребление малого количества воды в день, обезвоживание организма, приводит к появлению сыпи, возникает ксероз. Могут появляться отеки и синяки под глазами. Иногда, в основном у мужчин, появляется уремический иней в виде беловатых налетов на шее, кожном покрове лица, ноздрях.
- Уши, мочки. Исключить сладкие газированные напитки из рациона. Обратиться за медицинской помощью к нефрологу. Возможны высыпания из-за проблем почек и мочеиспускательной системы. Прыщи могут сопровождаться пожелтением или потемнением кожи.
Как по анализу и цвету мочи определить хроническое заболевание почек
Каждый из нас видел свою мочу неоднократно и мог оценить ее цвет и прозрачность. Сколько ярких впечатлений возникает от вида мутной мочи, мочи цвета крови! Большинство из нас, увидев покраснение мочи или выпадение обильного осадка, обращается к врачу. А ведь целый ряд серьезных заболеваний почек цвет мочи не изменяет, и для выявления этих изменений требуется микроскопическое и биохимическое исследование.
Как по моче определить заболевание почек и в каких случаях изменение её цвета свидетельствует о начале болезни?
В норме моча может менять свой цвет — от бесцветного («моча как вода») или соломенно-желтого до темно-желтого («цвета пива»). Желтизну моче придают пигменты — урохромы, которые образуются в организме и выделяются с мочой. Если концентрация урохромов высока, то цвет мочи насыщенно-желтый, если низка, то бесцветный или светло-желтый.
Как нетрудно догадаться, при увеличении объема выделяемой мочи концентрация урохромов снижается, они как бы разбавляются большим количеством мочи, и та становится светлее (это бывает в норме после обильного питья, а также в холодное время года, когда потери жидкости с кожей снижены и потребленная жидкость выделяется в большом количестве с мочой; кстати, по этой же причине в зимнее время года объем выделяемой нами мочи — диуреза — выше, чем в летнее).
При уменьшении объема мочи, наоборот, концентрация урохромов увеличивается, и моча окрашена интенсивней. Поэтому в большинстве случаев, если ваша моча чаще бывает желтой или насыщенно-желтой, подумайте, не мало ли вы потребляете жидкости. А если моча часто бывает прозрачной — не надо ли ограничить прием жидкости.
Но если бы все было так просто. Некоторые заболевания приводят к появлению темно-желтой мочи. К ним относятся желтухи, вызванные гепатитами (воспалением печени), циррозом печени (необратимой перестройкой микроструктуры печени с формированием фиброза). Бесцветная моча может быть ранним симптомом такого заболевания почек, как хроническая почечная недостаточность.
К таким относятся: сахарный диабет, несахарный диабет (при этом заболевании объем потребляемой жидкости за сутки может увеличиваться до 10-15 литров!) и т. д.
Не вызывает никаких сомнений, что моча не должна быть в норме красной или розовой и уж точно не должна содержать сгустков крови. Если у вас покраснела моча, то это повод для срочного обращения к врачу. В некоторых случаях моча может краснеть вследствие приема некоторых лекарств и химических веществ и не иметь отношения к повреждению почек.
ранних признаков проблем с печенью
19 ноября г.
Печень выполняет в организме ряд очень важных и незаменимых функций: очищает кровь, участвует в процессах пищеварения, борется с инфекциями и многое другое. В норме клетки печени при повреждениях или нарушениях восстанавливаются сами, однако более длительные и выраженные повреждения могут вызвать необратимые изменения. Поэтому важно выявлять заболевания печени на ранних стадиях, когда еще возможно медикаментозное лечение.
Кожа и белки глаз могут пожелтеть из-за накопления в крови билирубина, что возникает при не работающей должным образом печени. Данный симптом называется желтухой, наиболее частыми причинами такого рода повреждений печени являются гепатит, рак, чрезмерное употребление алкоголя, злоупотребление экстази, воздействие токсичных веществ и различных инфекций.
Желтуха изменяет цвет мочи и стула, меняя цвет мочи на более темный, а кала — на более бледный.
Клиника Майо (Mayo Clinic), США, относит заболевания печени к основным причинам зуда кожи. Также к таковым относятся почечная недостаточность, заболевания щитовидной железы и рак.
Синяки и кровотечения
У людей с повреждениями печени чаще и легче появляются синяки и открываются кровотечения, нежели у обычных людей. По мнению специалистов Национального института сахарного диабета, заболеваний пищеварительной системы и почек (National Institute of Diabetes and Digestive and Kidney Diseases), США, это возникает из-за того, что печень замедляет или прекращает синтез белков, которые необходимы для свертывания крови. На самом деле печень производит несколько факторов свертывания крови, которые начинают исчезать у лиц с повреждением этого органа.
Когда печень не в состоянии выполнять свою работу, в организме начинает задерживаться жидкость, особенно в области ног и живота, утверждают ученые из клиники Майо.
В некоторых случаях не отмечают клинических проявлений нарушений функций печени. Центральная клиническая больница Университета штата Айова (The University of Iowa Hospitals and Clinics), США, предупреждает, что около половины пациентов с заболеваниями печени не проявляют симптоматических признаков либо симптомы являются абсолютно неспецифичными, например усталость и сонливость.
После того, как человек прогрессирует за пределы этих ранних симптомов, повреждения печени и побочные эффекты становятся более серьезными. Американский фонд печени (American Liver Foundation) объясняет, что при нарушении проходимости кровеносных сосудов, ведущих к печени, токсины активно накапливаются в организме, в том числе и в мозгу. Это вызывает развитие нарушений умственных функций и других заболеваний.