Обычно она не является изолированной опухолью, а имеет несколько очагов роста, в том числе и по ходу спинного мозга. Наиболее частой локализацией является область больших полушарий, большого затылочного отверстия, крыльев клиновидной кости, пирамиды височной кости, тенториальной вырезки, пещеристого синуса, мостомозжечкового угла и парасагиттального синуса.
Особенности и механизм развития
Прежде всего, нужно понимать, что такое доброкачественная опухоль головного мозга. Существует всего 2 вида образований, которые локализованы в черепной коробке:
- доброкачественная опухоль мозга;
- раковое образование.
Оба типа образований характеризуются аномальным ростом клеток мозговой ткани. Чем они отличаются? Выделяют несколько особенностей доброкачественной опухоли:
-
Медленный рост (в отличие от злокачественной опухоли головного мозга). Иногда оно может вовсе прекратить расти.
- Четкие границы. Она не затрагивает соседние ткани и органы (не дает метастазы).
- После удаления практически никогда не рецидивирует.
- Очень редко она способна трансформироваться в злокачественный тип опухоли, который еще называют раком головного мозга.
Существует особая классификация образований доброкачественного характера. В зависимости от того, из каких тканей состоит опухоль, выделяют несколько их видов:
Итак, опухоль головного мозга доброкачественного генеза возникает вследствие аномального роста мозговых клеток, сосудистой ткани и нервных клеток. Такое образование, как правило, растет медленно, хорошо поддается лечению и не провоцирует появление метастазов в соседние органы.
Признаки заболевания
Самый главный и первый симптом – это боль в голове, она распирающая, ноющая, тупая, беспокоит с обеих сторон лба и висков в любое время суток, обостряется после отдыха лежа. Разновидность симптомов зависит от локализации менингиомы, основные из них:
- Слабость в конечностях, чаще это односторонние парезы.
- Нарушения зрения: низкая острота, двоение, выпадение участков зрения, опущение верхних век.
- Нарушение чувствительности.
- Эпилептические припадки.
- Нарушения психики и эмоционального поведения.
Рекомендуем обратиться к врачу!
На запущенных стадиях, когда менингиома достигает внушительных размеров, появляется отёк головного мозга, сдавление участков мозга, что приводит к резкому развитию внутричерепной гипертензии. Симптомы внутричерепной гипертензии – сильная головная боль, которая чаще сопровождается тошнотой, рвотой, нарушением сознания. При отеке мозга и наличии внутричерепной гипертензии есть риск остановки дыхания, сердцебиения. На гигантские размеры опухоли указывает поражение черепных нервов, сопровождающееся нарушением глазодвигательной функции, глотания, речи, слуха, равновесия, чувствительности лица, движения лицевых мышц.
Признаки заболевания в зависимости от локализации
- Турецкое седло. Опухоль этой области проявляется потерей зрения, возможно с обеих сторон, головной болью, часто встречаются психические нарушения. Детей могут беспокоить приступы системного головокружения.
Менингиома бугорка турецкого седла
- Сагиттальный синус. Менингиомы этой области у всех больных сопровождаются чувствительными и двигательными эпилептическими припадками, может возникнуть слабость в ногах, нарушение мочеиспускания. Головная боль всегда сочетается с застоем диска зрительного нерва.
- Поверхность полушарий. Боли в голове, судороги.
- Крыло основной кости. Двоение, нарушение глазодвигательной функции, онемение конечностей, судороги. Головная боль чаще локализуется в лобно-височной доле. У детей могут наблюдаться обонятельные галлюцинации.
- Обонятельная область. Нарушение восприятия запахов. При опухоли больших размеров появляются нарушения зрения и глазодвигательной функции.
- Глазная орбита. Выпячивание глаза с больной стороны.
- Лоб. Боли в голове. Для детей характерны эпилептические припадки, очень информативный признак – патологическое разрастание небольшого участка лобной кости.
- Висок. При поражении височной доли наблюдаются нарушения речи, слуха, больные слышат шум в ушах. Когда опухоль значительно увеличивается в размерах, появляются такие симптомы, как отклонение языка в сторону, нарушения голоса (он становится глухим, вялым), человек не может проглотить пищу.
- Затылок. Слабость рук и ног, неустойчивость походки, кажущиеся вращения предметов либо своего тела в определенном направлении, неустойчивость. Тошнота и рвота если появляются, то только иногда. У детей менингиома этой области проявляется головными болями, снижением слуха, вплоть до глухоты, может быть полная потеря зрения. Иногда встречаются гипертонические кризы.
- Мозжечок. Для поражения мозжечка характерно нарушение равновесия и координации движений, зрительные нарушения.
- Ствол мозга. У больного есть гидроцефалия, внутричерепная гипертензия. Появляются оральные рефлексы, слабость в конечностях, патологические рефлексы кистей и стоп, нарушение согласованности движения мышц, нарушения зрения. При движении одной конечности, вторая непроизвольно выполняет то же самое. Симптомы поражения ствола мозга говорят о далеко зашедшей стадии заболевания, декомпенсированном состоянии.
Причины
В медицине неизвестно от чего возникают опухоли, но всё – таки установлены следующие факторы, из –з а которых риск увеличивается:
- Аномалии связанные с генами, а конкретно с 22 хромосомой, так как она часто подвержена аномальным изменениям.
- Шанс диагностировать менингиому возрастает у женщин, так как их гормональный фон способен изменяться на протяжении всей жизни, а в период беременности опухоль увеличивается в размерах.
- Травмы головы любой этиологии, особенно тяжелые случаи. После травмы возникает менингиома и это особый ответ организма на повреждение.
- Волновое излучение. Даже минимальное воздействие излечения на организм может способствовать развитию опухоли, особенно у людей, кто входит в группу риска по возрасту.
Опухоль может быть размером с горошину, то есть несколько миллиметров, а иногда достигать и больших размеров, но её рост протекает очень медленно. Симптоматика, которая проявляется спустя время приносит дискомфорт в жизни, в этом случае человек начинает обследование и обращается ко врачу.
Симптомы и признаки
Менингиомы растут относительно медленно, поэтому симптомы могут отсутствовать достаточно длительное время. Первым проявлением может быть головная боль. Она не имеет особого характера, обычно может быть тупой, распирающей или ноющей. Имеет разлитой характер и локализуется в затылочной или лобно-височной областях.
Другие симптомы заболевания связаны с локализацией, а именно с тем, какие структуры она может сдавливать. Такие симптомы называются очаговыми:
- Парезы конечностей (выраженная слабость, снижение чувствительности, появление патологических рефлексов);
- Выпадение полей зрения и иные зрительные расстройства в виде снижения его остроты, двоения предметов. Также характерно опущение верхнего века — птоз;
- Потеря слуха;
- Снижение или полная потеря обоняния, обонятельные галлюцинации;
- Эпилептиформные припадки;
- Психоэмоциональные нарушения, изменения поведения;
- Нарушения мышления;
- Нарушение координации и шаткая походка;
- Повышение внутриглазного давления при соответствующей локализации менингиомы;
- Тошнота, которая не проходит после рвоты.
- Если рост опухоли нарушает отток ликвора, то возникает гидроцефалия, отек мозга, что сопровождается упорной головной болью, головокружением, психическим расстройствам.
При наличии хотя бы одного из таких симптомов следует немедленно обратиться к врачу для выяснения причины.
Про другие опухолевые процессы вы также можете узнать на нашем сайте, к примеру, статья глиобластома головного мозга. Что такое невринома, а точнее невринома слухового нерва читайте по приведенной ссылке.
Диагностика
«Золотым стандартом» в диагностике большинства опухолевых процессов является КТ (компьютерная томография) или МРТ (магнитно-резонансная томография). Менингиома не является исключением. Чаще КТ и МРТ применяют с контрастированием. Томография позволяет установить размеры и локализацию опухоли, установить степень изменения окружающих тканей, а также выявить осложнения (например, гидроцефалию).
Еще один метод — МРС (магнитно-резонансная спектроскопия), она позволяет определить химический профиль и характер менингиомы.
Позитронно-эмиссионная томография (ПЭТ), позволяет определять очаги рецидива опухоли, однако процедура дорогостоящая и имеет низкую специфичность, поэтому не получила широкого распространения.
Ангиография — способ, который применяют для определения характера кровоснабжения менингиомы, чаще используют как вспомогательный метод, или для предоперационной подготовки.
Факторы риска
На менингиому головного мозга могут влиять следующие факторы:
- Пол. В два раза чаще опухоль находят у женщин, но мужчины наиболее склонны к злокачественному типу новообразования.
- Возраст. Заболевание можно выявить у детей и подростков. Но в зоне наибольшего риска находятся люди в возрасте 40 — 70 лет.
- Радиационное облучение. Повышает риск заболевания, особенно при больших дозах.
- Гормоны. Риск возникновения менингиомы мозга связан с влиянием эстрогена, андрогена и прогестерона. Спровоцировать болезнь могут гормональные сбои во время менструального цикла, беременности и рака молочной железы.
- Генетические нарушения. Увеличить риск развития менингиом может неврофиброматоз. С такими нарушениями возможно появление злокачественной опухоли или многоочаговой менингиомы.
Знаете ли вы чем характеризуется синдром серотониновой недостаточности? Причины, симптомы, лечение.
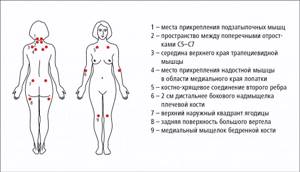
Всё о методах лечения миофасциального синдрома можно узнать тут.
Основные принципы лечения
Тактика ведения лечения определяется только лечащим врачом онкобольного в зависимости от его общего самочувствия, типа и локализации опухоли, а также характера неврологической симптоматики. Традиционно используют два метода лечения:
-
Консервативное. Назначают на первых стадиях заболевания, а также при невозможности проведения хирургического вмешательства. Терапия включает в себя курс специфических препаратов и строгий контроль за ростом новообразования. С этой целью в последнее время стала широко использоваться радиохирургия. Метод предрасполагает использование под разными углами точно направленных узких лучей радиоактивных изотопов. Это позволяет поддавать облучению только раковые клетки, при этом, не затрагивая здоровые ткани.
-
Радикальное. Используется при стремительном прогрессировании опухолевого образования.
При удалении опухоли важно ликвидировать и все ее волокна, поражающие окружающие ткани мозга.
Причины
Факторы развития патологического процесса плохо изучены. По крайней мере, пока. Есть несколько предположений, откуда происходит нарушение. Но это всего лишь теоретические выкладки.
О чем же идет речь:
- Радиация. Ионизирующее излучение. Встретиться с ним можно в целом ряде случаев. Банальные рентген, служба на атомной станции, работа на урановой шахте, прохождение лучевой терапии по поводу рака любой локализации. Даже проживание в районе с повышенным радиационным загрязнением.
Внимание:
Зависимость патологического процесса от этого фактора довольно подробно изучена и доказана.
- Токсическое воздействие. Ядов, пестицидов, органических удобрений, которые проникают в ткани растения. В основном, речь идет об отравлении алиментарного плана. Трудно сказать, насколько быстро разовьется опухоль и сформируется ли она вообще. Но риски такие есть и вполне реальные.
Основная рекомендация — отказаться от нитратных овощей, фруктов, опасного фаст-фуда и прочих потенциально вредных продуктов на основе растительных, трансжиров и т.д.
- Неблагоприятные экологические условия. Встречаются по всей планете. В России — это чуть ли не ¾ всей страны. То же самое можно сказать об Украине и всех территориях бывшего Союза, где экологии отводилось в лучшем случае 10-е место. Проживание в таких регионах потенциально опасно.
- Нарушения работы иммунитета. Основная причина опухоли головного мозга заключается в неспособности защитных сил остановить неправильный процесс деления клеток, их аномальную пролиферацию. Именно за это отвечают лимфоциты, разновидность белых кровяных телец. Встречается подобное, например, после тяжелой перенесенной болезни или приема иммуносупрессоров, обильного потребления глюкокортикоидов. Да и не только.
- Отягощенная наследственность. Важный этиологический фактор. В этом случае речь идет не о прямой передаче болезни, а о переходе вероятности патологического процесса.
Смотреть нужно на анамнез родственников прямой линии: матери, отца, бабушек, дедушек. Если хотя бы у одного близкого была опухоль, с вероятностью от 10 до 25% встретится с ней и потомок.
Хотя и это всего лишь статистическая вероятность. Ее можно сгладить, если избегать радиации, токсинов, поддерживать иммунитет в нормальном состоянии.
Когда болел или страдает родственник боковой линии (брат, сестра), риски тоже есть, но в разы ниже: от 0.5 до 3-5%. Пропускать мимо глаз такое событие не стоит.
- Некоторые формы инфекции. Доказано, что на развитие той же глиобластомы влияет вирус папилломы человека. Он запускает клеточную атипию, изменения цитологического строения структур и провоцирует условный рак.
Вполне может быть, что такими же свойствами обладают другие аномальные агенты. Но это пока не известно.
- Применение некоторых препаратов. Гормональных средств, уже названных иммуносупрессоров, кортикостероидов. Принимать их можно только когда другого выхода нет, и то в очень ограниченном формате.
- Особенности эмбриогенеза. Нарушения формирования зародыша становятся виновниками развития герминогенных опухолей. Но обнаруживается патология много позже.
Пока это все, что удается сказать о факторах развития. Проблема в том, что, не зная точных причин, невозможно разработать грамотные меры профилактики патологических процессов.
Справочно:
Названные провокаторы одинаково относятся как к доброкачественным, так и к злокачественным неоплазиям.
Диагностические мероприятия
Широко распространена компьютерная томография – расположение опухоли, ее размеры, вовлечение в процесс костей черепа.
Магнитно-резонансная томография – современное исследование, которое позволяет в нескольких проекциях осмотреть новообразование, послойно, подробно, что актуально для сосудистых опухолей.
Позитронно-эмиссионная томография – инновационная методика, потому имеет высокую себестоимость и малую доступность для населения.
Ангиография – позволяет исследовать кровоснабжение головного мозга, носит, скорее, вспомогательный характер диагностики.
Изучение хромосомного набора – выявление генетического сбоя.
Лабораторные исследования – анализы крови и мочи, ликвора и иных биологических материалов не столь информативны. Они дополняют общую картину болезни, уточняют провоцирующие факторы, позволяют оценить общее состояние здоровья больного. Обязательно проводят консультации врачей узкой специальности – офтальмолога, отоларинголога, невропатолога, эндокринолога. Каждый из них со своей стороны изучает менингиому и рекомендует оптимальные мероприятия по ее удалению.