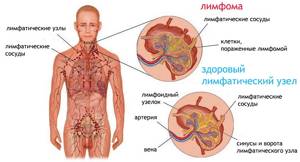
Что же такое фоновые заболевания. Принято считать, что изменения влагалищной части шейки матки, с сохраненной нормоплазией эпителия является фоновым заболеванием шейки матки.
Виды рака простаты в зависимости от степени дифференцировки (зрелости) клеток
Данная классификация рака простаты имеет большое значение для составления плана лечения, прогнозов развития патологии и успешности лечения. Гистологической классификацией всегда пользуются специалисты, когда планируют лечение рака простаты в Израиле.
По гистологическим особенностям выделяют следующие виды рака предстательной железы:
- Высокодифференцированный рак. Клетки такой опухоли хорошо развиты и имеют много общего со здоровыми клетками. Частично опухоль состоит из правильно сформировавшихся клеток, поэтому в некоторых случаях ставится ошибочный диагноз. Если врач недостаточно опытный, то он может не заметить раковое образование и принять его за другую, менее опасную патологию. Только опытный специалист-диагност во время исследования способен увидеть отличительную особенность такой опухоли, выражающуюся в больших ядрах, патологических микозах и чрезмерном клеточном размножении.
- Умеренно дифференцированный рак. Клетки такой опухоли существенно отличаются от здоровых клеток по строению. Их развитие заканчивается на промежуточной стадии. Во время проведения исследования четко видны различия, патологические клетки имеют разные формы и размеры, им свойственно усиленное деление, а их ядра содержат множество патологических микозов. При этом в опухоли еще присутствуют здоровые клетки, но их количество значительно уступает патологически измененным клеткам.
- Низкодифференцированный рак. Наиболее опасная форма железистого рака, имеющая неблагоприятные прогнозы развития. Процесс созревания клеток полностью нарушается, клетки не достигают даже минимальной стадии развития. У них появляются новые свойства и характеристики, их рост и деление значительно усиливается, при этом такие клетки быстро поражают прилегающую к ним область.
Как только клетки утрачивают признаки зрелости, и нарушается межклеточная взаимосвязь, то понижается степень их дифференцировки. Риск того, что патологические клетки будут отрываться от группы здоровых клеток, попадать в стенки сосудов и образовывать метастазы в ближайших и отдаленных органах, существенно увеличивается. В связи с этим в заграничных клиниках проводится тщательная диагностика, позволяющая точно установить вид опухоли, и только после этого начинается лечение рака за границей.
Факультативные предраковые заболевания кожи
Кожный рог – предрак, происходящий из клеток шиповатого слоя эпидермиса. Предрасполагающими факторами являются травмы и продолжительное воздействие солнечных лучей. Это предраковое заболевание кожи может диагностироваться в любом возрасте. Развивается на неизмененных кожных покровах либо на фоне бородавок, солнечного кератоза, эпидермального невуса, кератоакантомы, СКВ и кожного туберкулеза. Иногда возникает на фоне злокачественных опухолей: саркомы Капоши, базалиомы, реже – зернистоклеточных новообразований и метастазов рака почки.
Предраковое заболевание кожи представляет собой образование, напоминающее рог животного. Длина рога может достигать нескольких сантиметров. Течение длительное. Со временем рог увеличивается в длину, почти не меняясь в диаметре. Малигнизация предракового заболевания кожи наблюдается редко. Дифференциальную диагностику осуществляют с плоскоклеточным раком, кератоакантомой и старческой кератомой. Окончательный диагноз выставляют на основании гистологического исследования. Лечение – хирургическое иссечение, криодеструкция или лазерная деструкция.
Старческий кератоз (старческая кератома) – предраковое заболевание кожи, возникающее преимущественно у пациентов в возрасте старше 50 лет. Причины развития неизвестны. Предрасполагающими факторами являются избыточная инсоляция, атмосферные воздействия и тонкая сухая кожа. Представляет собой желтовато-коричневые плоские бляшки размером до 1-2 см, располагающиеся в области лица, рук, шеи и зоне декольте. По своему внешнему виду бляшки могут напоминать бородавки. Течение этого предракового заболевания кожи длительное, обычно бессимптомное, реже больные жалуются на незначительный зуд. Злокачественное перерождение наблюдается редко. О начале малигнизации могут свидетельствовать воспаление, кровоточивость, образование эрозий и язвочек. На начальных стадиях применяют кератолитические и фотозащитные средства. Лечение – хирургическое удаление, лазерная деструкция или криодеструкция.
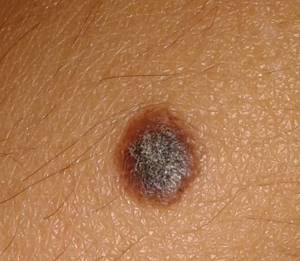
Солнечный кератоз (актинический кератоз) – предраковое заболевание кожи с низкой вероятностью злокачественного перерождения. Обусловлено избыточной инсоляцией. Чаще страдают светлокожие голубоглазые блондины среднего и пожилого возраста. У женщин болезнь диагностируется реже, чем у мужчин. Поражаются открытые участки кожи. Вначале на коже образуется желтовато-красное пятно. Через некоторое время пятно покрывается плотно прилегающими чешуйками. Лечение – удаление лазером, криодеструкция, цитостатические мази.
Профессиональные дерматозы – группа факультативных предраковых заболеваний кожи, возникающих в результате длительного контакта с ионизирующим излучением и некоторыми химическими веществами. Радиационные дерматиты могут развиваться при пребывании в зоне ядерных взрывов и аварий на атомных электростанциях. Благодаря усовершенствованию защитных средств рентгеновский дерматит в наши дни выявляется редко. Хронические химические поражения кожи могут возникать при контакте с сажей, керосином, аналином, креозотом и другими веществами, образующимися в результате перегонки буроугольного и каменноугольного дегтя.
Лечение профессиональных предраковых заболеваний кожи – общеукрепляющие препараты, витамины, средства для улучшения микроциркуляции, гели и мази. После прекращения контакта с агрессивным агентом все проявления химических дерматитов, как правило, быстро исчезают. При поздних радиационных дерматитах с явлениями гиперкератоза может быть показана криодеструкция или хирургическое удаление пораженных участков с последующей кожной пластикой. Пациентам с химическими и радиационными предраковыми заболеваниями кожи рекомендуют избегать травм и ограничить время пребывания на солнце. При тяжелых радиационных дерматитах показано длительное наблюдение у дерматолога.
Некоторые типы предраковых состояний
- Цервикальная интраэпителиальная неоплазия (ЦИН) — предраковое состояние рака шейки матки
- Пищевод Барретта (аномальные пищеводные клетки, которые могут стать раком пищевода)
- Атипичная дольчатая гиперплазия (которая может развиться в рак молочной железы)
- Аденоматозные полипы в толстой кишке (которые могут развиться в рак толстой кишки)
- Актиничные кератозы (аномальные изменения в коже, которые могут развиться в плоскоклеточный рак кожи)
- Диспластические родинки (которые могут развиться в меланому)
- Бронхиальная эпителиальная дисплазия (которая может развиться в рак легких)
- Атрофический гастрит (предраковые изменения в желудке, которые могут развиться в рак желудка
Что такое латентный период?
Причины возникновения и роль папилломавирусной инфекции в развитии предрака ШМ
Сегодня основная роль в развитии заболеваний шейки матки принадлежит папилломавирусу человека. Это подтверждают многочисленные исследования, согласно которым вирусные агенты определяются практически у 95% заболевших женщин. Наиболее часто при лабораторной диагностике удается обнаружить высокоонкогенные типы возбудителя, в частности, тип 16, 18, 31, 33, 45, 56 и их комбинации. ВПЧ попадает в организм пациентки во время полового акта. Он быстро внедряется в клетки базального слоя и может пребывать там в доброкачественном статусе или провоцировать раковый рост. Кроме этого, развитию предрака шейки матки способствует присоединение к папилломавирусной инфекции вирусов герпеса 2-го типа, цитомегаловируса, ВИЧ.
Среди других факторов риска развития фоновых и предраковых состояний ШМ, а также их перерождения в онкологию следует выделить:
- длительно текущий вагинальный дизбиоз;
- родовые и абортные травмы шейки матки;
- рубцовая деформация шейки матки;
- неправильный образ жизни и низкое ее качество;
- длительный прием оральных контрацептивов;
- хронический цервицит;
- снижение иммунного статуса и нарушение гормонального фона.
Помимо этого, факторами риска возникновения предраковых состояний ШМ являются ранее начало половой жизни, частая смена половых партнеров, наследственная предрасположенность, курение.
Факультативные предраковые заболевания кожи
Кожный рог – предрак, происходящий из клеток шиповатого слоя эпидермиса. Предрасполагающими факторами являются травмы и продолжительное воздействие солнечных лучей. Это предраковое заболевание кожи может диагностироваться в любом возрасте. Развивается на неизмененных кожных покровах либо на фоне бородавок, солнечного кератоза, эпидермального невуса, кератоакантомы, СКВ и кожного туберкулеза. Иногда возникает на фоне злокачественных опухолей: саркомы Капоши, базалиомы, реже – зернистоклеточных новообразований и метастазов рака почки.
Предраковое заболевание кожи представляет собой образование, напоминающее рог животного. Длина рога может достигать нескольких сантиметров. Течение длительное. Со временем рог увеличивается в длину, почти не меняясь в диаметре. Малигнизация предракового заболевания кожи наблюдается редко. Дифференциальную диагностику осуществляют с плоскоклеточным раком, кератоакантомой и старческой кератомой. Окончательный диагноз выставляют на основании гистологического исследования. Лечение – хирургическое иссечение, криодеструкция или лазерная деструкция.
Старческий кератоз (старческая кератома) – предраковое заболевание кожи, возникающее преимущественно у пациентов в возрасте старше 50 лет. Причины развития неизвестны. Предрасполагающими факторами являются избыточная инсоляция, атмосферные воздействия и тонкая сухая кожа. Представляет собой желтовато-коричневые плоские бляшки размером до 1-2 см, располагающиеся в области лица, рук, шеи и зоне декольте. По своему внешнему виду бляшки могут напоминать бородавки. Течение этого предракового заболевания кожи длительное, обычно бессимптомное, реже больные жалуются на незначительный зуд. Злокачественное перерождение наблюдается редко. О начале малигнизации могут свидетельствовать воспаление, кровоточивость, образование эрозий и язвочек. На начальных стадиях применяют кератолитические и фотозащитные средства. Лечение – хирургическое удаление, лазерная деструкция или криодеструкция.
Солнечный кератоз (актинический кератоз) – предраковое заболевание кожи с низкой вероятностью злокачественного перерождения. Обусловлено избыточной инсоляцией. Чаще страдают светлокожие голубоглазые блондины среднего и пожилого возраста. У женщин болезнь диагностируется реже, чем у мужчин. Поражаются открытые участки кожи. Вначале на коже образуется желтовато-красное пятно. Через некоторое время пятно покрывается плотно прилегающими чешуйками. Лечение – удаление лазером, криодеструкция, цитостатические мази.
Профессиональные дерматозы – группа факультативных предраковых заболеваний кожи, возникающих в результате длительного контакта с ионизирующим излучением и некоторыми химическими веществами. Радиационные дерматиты могут развиваться при пребывании в зоне ядерных взрывов и аварий на атомных электростанциях. Благодаря усовершенствованию защитных средств рентгеновский дерматит в наши дни выявляется редко. Хронические химические поражения кожи могут возникать при контакте с сажей, керосином, аналином, креозотом и другими веществами, образующимися в результате перегонки буроугольного и каменноугольного дегтя.
Лечение профессиональных предраковых заболеваний кожи – общеукрепляющие препараты, витамины, средства для улучшения микроциркуляции, гели и мази. После прекращения контакта с агрессивным агентом все проявления химических дерматитов, как правило, быстро исчезают. При поздних радиационных дерматитах с явлениями гиперкератоза может быть показана криодеструкция или хирургическое удаление пораженных участков с последующей кожной пластикой. Пациентам с химическими и радиационными предраковыми заболеваниями кожи рекомендуют избегать травм и ограничить время пребывания на солнце. При тяжелых радиационных дерматитах показано длительное наблюдение у дерматолога.
Диагностика рака кожи
Чтобы выявить на кожных покровах новообразования, специалист осматривает и прощупывает всю поверхность кожи. В том числе и естественная впадины, складки, область наружных половых органов и волосистую часть головы.
Далее проводится эпилюминесцентная микроскопия измененного участка кожи с помощью дерматоскопа. Определяется состояние всех лимфатических узлов, доступных к осмотру и пальпации. Если обнаружены опухолевидные образования, то берется мазок-отпечаток на цитологическое исследование.
Для диагностирования меланомы дополнительно используется радиоизотопный метод. Также о наличии меланомы говорят данные термографии, температура новообразования выше на несколько градусов, чем температура здоровой кожи. Альтернативным методом диагностики могут стать специально обученные собаки, которые способны выявить малигнизацию еще до визуальных признаков на коже.
При обнаружении рака кожи проводится рентгенологическое исследование органов грудкой клетки для выявления наличия или отсутствия метастазов. Проводится ультразвуковая диагностика региональных лимфатических узлов. Если лимфоузлы увеличены — назначается КТ или МРТ.
Для определения отдалённых метастазов дополнительно проводят остеосцинтиграфию. Проводится комплекс лабораторных исследований: общий анализ мочи и крови; исследование на серологическую реакцию на сифилис; биохимическое исследование крови.
Пациенты с подозрением на рак кожи должны быть проконсультированы дерматоонкологом. Врач проводит осмотр образования и других участков кожи, пальпацию регионарных лимфоузлов, дерматоскопию. Определение глубины прорастания опухоли и распространенности процесса может быть произведено при помощи УЗИ. Для пигментных образований дополнительно показана сиаскопия.
Окончательно подтвердить или опровергнуть диагноз рака кожи может только цитологические и гистологическое исследование. Цитологическое исследование производится путем микроскопии специально окрашенных мазков-отпечатков, сделанных с поверхности раковых язв или эрозий.
Гистологическую диагностику рака кожи проводят на материале, полученном после удаления новообразования или путем биопсии кожи. Если целостность кожи над опухолевым узлом не нарушена, то взятие биопсийного материала осуществляется пункционным методом.
По показаниям производят биопсию лимфатического узла. Гистология выявляет наличие атипических клеток, устанавливает их происхождение (плоские, базальные, меланоциты, железистые) и степень дифференцировки.
При диагностировании рака кожи в некоторых случаях следует исключить его вторичную природу, то есть наличие первичной опухоли внутренних органов. Особенно это касается аденокарцином кожи.
С этой целью проводится УЗИ органов брюшной полости, рентгенография легких, КТ почек, контрастная урография, сцинтиграфия скелета, МРТ и КТ головного мозга и пр. Эти же обследования необходимы в диагностике отдаленных метастазов или случаев глубокого прорастания рака кожи.
При подозрении на злокачественное образование пациенту необходимо обратиться к дерматологу, который может направить его к онкологу. Врач проводит тщательный осмотр и исследует лимфоузлы. Иногда дополнительно назначается УЗИ.
Подтвердить диагноз рак кожи может гистологическое исследование (осуществляется после биопсии опухоли ее или после ее удаления) или цитологическое (микроскопическое исследование мазков-отпечатков с эрозированных поверхностей).
Иногда при подозрении на метастазирование опухоли пациентам рекомендуется биопсия лимфоузлов. При наличии быстрорастущей и метастазирующей опухоли диагностика заболевания может быть расширенной, с использованием: КТ, МРТ, урографии, рентгенографии, сцинтиграфии и т.д.
Механизм развития и причины
Все клетки организма имеют различную интенсивность деления (пролиферация). Чем более высокоорганизованная ткань и специфичней ее клетки, тем реже они делятся. К примеру, клетки нервной ткани, миокарда (мышца сердца) в течение жизни человека не делятся вообще. Клетки эпителиальной ткани, печени, соединительной ткани, красного костного мозга являются менее специфичными и находятся в состоянии активного деления. Основой предракового заболевания является нарушение регуляции процесса деления клеток с усилением их пролиферации. Такое неконтролируемое деление рано или поздно может привести к изменению их генетического материала вследствие ошибочной передаче хромосом и ДНК, дочерним клеткам и приобретение ими злокачественных свойств, которые предопределяют начало онкологического процесса .
Причины
Подобно другим похожим заболеваниям красной каймы губ и слизистой полости рта данная патология возникает под воздействием неблагоприятных внешних и внутренних факторов. Предположительно механическое раздражение, повышающее вероятность развития предраковых заболеваний красной каймы губ, связывают с привычкой держать во рту ручку, карандаш или гвозди, а также некоторые производственные вредности, например, высокую концентрацию силикатной либо железорудной пыли во вдыхаемом воздухе.
К химическим раздражителям, повышающим вероятность развития заболевания относят пряности, табак и алкогольные напитки. Термическими раздражителями, которые являются триггерами бородавчатого предрака красной каймы губ, считается горячая пища, а также привычка докуривать сигарету до конца. Доказана взаимосвязь с развитием недуга и метеорологического воздействия, например, сильный ветер, высокая запыленность, ультрафиолетовое излучение, повышенная влажность при низкой температуре окружающей среды могут становится в определенных случаях триггерами заболевания.
К внутренним агентам, способным запустить патологический процесс ороговения в области губ, относят возрастную дегидратацию клеток эпидермиса, гормональный дисбаланс и некоторые соматические заболевания, такие как сахарный диабет или хроническая анемия. Специалисты отмечают, что ороговение может усиливаться при лихорадке, стрессах, хронических заболеваниях пищеварительной системы, ихтиозе, псориазе, системной красной волчанке и ксеростомиях различного генеза.