Острый лейкоз — клональное (онкологическое) заболевание, первично возникающее в костном мозге в результате мутации стволовой клетки крови. Следствием мутации является потеря потомками мутировавшей клетки способности к дифференцировке до зрелых клеток крови. Морфологический субстрат острыx лейкозов — бластные клетки.
Диагностика острого лейкоза: какие показатели берут во внимание?
Диагноз онкозаболевания может быть поставлен, если лабораторные исследования показывают следующие результаты:
- Несозревшие бласты составляют больше 30% из всех клеток костного мозга;
- Если эритроцитарных ростков кроветворения есть больше 50%, но среди не эритроидных клеток бластные занимают не меньше тридцати процентов объема элементов;
- Когда в костном мозге большее количество атипичных промиелоцитов.
Если миелоидных бластов немного (5-30%), то лейкоз не диагностируется, а показатели принято считать признаком миелодиспластического синдрома. Раньше проведенная диагностика острого лейкоза с такими результатами классифицировалась как малопроцентная опухоль. Когда бластные клетки имеют лимфоидную природу, то необходимо исключить лимфому на стадии распространения из мозга к другим органам.
Классификация лейкозов
Выделяют две формы заболевания - острую и хроническую. Но это не то же самое, что, например, острая и хроническая инфекция. В случае с лейкозом это совершенно разные заболевания. Острая форма развивается, когда мутации происходят в незрелых бластных клетках крови. Хроническая - результат генетических дефектов в более зрелых клетках.
- Разновидности острых лейкозов: лимфобластные, миелогенные, миелопоэтические дисплазии.
- Разновидности хронических лейкозов: нейтрофильные, миелоцитарные, базофильные, моноцитарные, волосатоклеточные, эритромиелозы, лимфолейкозы, лимфоматозы, гистиоцитозы, тромбоцитемии.
Это деление основано на типе клеток, в которых происходят патологические изменения при заболевании.
При остром миелогенном (миелоидном) лейкозе мутации происходят в миелоидных клетках, которые в норме в процессе кроветворения дают начало всем клеткам крови: эритроцитам, лейкоцитам и тромбоцитам. В итоге, функции всех этих кровяных телец нарушаются. Заболевание наиболее распространено у людей старше 65 лет, у мужчин встречается чаще, чем у женщин. Оно быстро прогрессирует.
При остром лимфобластном лейкозе (лимфолейкозе) нарушение развивается в незрелых лимфоидных клетках - предшественниках лимфоцитов. Без лечения болезнь быстро прогрессирует. Чаще всего лимфолейкозы встречаются у детей 3-5 лет, но могут развиваться у людей старше 75 лет.
Наиболее распространенной формой лейкоза у взрослых людей является хронический лимфолейкоз. Он также поражает лимфоциты, но развивается медленно, может не вызывать никаких симптомов в течение многих лет. Чаще всего болеют люди старше 70 лет.
Хронический миелоидный лейкоз, как и острый, поражает миелоидные клетки, но прогрессирует намного медленнее. Он чаще встречается у взрослых, чем у детей, причем, более распространен среди мужчин.
Волосатоклеточный лейкоз - редкая хроническая форма заболевания, при которой в организме возникают патологически измененные B-лимфоциты со своеобразным фестончатым краем цитоплазмы. При изучении этих клеток под микроскопом кажется, что они покрыты "волосами", за что болезнь и получила свое название.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Острый лимфобластный лейкоз
Более 80% всех лейкозов у детей составляет острый лимфобластный лейкоз (ОЛЛ). Причиной его развития является химерный ген TEL/AML, формирование которого происходит внутриутробно, возможно, в результате спонтанных ошибок в процессе репликации и репарации ДНК. Накопление генетических аномалий в опухолевом клоне ведет к блоку нормальной клеточной дифференцировки и нарушениям в процессе пролиферации и апоптоза.
В соответствии с франко-американо-британской (FAB) классификацией выделяют три морфологических варианта: L1, L2, L3.
Клинические симптомы ОЛЛ обусловлены степенью инфильтрации костного мозга лимфобластами, а также наличием экстрамедуллярного распространения процесса. Нередко отмечаются общие симптомы опухолевой интоксикации, а именно, повышение температуры тела, снижение аппетита, слабость, вялость. В течение процесса выделяют несколько периодов: начальный, развернутый, период ремиссии.
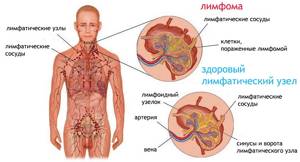
Развернутый период характеризуется бурным началом, многообразием клинических симптомов. К симптомам общей интоксикации присоединяются костные боли вследствие лейкозной инфильтрацией костной ткани (чаще поражаются диафизы длинных трубчатых костей), артралгии, вызванные лейкемической инфильтрацией суставов. Кожные покровы и слизистые становятся бледными. К сожалению, нередко на них появляются кровоизлияния, обусловленные геморрагическим синдромом, а также кровотечения (носовые, желудочно-кишечные, почечные). Увеличение периферических лимфатических узлов (шейно-надключичных, подмышечных, паховых) является одним из основных симптомов заболевания. Практически у всех пациентов отмечается обусловленное пролиферацией лейкозных клеток увеличение печени и селезенки. В некоторых случаях у пациентов поражение кожи и слизистых оболочек проявляется в виде лейкемидов, некроза, гингивита и стоматита.
Таким образом, можно выделить несколько симптомокомплексов, характерных для ОЛЛ:
- гиперпластический - лимфоаденопатия, боли в костях, тяжесть и боли в левом и правом подреберьях, гепатоспленомегалия;
- анемический - головокружение, мерцание мушек перед глазами, одышка при физической нагрузке, сердцебиение, шум в голове и ушах;
- геморрагический - кожные геморрагии, кровоточивость десен, носовые кровотечения;
- интоксикационный - повышение температуры тела, слабость, отсутствие аппетита, оссалгии;
- синдром инфекционных осложнений - присоединение тяжелых пневмоний.
При диагностике оцениваются морфологические особенности бластов костного мозга и периферической крови. Помимо обнаружения опухолевых клеток лимфоидной линии кроветворения при окраске по Романовскому - Гимзе, проводятся следующие методы исследования:
- цитохимические - позволяют отнести бласты к лимфоидному или миелоидному ростку (тест на миелопероксидазу, фосфолипиды, гликоген), отдельным клеточным линиям;
- иммунофенотипические - определяют иммунные маркеры клеток (CD);
- цитогенетические - определяют аномалии кариотипа и хромосомные аберрации (делеции, транслокации, инверсии и др.);
- молекулярно-биологические - позволяют установить количество клеток с определенной аберрацией во всей массе костного мозга.
Для подтверждения диагноза ОЛЛ необходимо комплексное обследование, в котором ведущая роль отводится морфологическому методу.
В настоящее время используются программы лечения BFM (БФМ: Берлин-Франкфурт-Мюнстер) и МВ (МБ: Москва-Берлин).
Все лечение можно разделить на базисное и сопроводительное. Базисная терапия представляет собой системную и локальную химиотерапию и, при необходимости, лучевую терапию. Сопроводительное лечение обязательно назначается для профилактики инфекционных осложнений и коррекции постцитостатических реакций. Выделяют следующие этапы в лечении злокачественных процессов: индукция ремиссии, консолидация ремиссии (как правило, несколько фаз), поддерживающее лечение.
Причины возникновения
В развитии лейкоза отмечается роль ионизирующей радиации. Из других экзогенных факторов отмечается бензол, который, кроме аплазии костного мозга, может вызвать лейкоз у человека и животных, а также диметиламиноазобензол, ортоамидоазотолуол, 9, 10-диметил-1,2 бензантрацен.
Доказано, что химические соединения, образующиеся в организме в процессе межуточного обмена веществ, играют роль в развитии опухолей и лейкозов. Так, метилхолантрен был получен из дезоксихолевой кислоты, содержащейся в желчи.
Большую роль в патогенезе лейкозов приписывают эндокринным факторам. Считается, что эстрогены являются лейкемогенами.
Многочисленные клинические и экспериментальные данные подтверждают антилейкозогенное действие гормонов гипофиза и коры надпочечников, деятельность которых, как известно, связана с функцией половых желез.
Из других эндогенных факторов в развитии лейкоза известную роль играет наследственная отягощенность.
Т-клеточный лейкоз вызывается вирусами.
Лечение острого лейкоза
Лечение острого лейкоза зависит от нескольких критериев: от возраста пациента, его состояния, стадии заболевания. План лечения составляется для каждого пациента индивидуально.
В основном заболевание лечится при помощи химиотерапии. При ее неэффективности прибегают к трансплантации костного мозга.
Химиотерапия состоит из двух последовательных шагов:
- этап индукции ремиссии – добиваются уменьшения бластных клеток в крови;
- этап консолидации – необходим для уничтожения оставшихся раковых клеток.
Далее может последовать реиндукция первого шага.
Средняя продолжительность лечения при остром лейкозе составляет два года.
Трансплантация костного мозга обеспечивает больному здоровые стволовые клетки. Трансплантация состоит из нескольких этапов.
- Поиск совместимого донора, забор костного мозга.
- Подготовка пациента. В ходе подготовки проводят иммуносупрессивную терапию. Ее цель – уничтожение лейкозных клеток и подавление защитных сил организма, чтобы риск отторжения трансплантата был минимальным.
- Собственно трансплантация. Процедура напоминает переливание крови.
- Приживление костного мозга.
Чтобы трансплантированный костный мозг полностью прижился и стал выполнять все свои функции, требуется около года.
По статистике, безрецидивная выживаемость после трансплантации костного мозга составляет от 29 до 67% в зависимости от вида лейкоза и некоторых других факторов.
Сколько живут при остром лейкозе крови?
Составление прогноза выживаемости – неотъемлемый компонент терапии патологий онкологической направленности. На вероятность достижения стойкой ремиссии (отсутствие обострений в течение как минимум пяти лет) влияет ряд факторов:
- стадия, на которой начато лечение;
- возраст, состояние здоровья пациента (наличие сопутствующих недугов и степень их тяжести);
- тщательность выполнения врачебных предписаний;
- эффективность проводимой терапии;
- образ жизни пациента.
Показатель пятилетней выживаемости составляет:
- 60 – 95% – у детей;
- 20 – 50% – у взрослых (18 – 60 лет);
- 10% – у 60-летних пациентов;
- менее 10% – при сепсисе.
Показатели могут выходить за рамки указанных диапазонов, поскольку каждый клинический случай индивидуален.