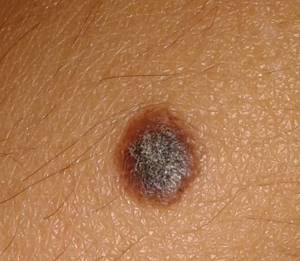
Опухолевый биомаркер — это вещество (обычно белковая молекула) производимое или самими раковыми клетками, или другими клетками организма в ответ на онкопатологию. Иногда здоровые клетки организма способны производить такие вещества в ответ и на определенные доброкачественные (нераковые) состояния.
Молекулярно-генетическая диагностика колоректального рака
Рисунок 2. Стадийность молекулярного патогенеза рака толстой кишки.Таблица 17. Синдромы, сопряжённые с наследственным колоректальным раком.рак толстой кишкиНа Международной встрече в Амстердаме в 1991 году были определены первоначальные критерии наследственного неполипозного рака толстой кишки, которые включают:желудочно-кишечного тракта (дезоксирибонуклеиновой кислоты (
Опухолевая пируваткиназа (TuM2-PK)
Таблица 20. Использование методов молекулярной диагностики при КРР.
Опубликовал Константин Моканов
Ранние методы выявления рака кишечника
Диагностику злокачественных новообразований колоректальной области начинают не со сдачи онкомаркеров рака кишечника. Прежде всего, пациент с подозрением на новообразование сдает анализ на скрытую кровь в кале. Если анализ троекратно будет положительным, причём при исключении из рациона мясных продуктов, то такому пациенту будет назначено инструментальное исследование: проведение колоноскопии, ректороманоскопии, ирригоскопии.
В некоторых случаях злокачественное новообразование может вообще не кровоточить. Поэтому рак вначале может протекать скрыто. Но всё-таки, при злокачественных новообразованиях кишечника у большинства пациентов будут определенные жалобы. Это может быть тошнота, нарушение стула, формирование запора или эпизоды кишечной непроходимости. В стуле появляется кровь, у пациента снижается аппетит, возникает слабость и похудение, возникают боли в животе.
Способы определения болезни на ранней стадии
Ввиду перечисленных выше обстоятельств, одним из приоритетных направлений по борьбе с раком стало ранее выявление. Чтобы обнаружить, что внутри человеческого тела находится такой серьезный враг, при этом, не имея в качестве сигнала о возникновении беды хоть какую-либо симптоматику, современные медики использую следующие диагностические методики:
- анализ биологических жидкостей человеческого организма на так называемые онкомаркеры;
- обследования визуализирующие.
Помимо анализа биологических жидкостей на наличие специфического белка, необходимо также проходить иные диагностические мероприятия визуализирующего типа
Со вторым типом диагностики встречаются многие люди на протяжении своей жизни, в том числе и избежавшие онкологических заболеваний. К нему относятся такие процедуры, как:
- ультразвуковая диагностика;
- эндоскопия;
- прочие исследования.
А вот первый тип, связанный с определением онкомаркеров, знаком не многим.
Специфические белки: ранняя диагностика
Исследование крови проводят для определения наличия онкомаркеров в крови. Особые белки, вырабатываемые опухолевыми клетками, могут значительно превышать нормальные показатели.
Для обнаружения раковой опухоли в кишечнике используют следующие маркеры:
- РЭА;
- СА 19-9;
- СА 242;
- СА 72-4.
Основные специфические белки, найденные в крови больного, позволяют предусмотреть развитие рецидива заболевания еще до начала появления первых симптомов. Если выявлены онкомаркеры, пациенту необходимо пройти комплексное обследование для определения местонахождения раковой опухоли.
В состав особых белков входит 200 соединений, но для диагностики рака кишечника необходимы лишь специфические маркеры. Алгоритм исследования опухоли включает использование РЭА и СА 19, но ведущая роль в определении рака желчных протоков и прямой кишки принадлежит СА 19.
На уровень онкомаркеров в крови больного влияют следующие факторы:
- условия хранения сыворотки;
- масса опухоли;
- механизм кровоснабжения раковых тканей;
- метаболизм в клетках.
Что нужно сделать для успешной сдачи анализов
К некоторым исследованиям следует подготовиться. Это поможет получить максимально точные результаты анализов на наличие образований в кишечнике и органах ЖКТ. Поэтому специалисты рекомендуют обратить внимание на некоторые нюансы:
- за сутки до сдачи анализов необходимо отложить все свои вредные привычки (не употреблять алкоголь, не курить и не принимать других наркотических средств);
- ваш лечащий врач должен знать о тех лекарствах, который принимает его пациент. В случае необходимости временно остановить медикаментозное лечение или прием отдельных видов препаратов;
- за сутки до прохождения исследований необходимо хорошо отдохнуть.
Чтобы добиться максимальной эффективности от проведения анализов, забор крови ведется в утренние часы, а для исследования взятых материалов используется специальное оборудование. Придерживаться рекомендаций врачей по сдаче крови и анализов на онко стоит всем без исключения, ведь в таком случае диагноз рака желудка или других органов пищеварительной системы можно поставить вовремя. А это важный фактор, влияющий на успех в устранении недуга.
Для анализа берут кровь из вены
Но главное – регулярно посещать врача, сдавать необходимые анализы и проходить полную диагностику, чтобы предупредить развитие раковых заболеваний и добиться максимально щадящего лечения. Не забывать придерживаться правильного питания, отдыхать на свежем воздухе, не переутомляться и не переживать по пустякам.
График контрольного обследования в послеоперационном периоде
- Фиброколоноскопия (ФКС) – «золотой стандарт» в диагностике опухолей толстой кишки. Через задний проход вводится аппарат — эндоскоп, с помощью которого врач последовательно по мере продвижения от прямой кишки к слепой, осматривает все отделы кишечника. При выявлении полипа или опухоли эндоскопист имеет возможность сразу же взять ткань на исследование (биопсия). При подготовке к процедуре необходимо соблюдать бесшлаковую диету в течение 2-3 дней, за 1 сутки — выполнить очистку клизмами или специальными слабительными препаратами.
- Ирригоскопия и ирригография. Это метод рентгенологического контрастного исследования кишечника. С помощью клизмы толстая кишка заполняется бариевой взвесью и выполняется несколько снимков. Ирригоскопия менее информативна, чем колоноскопия, Показанием к назначению является наличие стенозирующих (суживающих просвет кишки) новообразований, непроходимых для эндоскопа, с целью оценки протяженности опухоли, степени стеноза.
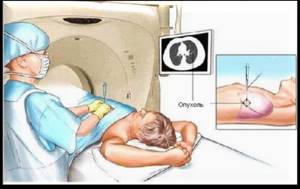
- Виртуальная колоноскопия. Метод исследования, который проводится при помощи компьютерного томографа. Аппарат выполняет снимки кишечника в трех проекциях и способен выявить как доброкачественные, так и злокачественные новообразования размерами более 0,5 см. Этот метод может стать альтернативой классической колоноскопии. При выявлении патологии пациент все равно направляется на ФКС с биопсией.
- УЗИ брюшной полости и малого таза. Проводится с целью выявления патологии в паренхиматозных органах и лимфоузлах. С помощью УЗИ можно выявить инвазию опухоли в соседние структуры и метастазы в лимфоузлы.
- КТ брюшной полости с контрастом — метод визуализации, позволяющий высокоинформативно диагностировать метастазы в печени и лимфоузлах, прорастание опухоли в окружающие ткани. Для исследования патологии малого таза (при раке прямой кишки) предпочтительно выполнение МРТ.
Любое злокачественное новообразование опасно прогрессией и рецидивами. После радикального лечения пациент осматривается онкологом в первый год – каждые 3 месяца, затем – полгода. После 3-х лет частота осмотров – ежегодно.
Колоноскопия после операции выполняется через год и через 3 года, затем – каждые 5 лет. При обнаружении полипов это обследование выполняется ежегодно.
Исследование онкомаркеров рака кишечника РЭА и С 19.9 проводится первые 2 года каждые 3 месяца, в последующие 3 года – каждые 6 месяцев. Повышение уровня онкомаркеров – повод для тщательного обследования.
КТ или МРТ органов грудной клетки и брюшной полости проводится в срок 1-1,5 года после операции.
Если в течение 5 лет у пациента нет данных за прогрессию или рецидив, то он считается полностью излеченным и снимается с диспансерного учета.
Дифференциальная диагностика рака прямой кишки
При дифференциальной диагностике рака прямой кишки следует иметь в виду, что симптомы, характерные для опухоли, могут давать такие заболевания, как геморрой, эндометриоз, хронические воспалительные процессы — сифилис, туберкулез, гонорея, четвертая венерическая болезнь, хронические проктиты неспецифического характера, доброкачественные опухоли и полипоз.
Геморрой. Может протекать преимущественно с воспалением увеличенных геморроидальных узлов и кровотечением.
Кровь при геморрое появляется в конце акта дефекации в виде чистых капель или алых пятен, покрывающих каловые массы, в отличие от рака, когда кровь появляется в начале испражнения или при прохождении кала мимо опухоли.
Кровь при раке смешана со слизью, гноем, часто подвергается разложению, имеет гнилостный запах. Больные, страдающие геморроем, должны в обязательном порядке подвергаться пальцевому исследованию и ректороманоскопии.
Сифилис. В стадии первичного склероза рано наступающее изъязвление и увеличение паховых лимфатических узлов облегчает диагностику сифилиса. Дно сифилитической язвы имеет сальный вид, края более мягкие и плоские по сравнению с раковой язвой.
В стадии гуммозного сифилиса при пальцевом исследовании обнаруживаются множественные плотные узлы, язвы, а между ними — участки нормальной или рубцово измененной слизистой оболочки. Во всех случаях обязательна ректороманоскопия с биопсией.
Известную ценность представляют серологические реакции на сифилис.
Туберкулез. Туберкулезные язвы, как .правило, множественные, сливающиеся между собой. Края язвы мягкие, фестончатые, подрытые, сине-багрового цвета. Дно язвы мягкое, легко кровоточащее. В неясных случаях следует принимать во внимание общее состояние больного, данные рентгенологического исследования легких, анализ мокроты. Для окончательного решения вопроса о диагнозе показана биопсия.
Хроническая гонорея. При дифференциальной диагностике рака прямой кишки следует иметь в виду заболевания уретры. Протекает под видам хронического проктита с образованием перипроктальных абсцессов и стриктур. При бактериологическом исследовании выделений из прямой кишки могут быть обнаружены гонококки.
Четвертая венерическая болезнь (болезнь Никола — Фавра, паховый лимфогранулематоз). Может быть смешана с раком поздней стадии, когда образуются стриктуры прямой кишки, особенно в случаях отсутствия увеличенных паховых лимфатических узлов.
Чаще поражается нижний отрезок прямой кишки. При пальцевом исследовании стенки нижнего отдела ампулы представляются плотными и бугристыми. Слизистая оболочка изъязвлена, покрыта слизью и гноем, просвет кишки сужен.
Во всех сомнительных случаях диагноз облегчает реакция Фрейя.
Доброкачественные опухоли — миомы, фибромы, липомы, ангиомы — встречаются исключительно редко. Клиническое течение и рентгенологические данные позволяют отличить эти опухоли от рака.
Труднее дифференцировать рак от многодольчатых полипов на широком основании, которые довольно часто малигнизируются. Динамическое наблюдение и многократные биопсии позволяют отличить рак от полипа.
Саркома прямой кишки. В отличие от рака имеет пальпаторно определяемую округлую форму, плотно-эластическую консистенцию, покрыта неизмененной слизистой оболочкой. Изъязвление наступает только в случае длительного существования опухоли; при этом образуется кратерообразный дефект без выраженной инфильтрации окружающих тканей.
Меланобластома прямой кишки. Локализуется преимущественно в анальной части прямой кишки и прилегающей коже.
Характеризуется образованием синевато-черных узлов, причем вокруг основного, большего, видны более мелкие, просвечивающие через истонченную и изъязвленную слизистую оболочку. Отличается бурным ростом и распространением.
Распространяясь по кишке кверху, сопровождается ранними метастазами в паховые лимфатические узлы. Диагноз устанавливается на основании клинических данных. Биопсия производится, как правило, непосредственно перед операцией.
Рак прямой кишки приходится иногда дифференцировать с эндометриозом прямой кишки и ректовагинальной перегородки. Характеризуется цикличностью кровянистых выделений, связанных с менструацией. Биопсия решает вопрос о диагнозе.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Преимущества диагностики
Для исследования плазмы берут кровь из вены, при этом необходимо соблюдать абсолютную стерильность. Чтобы выполнить забор биологического материала, необходимо абсолютная стерильность. Пациента удобно усаживает, место укола иглы обрабатывают спиртовым раствором. На предплечье выше этого участка накладывается эластичный жгут. Пациента просят держать руку в кулаке несколько раз. Затем выполняется инъекция, после чего жгут ослабляется. Шприц поступает венозная кровь. После процедуры полученную массу транспортируют специальным консервантом в индивидуальных пробирках.
Определить патологии в области прямой, толстой кишки, поджелудочной железы на начальной стадии возможно только по результатам лабораторных анализов по исследованию количества онкологических белков в крови. Симптомы рака на первом этапе развития заболевания не имеют выраженности. Установление концентрации веществ в организме на ранней стадии позволяет назначить своевременное лечение злокачественной опухоли.
Сдача крови на тесты онкомаркеров в течение терапевтического курса необходима для контроля над распространением раковых клеток. Регулярное проведение процедуры после окончания лечения позволяет своевременно установить возможный рецидив заболевания. Оптимальный срок сдачи биологического материала – не более 90 дней.
Отрицательная сторона применения метода, когда используется кровь, – не специфичность онкологических белков. Повышенная концентрация вещества необязательно свидетельствует об образовании патологических процессов в прямой кишке. Увеличенные показатели наблюдаются при воспалении, структурных изменениях ткани, не связанных с распространением злокачественных новообразований.
Высокий уровень онкомаркеров кишечника может свидетельствовать о заключительной стадии развития рака, когда единственный вариант помощи онкобольным – метод эндопротезирования.
Какой вопрос необходимо задать своему врачу после проведения исследования крови (мочи) на онкомаркеры
Рост онкомаркеров в крови пациента может «говорить» и об обратном процессе, когда онкозаболевание диагностировано и проводится успешное лечение. Оно и приводит к редукции размеров клеток образований. При этом в процессе концентрация продуктов распада клеток опухоли повышается, и онкомаркер является частью продуктов распада.
Как проводится исследование:
- кровь берут в положении пациента лежа и сидя, натощак, из вены;
- предусматривается полный отказ от алкоголя;
- при проведении лечения тест проводится каждые 3-4 месяца.
При диагностировании злокачественных опухолей имеют значение маркеры:
- РЭА – норма менее 5.0 нгмл, маркер рака прямой кишки;
- АФП — онкология ‒ маркер первичного рака печени (альфа-фетопротеин), в гинекологии – онкомаркер состояния плода при беременности;
- СА 125 (0
- ПСА – рак простаты;
- СА 19-9 (0
- СА 15-3 (0{amp}lt;26,9 Ед/мл), карцинома молочной железы (показатель течения болезни и эффективности терапии).
При диагностике злокачественных опухолей кишечника имеют колоссальное значение онкомаркеры:
- С19-9, СА 242 – основные маркеры, используемые при мониторинге новообразований толстого кишечника, поджелудочной железы и прямой кишки;
- СА 242 – уникальный маркер, позволяющий проводить диагностику на ранних стадиях болезни. При наличии в организме пациента доброкачественных образований отмечаются только единичные случаи повышения СА 242.
С помощью теста СА 242 удается спрогнозировать за 5-6 месяцев развитие рецидивов колоректального рака.
СА 19-9 из организма выводится только с желчью, именно поэтому даже незначительный холестаз приводит к повышению показателя маркера в крови. Его рост также наблюдается при воспалительных процессах в ЖКТ, печени, при муковисцидозе и при доброкачественных патологиях. СА 19-9 применяют как дополнительный маркер в комбинации с РЭА и СА 242 при диагностике развития рака прямой кишки и толстого кишечника.
- в течение первого года после лечения 1 раз в месяц;
- в течение второго года после лечения 1 раз в два месяца;
- в течение третьего года после лечения 1 раз;
- в течение последующих 3–5 лет — дважды в год, а затем ежегодно.
В связи с этим, нужно отметить, что отклонения в уровнях одного либо нескольких онкомаркерах при опухолевых заболеваниях возникают у 80-90 % пациентов, больных на онкологические заболевания, но это не всегда указывает на то, что повышение концентрации онкологических маркеров приводит к увеличению опухоли.
Эндоскопические методы диагностики рака кишечника
Диагностировать рак кишечника можно с помощью разных методик, но эндоскопические методы исследования наиболее точные для диагностики рака кишечника. Чаще всего применяют следующие способы исследования:
- видео колоноскопия, с биопсией;
- узкоспектральная видео колоноскопия высокого разрешения с функцией оптического увеличения в 136 раз, с биопсией;
- новый метод — глотание капсулы вместо колоноскопии.
Колоноскопия
- Эндоскопические способы исследования — видео колоноскопия и узкоспектральная видеоколоноскопия высокого разрешения с функцией оптического увеличения в 136 раз, отличаются в основном только качеством оптического увеличения и обзора.
- Как правило, процедура колоноскопии проводится под наркозом.
- Мировой стандарт предусматривает, что в процессе проведения процедуры колоноскопии производится сразу удаление полипов и других новообразований, если таковые обнаружены.
- Удаленный биоматериал обязательно сдается на цитологическое исследование, на биопсию, чтобы определить доброкачественное или злокачественное данное образование.
- Проведение процедуры колоноскопии требует специальной подготовки, о которой должен рассказать врач.