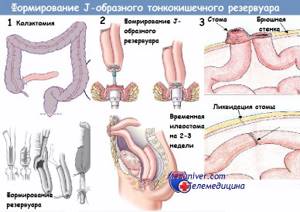
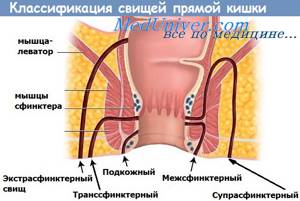
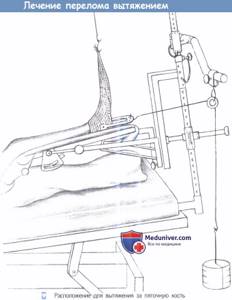
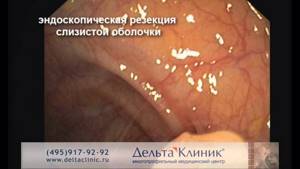
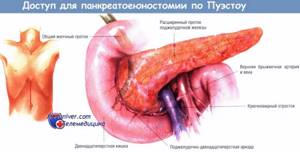
Эти новообразования чаще встречаются у взрослых, но могут быть обнаружены в любом возрасте.
Как все происходит
Процедура HIPEC - это, строго говоря, вторая половина целого комплекса мероприятий. Без циторедуктивной хирургической операции HIPEC может проводиться в считанном количестве случаев по особым показаниям. Обычно, процедура - продолжение хирургической операции, которое дает серьезное улучшение прогноза выживаемости.
Вместе с удалением опухолевых очагов, все вмешательство занимает от 6 до 18 часов. Процесс можно разделить на 4 этапа.
1) Ревизия брюшной полости. Проводится она для того, чтобы понять, показано ли лечение с помощью HIPEC для этого пациента, принесет ли оно увеличение продолжительности жизни и улучшение ее качества. Во время ревизии хирург внимательно осматривает брюшную полость и определяет перитонеальный индекс рака (peritoneal cancer index - PCI).
Чтобы его рассчитать, брюшную полость и тонкую кишку условно делят на 13 областей-квадрантов, в каждом из них оценивают самый крупный опухолевый очаг по шкале от 0 до 3:
- очагов не обнаружено - 0 баллов;
- очаги размером менее 0,5 см - 1 балл;
- очаги размером менее 0,5-5 см - 2 балла;
- очаг более 5 см или несколько узлов меньшего размера- 3 балла.
Разделение брюшной полости на участки для определения PCI
Баллы суммируются по всем квадрантам - это и есть значение PCI. Чем больше баллов - тем хуже прогноз. Если PCI выше критического (принимая во внимание тип опухоли и состояние пациента) - то и операцию, и процедуру HIPEC могут признать нецелесообразными.
Проводят ревизию интраоперационно, т. е. непосредственно перед проведением основной операции. В некоторых случаях ее можно провести в виде отдельной диагностической лапароскопической операции - малотравматичной, через небольшие проколы в стенке живота.
2) Циторедуктивная операция. Если по результатам ревизии PCI оценен как удовлетворительный, то хирург приступает к удалению всех видимых и пальпируемых (те, что чувствуются наощупь) опухолевых узлов.
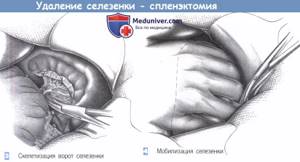
Удаляют отдельные участки брюшины, орган, в котором находится первичная опухоль, соседние внутренние органы или их части, если они тоже поражены метастазами. Часто это участки кишечника, селезенка, желчный пузырь.
У нас в "Медицине 24/7" хирурги могут провести у стола на этом этапе и 6, и 9 часов, потому что понимают - от того, как тщательно они выполнят свою работу, зависит то, как эффективно будет и дальнейшая процедура HIPEC. А значит и то, насколько дольше проживет пациент.
3) Гипертермическая интраперитонеальная химиотерапия. Собственно, HIPEC. В брюшную полость вводят катетеры и температурные датчики, соединенные со специальным аппаратом и емкостью с раствором химиопрепарата. Эта перфузионная система (под контролем врачей, конечно) поддерживает заданную температуру и давление циркулирующей жидкости. Раствор химиопрепарата в течение 60-90 минут циркулирует в брюшной полости пациента.
За это время он и чисто механически "вымывает" все сгустки крови и лимфы, на которых опухолевые клетки могли закрепиться. Горячий химиотерапевтический препарат глубоко действует на ткани, где могли остаться невидимые для хирурга микро-метастазы и уничтожает эти зарождающиеся опухоли до того, как они успеют развиться. Кроме того, химиопрепарат активно проникает в лимфоузлы, которых множество в брюшной полости, что препятствует дальнейшему распространению метастазов по организму.
После процедуры препарат удаляют из брюшной полости, промывают ее физраствором, удаляют датчики и катетеры.
Схема проведения HIPEC
4) Реконструктивная операция. Если удалены части кишечника, хирург восстанавливает непрерывность кишки - формирует анастомоз, выводит верхний конец толстой/тонкой/слепой кишки на поверхность живота для отхождения каловых масс.
В среднем, в клинике пациент проводит 2-4 недели. Через 2-3 недели после операции проводится контрольное обследование. Его необходимо повторять через 3 месяца, и постепенно частоту проверок снижают до 1 раза в год.
В этом видео наши коллеги проводят процедуру HIPEC пациентке с раком яичников.
Лечение опухолей забрюшинного пространства
Основным методом лечения является хирургический. Операбельность при неорганных забрюшинных опухолях остается низкой. Операции удается выполнить лишь у 20 — 30% больных. Рецидивы возникают часто — у 35 — 50% оперированных.
Лучевая терапия. Лучевой метод лечения применяют у неоперированных больных в поздних стадиях заболевания результаты лечения малоутешительные. Для применения лучевой и комбинированной терапии необходима уверенность в злокачественной природе опухоли.
В настоящее время показания к лучевой терапии забрюшинных опухолей значительно расширены. Рентгенотерапия фибросарком, оперативное удаление которых было невозможным, значительно продлевает жизнь больным. Предварительная лучевая терапия кажущихся неоперабельными опухолей (типа фибросарком, липосарком, миксосарком) может в некоторых случаях уменьшить их настолько, что они становятся доступными удалению. Это объясняется различной степенью зрелости клеточных элементов упомянутых опухолей, что и является, в сущности, показанием к лучевой терапии. Предварительная лучевая терапия показана у тех больных, у которых по клиническим данным радикальное удаление является сомнительным, а природа злокачественности доказана.
Отдаленные результаты лечения при первичных злокачественных опухолях малоутешительны, 5-летний срок переживают не более 10% перенесших радикальные операции.
При доброкачественных опухолях результаты более стабильные, но возможны рецидивы, требующие повторных операций.
Консультация по платным услугамПоказать телефоны Запишитесь онлайн
Классификация
Липосаркому классифицируют на следующие разновидности:
- Высокодифференцированная – отличается медленным развитием и отсутствием метастазов. По строению напоминает липому (жировик).
- Склерозирующая высокодифференцированная. Опухоль злокачественного характера составляют атипичные жировые клетки, разделенные фиброзными прослойками.
- Воспалительная – в новообразовании имеется выраженная лимфоплазмоцитарная инфильтрация.
- Миксоидная – метастазы практически не развиваются, однако риск повторного образования опухоли довольно высок. Такое новообразование содержит зрелые атипичные жировые клетки. В опухоли находится множество кровеносных сосудов. Иногда в ее тканях находят участки с нормальными и атипичными клетками – в таких случаях прогноз является неблагоприятным.
- Круглоклеточная. Имеет небольшое количество кровеносных сосудов.
- Плеоморфная. В ее состав входят участки с большими липобластами (молодыми жировыми клетками) и незначительным числом круглых и мелких.
- Недифференцированная. Ее основной признак – наличие участков с высоким уровнем разделения клеток разных типов.
Внеорганные забрюшинные опухоли иногда затрагивают нервные и мышечные ткани.
Лечение забрюшинного фиброза
Лечение забрюшинного фиброза (Болезни Ормонда) в Уфе
Забрюшинный фиброз — образование фиброзной (плотной, грубой рубцовой) ткани в забрюшинной клетчатке (пространство, расположенное между позвоночником и органами живота, в котором располагаются поджелудочная железа, почки, мочеточники, крупные кровеносные сосуды и нервные сплетения) вследствие хронического воспаления. Также данное заболевание называют болезнью Ормонда Все клинические проявления, возникающие при забрюшинном фиброзе, связаны со сдавлением органов забрюшинного пространства (особенно почек и мочеточников) рубцовой тканью.
Симптомы забрюшинного фиброза
При забрюшинном фиброзе наиболее характерны:
- тянущие боли в пояснице, которые у мужчин могут распространяться в яички;
- боли в области почек;
- затруднения при мочеиспускании;
- повышенное артериальное (кровяное) давление;
- отеки;
- слабость, быстрая утомляемость.
Причины возникновения болезни Ормонда
Причины развития забрюшинного фиброза окончательно не установлены. Спровоцировать процесс могут:
- хронические заболевания половой системы (в том числе, инфекции, передающиеся половым путем),
- хроническое воспаление почек,
- простудные заболевания,
- васкулиты (заболевания сосудов).
Также причиной возникновения фиброза могут стать гематомы (скопление большого количества крови) забрюшинного пространства (полости между органами живота и позвоночником): как правило, они появляются из-за травм живота и области почек.
Что будет, если не лечить забрюшинный фиброз
Если вовремя не начать лечение, то осложнениями болезни Ормонда могут стать:
- анурия (отсутствие поступления мочи в мочевой пузырь) с последующим развитием хронической почечной недостаточности. Она возникает из-за постоянного застоя мочи в лоханочной системе почки и разрушения ее клеток.
- артериальная гипертензия (стойкое повышение артериального давления)
- варикозное расширение вен нижних конечностей. При сильном расширении могут развиваться даже трофические язвы, которые имеют очень плохую склонность к заживлению.
- хроническая кишечная непроходимость, которая проявляется продолжительными запорами, нарушением отхождения газов и вздутием кишечника. При запущенных формах это может приводить к развитию кишечной интоксикации
Диагностика болезни Ормонда
Забрюшинный фиброз может быть заподозрен и установлен на основании:
- характерных жалоб больного на тянущие боли в пояснице, общее ухудшение самочувствия, повышение артериального давления, отеки;
- анализа анамнеза жизни больного (перенесенные заболевания, вредные привычки, условия труда и быта, наследственность);
Также для подтверждения забрюшинного фиброза могут применяться следующие методы:
- экскреторная урография. Этот метод исследования позволяет оценить функцию почек. Для этого больному внутривенно вводят контрастное вещество (специальное лекарство, которое четко отображается при рентгенологическом исследовании), и затем с помощью рентгеновской установки наблюдают выделение этого вещества почками;
- УЗИ (ультразвуковое исследование) почек: позволяет выявить структурные изменения в почках, которые происходят при сдавливании их рубцовой тканью;
- КТ (компьютерная томография) или МРТ (магнитно-резонансная томография). Эти методы позволяют с помощью рентгеновских или магнитных лучей послойно оценить строение и состояние органов забрюшинного пространства, обнаружить сдавление почек и мочеточников, выявить рубцовую ткань.
Лечение забрюшинного фиброза
Консервативное лечение забрюшинного фиброза применяется только тогда, когда у больного отсутствуют симптомы компрессии мочеточника, кишок и сосудов. Целью его применения является предупреждение прогрессирования процесса. Для консервативного лечения забрюшинного фиброза, как правило, применяются гормональные препараты и нестероидные противовоспалительные средства.
При отсутствии эффекта от консервативного лечения или при наличии у больного симптомов компрессии тубулярных структур, пациенту рекомендуется оперативное лечение.
В запущенных стадиях, когда полностью перекрывается просвет обеих мочеточников и нет возможности провести пластику последних, выполняется операция по наложению нефростомы, суть которой заключается в выведении на переднюю брюшную стенку трубки, по которой моча отходит в специальный резервуар.
В нашей «Клинике профилактики» ведут прием лучшие урологи Уфы, которые помогут определить причину возникновения проблемы и предложить оптимальный метод ее решения. В «Клинике профилактики» успешно проводится диагностика и лечение фиброза. Основными методами лечения, применяемыми в «Клинике профилактики», являются медикаментозное лечение, физиотерапевтическое лечение на аппарате Андрогин, оперативное лечение. Также в нашей клинике успешно применяется израильский метод термального лечения простатита и аденомы предстательной железы в Уфе – Термекс Темпро (Tempro/Thermex Turapy).
Классификация внеорганных забрюшинных опухолей
Т1 — опухоли размерами менее 5 см;
Т2 — более 5 см;
N0 — отсутствие метастатического поражения лимфатических узлов;
N1 — наличие метастатического поражения лимфатических узлов;
G1 — высокодифференцированные;
G2 — умеренно дифференцированные;
G3 — низкодифференцированные;
G4 — недифференцированные;
Стадия la — G1-2T1N0M0;
Стадия lb — G1-2T2N0M0;
Стадия II — G3-4T1N0M0;
Стадия III — G3-4T2N0M0;
Стадия IV-любая G, любая T1-2N0-1М0-1.
Недостатком классификации AJCC является то, что локализация опухоли в забрюшинном пространстве не учитывается при стадировании опухоли. Кроме того, первичные опухоли, обозначаемые символом Т2, объединяют опухоли с различным прогнозом.
Неблагоприятными факторами прогноза являются размеры опухоли более 5 см, низкая степень дифференцировки, микроскопически нерадикальное оперативное вмешательство. В последнее время изучается значение пролиферационного индекса Ki-67, мутации р53 и MDM2, являющихся независимыми прогностическими факторами, однако место их в клинической практике не ясно.
Злокачественные процессы в забрюшинном пространстве могут как быть органного происхождения, так и метастатического. Во втором случае речь идёт о неорганных опухолях забрюшинного пространства.
- мезенхимальные (лейомиосаркоме, липосаркома, фибросаркома и др.);
- нейрогенные опухоли (нейробластома);
- герминогенные (тератома);
- опухоли эндокринной системы;
- неопределенного клеточного состава.
Видно, что раковые процессы в забрюшинном пространстве отличаются разнообразием. Поэтому для клиницистов разработана классификация намного более сложная, которая учитывает многие дополнительные критерии, кроме происхождения.
Лечение забрюшинного фиброза (Болезни Ормонда)
Забрюшинный фиброз — образование фиброзной (плотной, грубой рубцовой) ткани в забрюшинной клетчатке из-за хронического воспаления. Также это заболевание называют болезнью Ормонда.
Все клинические проявления, возникающие при забрюшинном фиброзе, связаны со сдавлением органов забрюшинного пространства (особенно почек и мочеточников) рубцовой тканью.
Симптомы забрюшинного фиброза
При забрюшинном фиброзе характерны:
- тянущие боли в пояснице, которые у мужчин могут распространяться в яички;
- боли в области почек;
- затруднения при мочеиспускании;
- повышенное артериальное (кровяное) давление;
- отеки;
- слабость, быстрая утомляемость.
Причины возникновения болезни Ормонда
Причины развития забрюшинного фиброза окончательно не установлены. Спровоцировать процесс могут:
- хронические заболевания половой системы (в том числе, инфекции, передающиеся половым путем),
- хроническое воспаление почек,
- простудные заболевания,
- васкулиты (заболевания сосудов).
Также причиной возникновения фиброза бывают гематомы забрюшинного пространства: как правило, они появляются из-за травм живота и области почек.
Что будет, если не лечить забрюшинный фиброз
Если вовремя не начать лечение, болезнь Ормонда грозит осложнениями:
- анурия (отсутствие поступления мочи в мочевой пузырь) с последующим развитием хронической почечной недостаточности. Она возникает из-за постоянного застоя мочи в лоханочной системе почки и разрушения ее клеток.
- артериальная гипертензия (стойкое повышение артериального давления)
- варикозное расширение вен нижних конечностей. При сильном расширении развиваются трофические язвы, которые очень плохо заживают.
- хроническая кишечная непроходимость, которая проявляется продолжительными запорами, нарушением отхождения газов и вздутием кишечника. При запущенных формах это грозит кишечной интоксикацией.
Симптомы забрюшинного фиброза:
- жалобы больного на тянущие боли в пояснице, общее ухудшение самочувствия, повышение артериального давления, отеки;
- анализ анамнеза жизни больного (перенесенные заболевания, вредные привычки, условия труда и быта, наследственность);
Также для подтверждения забрюшинного фиброза могут применяться следующие методы:
- экскреторная урография. Этот метод исследования позволяет оценить функцию почек. Для этого больному внутривенно вводят контрастное вещество (специальное лекарство, которое четко отображается при рентгенологическом исследовании), и затем с помощью рентгеновской установки наблюдают выделение этого вещества почками;
- УЗИ: позволяет выявить структурные изменения в почках, которые происходят при сдавливании их рубцовой тканью;
- Компьютерная или магнитно-резонансная томография). Эти методы позволяют с помощью рентгеновских или магнитных лучей послойно оценить строение и состояние органов забрюшинного пространства, обнаружить сдавление почек и мочеточников, выявить рубцовую ткань.
Лечение забрюшинного фиброза
Консервативное лечение забрюшинного фиброза применяется только тогда, когда у больного отсутствуют симптомы компрессии мочеточника, кишок и сосудов. Цель его применения — предупреждение прогрессирования процесса. Для консервативного лечения забрюшинного фиброза, как правило, применяются гормональные препараты и нестероидные противовоспалительные средства.
При отсутствии эффекта от консервативного лечения или при наличии у больного симптомов компрессии тубулярных структур, пациенту рекомендуется оперативное лечение.
В запущенных стадиях, когда полностью перекрывается просвет обеих мочеточников и нет возможности провести пластику последних, выполняется операция по наложению нефростомы, суть которой в выведении на переднюю брюшную стенку трубки, по которой моча отходит в специальный резервуар.
Рак брюшины и опухоль передней брюшной стенки: симптомы, лечение, прогноз
Брюшина — это серозная оболочка, покрывающая изнутри брюшную полость и располагающиеся в ней органы. Висцеральным листком называется та часть брюшины, которая окружает отдельные органы, париетальный листок брюшины выстилает всю полость в целом.
Брюшина предотвращает трение органов друг о друга, обеспечивает амортизацию, создает брыжейки, в которых проходят сосуды, питающие органы, формирует два сальника, играющих большую роль при воспалительных процессах в брюшной полости.
Между листками брюшины содержится небольшое количество жидкости.
Передняя брюшная стенка ограничивает брюшную полость спереди, ограничена сверху нижним краем реберной дуги, снизу — лонным сочленением, паховыми складками и гребнем подвздошных костей. В передней брюшной стенке выделяют несколько слоев, наружным является кожа, самым глубоким — брюшина.
Опухолями брюшины называются новообразования, возникшие в тканях брюшины.
Классификация опухолей брюшины
Опухоли брюшины делятся на злокачественные и доброкачественные. Доброкачественные встречаются крайне редко, при больших размерах могут сдавливать органы брюшной полости, вследствие чего в ряде случаев нуждаются в удалении.
Злокачественные опухоли подразделяются на первичные и вторичные. Первичные опухоли брюшины происходят из клеток серозной оболочки и по гистологическому строению являются мезотелиомами.
Вторичные, в свою очередь, подразделяются на опухоли, проросшие в брюшину из располагающихся в брюшной полости органов, и на канцероматоз брюшины (поражение брюшины опухолевыми клетками иных органов, метастазировавшими в нее).
Причины опухолей
Основным специфическим фактором, увеличивающим риск возникновения мезотелиомы, является воздействие на организм асбеста. Контакт с асбестом возможен при выполнении работы, в случаях проживания близ производственных объектов, и т.д.
Симптомы опухолей брюшины
Доброкачественные опухоли брюшины, как правило, протекают бессимптомно, за исключением ситуаций, когда они достигают крупных размеров и сдавливают окружающие органы. Выявляются доброкачественные опухоли зачастую случайно.
Симптомы злокачественных опухолей брюшины включают в себя симптомы, характерные для любых злокачественных опухолей — интоксикацию, анемию, похудение, снижение аппетита, которые обычно проявляются, когда опухоль достигает существенных размеров, и специфические, обусловленные конкретной локализацией.
К последней группе можно отнести болевой синдром, нарушение функции сдавливаемых опухолью органов, появление асцита. При массивных опухолях, сдавливающих кишечник, возможно нарушение проходимости кишечника, вплоть до развития кишечной непроходимости, требующей экстренного хирургического вмешательства.
Хирургическое лечение
Хирургическое лечение, или, как его называют пациенты, полостная операция, выполняется 2 способами — лапаротомически (т. е.
с большим полноценным разрезом) и лапароскопически (с выполнением маленьких разрезов, через которые вводятся инструменты для проведения операции и видеокамера, получая изображение с которой, хирург контролирует свои действия).
Применимость хирургического лечения, а также выбор способа зависят от размера опухоли, ее распространенности, различных сопутствующих обстоятельств. В ряде случаев операция невозможна, иногда возможна, но не целесообразна.
В этих ситуациях выбор падает на иные методы лечения. В случае проведения операции, она может быть дополнена лучевой терапией и (или) химиотерапией. Операция проводится под общим обезболиванием в условиях стационара.
Осложнения
Среди осложнений опухолей брюшины выделяют следующие:
- Метастазирование (в случае первичных опухолей брюшины)
- Состояния, вызванные сдавлением сосудов или близлежащих органов (в частности, кишечная непроходимость).
- Состояния, вызванные влиянием опухоли на организм — анемия, кахексия, интоксикацияОдним из характерных осложнений опухолей брюшины является асцит — накопление избыточного количества жидкости в брюшной полости.
Прогноз выживаемости и профилактика
К сожалению, при вторичном поражении брюшины, канцероматозе, диагноз чаще всего устанавливают, когда заболевание уже вошло в ту стадию, при которой полностью победить болезнь невозможно. Однако, применяемые методы лечения могут существенно продлить жизнь больного и облегчить симптомы.
При первичных опухолях брюшины прогноз зависит от локализации опухоли, типа клеточного строения и размера. При благоприятных обстоятельствах и верном выборе тактики лечения возможно полное удаление с последующей ремиссией.
Профилактикой опухолей брюшины является соблюдение общих правил профилактики онкозаболеваний, а также специфическое внимание к лицам, контактирующим с асбестом. В частности, соблюдение норм на производстве, контроль экологической обстановки в поселениях, относящихся к группе риска, своевременное обследование лиц, контактирующих с асбестом.