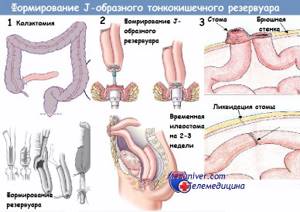
В плане того, что это такое – портальной гипертензией принято называть симптомокомплекс, заключающийся в повышении цифр давления в системе воротной вены. Необходимо констатировать тот факт, что данное проявление не считается самостоятельной нозологией. В любом случае, наличие симптомокомплекса портальной гипертензии является проявлением какой-то серьезной патологии. Как правило, этими заболеваниями являются:
Симптомы портальной гипертензии
- Спленомегалия (увеличение селезенки).
- Варикозное расширение вен (истончение стенки вены с образованием выпячивания):
- пищевода;
- кардиального отдела желудка (области входа в желудок);
- аноректальной зоны (в области выходного отверстия прямой кишки);
- околопупочной области (« голова медузы»).
- Изолированный асцит (наличие свободной жидкости только в брюшной полости). Редко в сочетании с цирротическим гидротораксом (появление свободной жидкости в плевральной полости (узком пространстве между листками плевры – оболочки, выстилающей грудную полость изнутри и покрывающей легкие)).
- Портальная гастропатия, энтеропатия и колопатия, то есть образование эрозий (поверхностных дефектов слизистой оболочки) и язв (глубоких дефектов слизистой оболочки) желудка, тонкого и толстого кишечника.
- Диспептические проявления (расстройства пищеварения):
- снижение аппетита;
- тошнота и рвота;
- вздутие живота;
- боль в околопупочной области;
- урчание в животе.
Внутрипеченочная портальная гипертензия – диагностика, лечение
Внутрипеченочная портальная гипертензия – диагностика, лечение
Типичным для этой формы портальной гипертензии является цирроз печени. К ней относятся синдром Бадда—Киари (внутрипеченочная постсинусоидальная блокада). Заболевание протекает с портальной гипертензией, появляющейся вследствие облитерации или тромбоза печеночных вен. Синдром Бадда—Киари редкое заболевание. Оно наблюдается, кроме как у взрослых, также и у детей, включая и новорожденных.
Внутрипеченочная портальная гипертензия возникает в связи с абсцессами, эхинококком, гематомами, гранулематозом печени, прорастанием опухоли в v. cava inf., заболеваниями крови, благоприятствующими коагуляции (лейкозы, тромбоцитопеническая пурпура, policythaemia vera), при заболеваниях, сопровождающихся дегидратацией, которая приводит к сгущению крови в печеночных венах с низкой скорости тока крови. Имеют значение также врожденные аномалии: дефекты развития сфинктеров печеночных вен, атрезии их отверстий, рудиментарные клапаны или фиброзная мембрана в v. cava inf.
Большинство авторов считают, что синдром Бадда—Киари и веноокклюзионная болезнь являются одним и тем же заболеванием.
Печень при внутрипеченочной портальной гипертензии большая, тёмнокрасного цвета, гладкая. В стадии прогрессирования заболевания имеется типичная цирротическая печень. Гистологически отмечается массивная фиброзная пролиферация внутренней оболочки, которой предшествует отек и в большей или меньшей степени организируюшиеся тромбы.
Синдром протекает в виде трех форм. Острая форма развивается в течение краткого времени (5—10 дней), чему нередко предшествует банальное интеркуррентное заболевание. Наступает быстроразвивающаяся гепатомегалия, со-прождающаяся болями в животе, рвоты, повышением температуры и быстро развивающимся асцитом и отеками нижних конечностей. Печень увеличена, твердая, гладкая, болезненная; селезенка слабо увеличена. При очень быстром развитии клинической картины наступает смерть от коллапса и анурии.
В некоторых случаях после острого начала внутрипеченочной портальной гипертензии по данным раздела патофизиология сайта заболевание переходит в подострую форму, что проявляется в стойком увеличении печени и асците, быстро рецидивирующем после эвакуации жидкости путем парацентеза. Эта форма может закончиться выздоровлением или перейти в хроническую форму с картиной типичного цирроза с портальной гипертензией и асцитом.
Имеются и первично хронические формы, которые протекают длительное время бессимптомно, только с увеличенной печенью, а позднее появляются признаки де-компенсированного цирроза. Дети теряют в массе тела, развивается гипотрофия и на фоне их истощенного тела контрастирует огромный живот, наполненный асцити-ческой жидкостью.
Флокуляционная проба и протеинограмма печени — нормальны. Липиды, холестерол и протромбиновое время печени уменьшены. Щелочная фосфатаза повышена и сильно положительна бромсульфалеиновая проба, что говорит о нарушении функции печени. Гепатосцинтиграфия показывает значительно нарушенную структуру печени. При лапароскопии обнаруживается большая темно-красная и гладкая печень, а при хронических формах — типичная цирротическая печень. Пункционная биопсия при острой форме обнаруживает отек интимы с последующим набуханием, уплотнением и частичной закупоркой малых и средних печеночных вен; отмечается центролобулярная конгестия — синусоиды расширяются, могут разрываться и образовывать лакуны, полные кровью, сочетающаяся с атрофией паренхимы и последующим фиброзом.
Внезапное увеличение печени с упорным, быстро рецидивирующим асцитом и повышение температуры указывают на диагноз, который подкрепляется вышеуказанными данными биохимических исследований и подтверждается лапароскопией и пункционной биопсий печени.
Заключается в лечении основного заболевания. Применяются также симптоматические и защитные средства. Прогноз, как правило, плохой.
Симптоматика, стадии заболевания
Можно ли самому понять, что развивается такая форма гипертензии? Для нее характерны такие диспепсические признаки:
- диарея или запор;
- вздутие живота из-за скопления газов;
- приступы тошноты;
- ощущение переполнения желудка;
- плохой аппетит или его отсутствие;
- болевой синдром, который распространяется на живот и правое подреберье.
Симптомы ПГ
Такая симптоматика характерна для ранней стадии патологии. Всего их выделяют 4. В зависимости от стадии развития болезни добавляются характерные симптомы:
- Начальная или функциональная стадия. Может протекать бессимптомно или иметь невыраженную симптоматику диспепсического характера. При отсутствии лечения трансформируется в более тяжелую форму.
- Умеренная стадия. Ее также называют компенсированной, то есть печень еще способна к восстановлению. К выраженным диспепсическим симптомам добавляется увеличение селезенки и расширение венозных сосудов в пищеводе умеренного характера. Асцит в такой стадии еще не наблюдается.
- Выраженная или декомпенсированная стадия. Для этой стадии характерно усиление всех предыдущих симптомов и добавление кровотечений, отечности и асцита.
- Терминальная стадия. Это последняя фаза ПГ, осложненная кровотечениями, которые возникают внезапно, имеют обильный характер и часто повторяются. При этом быстро развивается постгеморрагическая анемия.
Стадия аномалии влияет на общее самочувствие человека. Сначала он ощущает легкое недомогание, появляется сонливость, могут трястись руки. Дальше его самочувствие все ухудшается — замедляются процессы в организме, появляется заторможенность и постоянная сонливость, нарушается сердечный ритм, кал становиться черного цвета. При отсутствии лечения больной может впасть в кому и даже умереть.
Распространенность и прогноз при портальной гипертензии
Портальная гипертензия, осложненная варикозным расширением вен пищевода, сопряжена с высоким риском гибели больного
Заболеваемость портальной гипертензией неизвестна. Ее основная причина – цирроз печени – находится на 10-12 месте среди других причин летального исхода.
Чем выше класс заболевания по Чайлд-Пью, тем хуже прогноз. Так, у детей с врожденной патологией класса А частота варикозного расширения вен пищевода составила 40%, а при классе С – уже 85%. При компенсированном циррозе эти цифры составляют 30%, при декомпенсированном – 70%.
Скорость варикозного расширения вен составляет около 8% в течение первых 2 лет после развития заболевания и к 6 году уже равна 30%. Риск кровотечения в первый год равен 30%.
Что касается распределения по полу, то 60% больных с портальной гипертензией – мужчины, и основная причина этого – алкогольная болезнь и вирусный гепатит. У женщин на первый план выступают венозно-окклюзионная болезнь и первичный билиарный цирроз. У детей основные причины патологии – тромбоз воротной вены и вторичный билиарный цирроз печени.
Варикозное кровотечение является наиболее распространенным осложнением, связанным с портальной гипертензией. Почти у 90% пациентов с циррозом развивается варикозное расширение вен, и примерно у 30% варикозные узлы кровоточат. Предполагаемая смертность при первом эпизоде варикозного кровотечения составляет 30-50%.
После первого эпизода кровотечения в течение года он повторяется у 60-80% пациентов. Примерно 30% из них смертельны.
Способствуют увеличению смертности и осложнения портальной гипертензии:
- печеночная энцефалопатия;
- аспирационная пневмония;
- почечная недостаточность;
- системные инфекции и сепсис;
- бактериальный перитонит;
- асцит (скопление жидкости в брюшной полости);
- гепаторенальный синдром;
- кардиомиопатия, гипотония, нарушения сердечного ритма.
Классификация цирроза печени по МКБ-— существующих видов патологии
Такое заболевание, как цирроз печени, имеет типологию по МКБ-10 с присвоением определенных кодов.
Болезнь представляет собой разрушение гепатоцитов печени и ее паренхимы. Последняя замещается фиброзной соединительной тканью. По МКБ выделяют 5 видов заболеваний. Выделяют алкогольный, первичный и вторичный билиарный типы патологии.
Остальные причины включены в рубрику неуточненного поражения.
Цирроз печени может проявляться вторично, как проявление туберкулеза, сифилиса, бруцеллеза, болезней эндокринной системы.
Что такое цирроз?
Печень — самая крупная железа в организме. Она отвечает за продуцирование желчи, синтез питательных веществ, коагуляция крови, распределение витаминов.
Поскольку основной функцией печени является фильтрация и выведение токсинов, она подвергается постоянному разрушению.
Природой заложен процесс саморегенирации органа, но при сильном негативном влиянии патогенных факторов, начинается разрушение гепатоцитов.
Цирроз печени — хроническое заболевание, быстро развивающееся, характеризуется деструкцией печеночной паренхимы с дальнейшим ее замещение соединительной тканью. Наиболее часто встречающиеся причины включает алкоголь и гепатит С. Болезнь сопровождается такими патологиями:
- некроз клеток печени;
- изменение в структуре и сосудистой системе железы;
- печеночная недостаточность;
- портальная гипертензия;
- увеличение печени в размере.
К основным причинам болезни относят:
- Инфекции-одна из причин заболевания;
- недостаточное содержание витаминов и питательных веществ в организме;
- алкогольная зависимость;
- действие химических и лекарственных препаратов;
- нарушение работы иммунитета;
- избыточное количество жиров;
- патологии эндокринной системы;
- нарушения кровообращения;
- генетическая расположенность.
Осложнения
Осложнения в послеоперационный период связаны с нарушением функции печени и наличием кровотечений в брюшной полости. Вследствие этого существует высокий риск нарушений иммунной и кроветворной функций организма, развития инфекционных заболеваний.
Истончение вен с последующим возобновлением кровотечений внутри брюшной полости — ещё один «бич» послеоперационного периода. По статистике, в первые 2 года после операции, вероятность повторных кровотечений составляет от 45 до 75%
Список основных осложнений:
- разрушение клеток крови;
- снижение уровня гемоглобина, что приводит к слабости, быстрой утомляемости и плохому снабжению кислородом внутренних органов;
- заражение головного мозга токсинами и продуктами распада;
- анемия;
- снижение иммунитета;
- частые инфекционные заболевания;
- появление грыж;
- почечная недостаточность;
- перитонит.
Кроме этого на фоне основных осложнений у пациента могут возникать и сопутствующие проблемы со здоровьем, которые существенно ухудшают самочувствие.
Важно понимать, что усугубление клинической картины может привести даже к летальному исходу. А профилактика и своевременное обращение к врачу позволит предупредить появление заболеваний, вызывающих развитие портальной гипертензии.
Вакцинация от вирусного гепатита, бережное отношение к своему организму, качественное лечение болезней печени, профилактика варикозного расширения вен – возможности предупредить заболевание и сохранить здоровье.
Одними из самых распространенных осложнений, требующие незамедлительного хирургического вмешательства выступают кровотечения из вен, расположенных в пищеводе, отек мозга, а также асциты и гиперспленизм.
Главной причиной варикозного расширения вен выступают регулярные скачки давления, показатели которого могут достигать 300 мм водного столба. Вторичной причиной варикозного расширения является образование анастомозов вен в пищеводе или вен в желудке.
Когда вены в пищеводе не анастомозируют с желудочными венами, то повышенное давление в полной мере не отражается на их общем состоянии. В результате этого возникшее расширение не оказывает такого влияния на вены, как их связь между собой.
Кровотечения сопровождаются кислотными изменениями желудочного сока, который оказывает негативное влияние на пищеварительную систему и слизистые оболочки. Помимо этого, у большинства пациентов с ПГ нарушается свертываемость крови, что очень опасно при кровотечениях, даже незначительного характера.
Основные осложнения: желудочно-кишечные кровотечения, асцит и печеночная энцефалопатия (печеночная недостаточность, комплекс психических, нервных и мышечных нарушений).
Спленомегалия часто вызывает анемию, низкие показатели лейкоцитов и низкие показатели тромбоцитов.
Общими осложнениями, связанными с портальной гипертензией, являются аспирационная пневмония, сепсис, почечная недостаточность, кардиомиопатия, аритмии и гипотония.
Портальная гипертензия является опасным заболеванием, поскольку может вызвать кровотечение. Во многих случаях эпизоды кровотечения считаются неотложными медицинскими ситуациями, потому что смертность от варикозных кровотечений составляет около 50%. Варикоз пищевода очень распространен у людей с прогрессирующим циррозом, и считается, что у каждого из трех человек с варикозом развивается кровотечение.
Пример смешанной формы
Тромбоз портальной вены, сочетающийся с циррозом печени.
Какие стадии принято выделять в развитии портальной гипертензии?
- Начальная стадия – отмечается возникновение первичных признаков (различные варианты диспепсического и астеновегетативного синдрома).
- Умеренная (компенсированная) – незначительная гепатоспленомегалия, расширение вен пищевода. Симптомы портальной гипертензии определяются уже при объективном исследовании.
- Выраженная (декомпенсированная) – значительная гепатоспленомегалия, асцит (скопление жидкости в брюшной полости).
- Кровотечения из варикозно расширенных вен пищевода, желудка и кишечника, проявления печеночной недостаточности, печеночной энцефалопатии.
Признаки портальной гипертензии
Основные симптомы портальной гипертензии:
- Увеличение или уменьшение печени в размерах. То или иное состояние зависит от первичного заболевания и его стадии. При гепатите, сердечной патологии печень обычно увеличивается, при циррозе – уменьшается. При больших печёночных размерах её капсула растягивается и начинают беспокоить тупые постоянные боли в подреберье справа.
- Увеличение селезёнки – спленомегалия – за счёт застоя крови. Проявляется дискомфортом в левом подреберье. Кроме увеличенных размеров может усиливаться и функция органа (гиперспленизм), что проявляется избыточным уничтожением всех клеточных элементов крови. За счёт этого прогрессирует анемия, страдает иммунитет и снижается свёртываемость крови.
- Желтуха появляется при некоторых болезнях, приводящих к формированию синдрома портальной гипертензии, и вызвана сбоем в процессах обмена билирубина.
- Асцит – появление свободной жидкости в брюшной полости. Он связан печёночной недостаточностью, когда страдает выработка белка в её клетках. Жидкость в сосудистом русле удерживается особыми белками – альбуминами. Если их не хватает, жидкая составляющая крови начинает пропотевать через стенки и собираться в брюшной полости. Кроме того, асцит усиливается из-за роста давления в лимфатических сосудах, которые берут на себя часть нагрузки портальной вены. При асците живот “округляется”, увеличивается в объёме, может появиться болевой синдром или дискомфортные ощущения в животе.
- Кровотечение пищеводных и желудочных вен, имеющих варикозно расширенные участки. Развивается вследствие открытия пищеводно-желудочного анастомоза. Данный вариант кровотечения сопровождается рвотой с ярко-алой кровью или “кофейной гущей” и черным дёгтеобразным стулом. Зачастую остановить такую кровопотерю бывает сложно, тем более что больной может за короткое время потерять большой кровяной объём. В частности, это связано с активным разрушением тромбоцитов в селезёнке и низкой выработкой белков свёртывающей системы печенью.
- Геморроидальные кровотечения при включении в работу прямокишечных коллатералей. Данное осложнение сопровождается болями, жжением при дефекации и наличием алой крови или её сгустков в стуле.
- Усиление венозного рисунка брюшной стенки при раскрытии одноимённого анастомоза, что образно именуют “головой медузы” из-за визуального сходства поверхности живота, испещрённого широкими подкожными венами, с мифическим существом, на голове которого росли змеи.
- Гепатопортальная энцефалопатия – нарушение работы головного мозга под влияние ядовитых веществ, не обезвреженных печенью: аммиака, фенолов, продуктов жизнедеятельности бактерий.
Выделяют 4 степени тяжести энцефалопатии:
- сонливость, апатия, заторможенность, дрожание кистей и пальцев рук, изменение почерка;
- больной контактен, однако не ориентируется в месте и времени, поведение становится неадекватным;
- контакт с пациентом отсутствует, сохраняется реакция на болевые раздражители;
- отсутствует ответная реакция на болевые стимулы.
Степень выраженности всех этих проявлений зависима от стадии патологического процесса и тяжести течения исходного заболевания.
Прогноз
В данном случае мы имеем дело со сложным, постоянно прогрессирующим заболеванием. Эффективность его лечения во многом зависит от стадии болезни. На доклинической стадии, на первом этапе развития патологии, прогноз, как правило, благоприятен. При должном, систематическом лечении болезнь удаётся остановить.
В последующем, на компенсированной и декомпенсированной стадиях, клиника складывается не в пользу больного. Совсем устранить её последствия уже не удастся ни терапевтическими, ни хирургическими методами. Максимум, что можно ожидать в данном случае — это продление жизни на 5-10 лет.
Осложненная стадия, по сути, является приговором. Постоянно нарастающий асцит и накопление жидкости в плевральной полости, кровотечения из варикозно расширенных вен пищевода резко снижают возможности пациента на выздоровление. Даже при интенсивном лечении год-два жизни — это оптимальный результат.
Портальная форма цирроза
Впервые описал это заболевание в 1819 году французский клиницист Лаэннеком. Он происходит примерно в 20-40% случаев и проявляется после 40 лет по большей части у мужчин.
Ранее считалось, что эта форма следствие злоупотребления алкоголем, в итоге получила название алкогольного.
Изначально течение болезни бессимптомное, больной может не подозревать о проблеме и узнает о ней случайно при плановом осмотре или обращении в больницу по поводу прочих проблем.
Со временем возникают признаки: слабость, быстрая утомляемость, чувство тяжести и неловкости, чаще в правом боку под ребрами. В дальнейшем появится метеоризм, вздутие живота.
Некоторые начинают страдать разладом работы половых желез. Проявляются кровотечение из носа, геморроидальных узлов, пищевода.
Кожный покров у больных сильно бледнеет, признаки желтухи проявляются редко. Треть часть больных обладают признаками телеангиэктазии.
При пальпации брюшной полости ощущается увеличенная, плотная, с заостренным краем печень, расширение вен брюшины, увеличенная селезенка.
В моче выявляется повышенное количество уробилина, билирубин крови в норме. Уже на ранних этапах осадочные реакции на Таката-Ара положительные.
Печеночная недостаточность начинает расти по нарастающей с течением болезни. Рентген помогает определить венозное расширение в пищеводе и кардиальном желудочном отделе.
Ректоскопия определяет варикоз геморроидальных узлов. Портальное кровотечение медленное.