Т-клеточные лимфомы наиболее часто диагностируются у пациентов в пожилом возрасте, однако подростки и дети также подвержены данному заболеванию. Причем мужчины страдают им гораздо чаще, нежели женщины.
Лимфома, что это за опухоль, как она развивается?
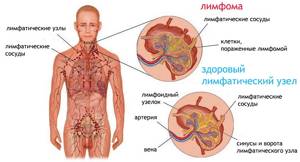
Если давать краткое определение, то лимфома — это рак лимфоузлов. Он относится к группе онкологических заболеваний, поражающих клетки, которые поддерживают работу иммунной системы и образуют в организме лимфатическую систему – сеть сосудов, по ветвям которых циркулирует лимфа.
Лимфома — это группа гематологических заболеваний лимфатической ткани, характеризующихся увеличением лимфатических узлов и поражением различных внутренних органов, в которых происходит бесконтрольное накопление «опухолевых» лимфоцитов. К первым симптомам лимфомы относятся увеличение размеров лимфатических узлов шейных, подмышечных или паховых групп.
Лимфома, что это за болезнь? Когда лимфатические узлы и различные внутренние органы начинают увеличиваться в размере, в них бесконтрольно накапливаются «опухолевые» лимфоциты. Это – белые клетки крови, на которых «держится» иммунная система. Когда лимфоциты скапливаются в узлах и органах, то нарушают их нормальную работу.
Термин «злокачественная лимфома» объединяет две большие группы болезней. Первой группе заболеваний присвоили название – лимфогранулематоз (болезнь Ходжкина), в другую группу вошли неходжкинские лимфомы. Каждое заболевание лимфом в обеих группах относится к определенному виду. Оно существенно отличается своими проявлениями и подходами к лечению.
Большинство населения не знают лимфома — это рак или нет!? Чтобы не столкнуться с ней лично, необходимо узнать об этом заболевании из нашей статьи, и применять меры профилактики. Если есть причины подозревать лимфому из этих двух групп болезней, то раннее распознание симптоматики поможет начать лечение на ранних стадиях.
При возникновении опухолевых образований из лимфоцитов, их созревание проходит несколько стадий. В любой из стадий может развиться лимфома, вот почему болезнь имеет множество форм. Большинство органов имеют лимфоидную ткань, поэтому первичная опухоль может образоваться в любом органе и лимфоузле. Кровь и лимфа перемещает лимфоциты с аномалией по всему организму. Если лечения нет, тогда в результате прогрессирования онкологии больной человек может умереть.
Диагностика и лечение
Диагностику лимфомы кожи можно пройти в Юсуповской больнице. Лимфоме соответствуют изменения в клиническом анализе крови, для исследования состояния внутренних органов назначают УЗИ, КТ или МРТ. Проводится исследования биоптата, взятого из кожи больного, иммуногистохимическое и морфологическое исследование. Может быть назначена пункция костномозговая, спинномозговая пункция для исследования ликвора на наличие злокачественных клеток. Во время диагностики важно не только выявить лимфому, а также определить ее вид. От вида и стадии развития заболевания будет зависеть прогноз выживаемости для пациента. В больнице проводится лечение лимфомы с помощью химиотерапии и других методов. Записаться на консультацию к врачу можно по телефону.
Классификация
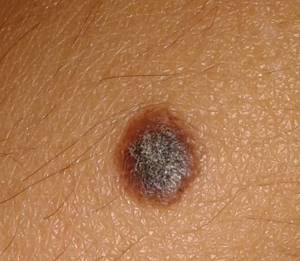
- Т-клеточная лимфома кожи. Подобные лимфомы, как правило, развиваются в результате различных мутаций Т-лимфоцитов, приводящих к неконтролируемому размножению последних и, как следствие, распространению их в слое эпидермиса. Характеризуется данный вид лимфом возникновением полиморфной сыпи (бляшки, опухоли, пятна, волдыри). Причем вначале пациенты жалуются на возникновение шелушащихся либо зудящих пятен, со временем трансформирующихся в бляшки, а впоследствии в очаги опухоли.
- Периферическая Т-клеточная лимфома. В это понятие включены все лимфомы, что имеют Т-клеточное или NK-клеточное происхождение (исключение составляют новообразования из незрелых Т-клеток и Т-лимфобластный лейкоз). Достаточно часто подобные лимфомы протекают с поражением крови, кожи, костного мозга и внутренних органов, а в лимфоузлах наблюдается диффузные инфильтративные изменения.
- Ангиоиммунобластная Т-клеточная лимфома. Проявляется в виде уплотнения лимфоидной ткани (при проведении гистологического исследования лимфоузлов) иммунобластами и плазматическими клетками, с дальнейшим полным преобразованием ее структуры и формированием патологических кровеносных сосудов.
- Т-клеточная лимфобластная лимфома. Новобразование, в основе которого лежат патологические изменения Т-клеток. Т-лимфоциты не созревают, их ядро приобретает неправильную форму, они быстро и бесконтрольно делятся. Встречается такой вид лимфом достаточно редко. При возникновении сходной картины проводят дифференциальную диагностику с острым лейкозом.
- Неходжкинская Т-клеточная лимфома. Представляет собой большую группу новообразований, что состоят из зрелых Т-лимфоцитов и не относятся к лимфогранулематозу (то есть болезни Ходжкина). Принадлежность к данной группе определяется путем гистологического исследования (при лимфогранулематозе в препарате обнаруживаются специфические клеточные элементы Березовского-Штенберга, при неходжкинских лимфомах их нет).
Причины
Каждый вид лимфоза имеет собственную причину развития. Характерно, что в большинстве клинических случаев установить истинного провокатора развития опухоли не удается. Однако медики все же вывели ряд факторов, совокупность которых, либо моно воздействие, может привести к развитию лимфоза. Некоторые типы лимфозов носят инфекционный характер, соответственно, они развиваются при активной жизнедеятельности вирусов или бактерий в организме человека. Поэтому вероятными провокаторами болезни называют:
Вирус Эпштейна-Барр
- Вирус Эпштейна-Барр – способствует прогрессированию экстранодальной лимфомы, Беркитта, Ходжкина;
- Вирус Т-клеточного лейкоза – провоцирует возникновение Т-клеточного лимфоза у пациентов старшей возрастной группы;
- Вирус герпеса человека 8 типа – на его фоне появляется первичная эффузионная лимфома или многоочаговая болезнь Кастлмена;
- Вирус гепатита С – способствует формированию патогенных клеток в селезенки, а также приводит к развитию диффузной В-клеточной лимфомы;
- ВИЧ.
Помимо этого причинами развития лимфоза так могут стать всевозможные вещества канцерогенного и мутагенного типа. С ними человек контактирует, если задействован на вредном производстве, а иногда и в бытовых условиях. Также заболевание может развиться у людей, которые работают в сельскохозяйственной отрасли, ввиду постоянного контакта с пестицидами и гербицидами, или при употреблении овощей, которыми обработаны химикатами. В некоторых случаях лимфоз развивается при беспорядочном и длительном приеме циостатиков, или при воздействии излучения ионов, например, при лечении других опухолей лучевой терапией. Помимо этого выделяют и такие причины:
- длительный прием лекарственных средств, обладающих угнетающим эффектом по отношению к иммунной системе, сюда же относится и процесс пересадки донорских органов;
- наличие заболеваний, которые передаются на генетическом уровне (синдром Клайнфельтера или телеангиоэктазии врожденного типа);
- при аутоиммунных патологиях – синдром Шегрена, красная волчанка, ревматоидный артрит и трофические язвы.
Также стоит отметить пожилых людей, которые относятся в группу риска по развитию лимфоза, ведь это заболевание крайне редко диагностируют в детском или среднем возрасте.
Кожная лимфома
Лимфома кожи вызывается теми же причинами, что и остальные виды. Мутировавшие клетки проникают в ткани и вызывают поражение органа. Течение заболевания, как правило, стремительное, и крайне важно выявить его на ранней стадии. Чаще всего выявляют у мужчин после 50 лет, в другом возрасте тоже встречается, но причин развития заболевания выделяют:
- генетический дефект;
- вирусные заболевания;
- плохую экологию;
- хронические заболевания;
- длительный контакт с химикатами.
Из вирусов основоположниками заболевания могут служить:
- Эпштейна-барра;
- герпес 8 типа;
- ретровирусы;
- цитомегаловирус.
Делится лимфома кожи на два основных вида:
- Т-клеточный;
- В-клеточный.
Первый вид называется агрессивным. Заболевание развивается данной онкологии симптомы могут быть довольно разнообразны. Это различные бляшечные и узелковые высыпания, которые могут проявляться как по отдельности, так и вместе.
В бляшечной форме образования имеют желтый цвет, а размер, как правило, не превышает 10 сантиметров. Может прогрессировать длительно. В острых стадиях бляшки сливаются между собой и образуют огромные очаги форма склонна к более стремительному течению. На коже появляются уплотнения, которые изначально имеют желтый цвет, а затем приобретают малиновый оттенок. Заболевание прогрессивно распространяется и образует метастазы по всему телу.
Бывают случаи, когда хронические кожные заболевания, например, экземы, могут перерождаться в злокачественные опухоли. Причина данного явления симптомами лимфомы кожи считаются:
- Сильный кожный зуд.
- Алопеция (полная или очаговая).
- Шелушение и сухость кожи.
- Деформация ногтей.
Даже самые безобидные высыпания на коже могут свидетельствовать о начале серьезного заболевания, такого, как лимфома. Что это за болезнь, знают единицы. Хотя количество людей с таким диагнозом с каждым годом растет.
Для данного заболевания характерны изменения показателей в составе крови. При аномальных единицах в кровяной формуле назначают дальнейшее обследование:
- Кровь на онкомаркеры и биохимию.
- Рентгенологическое обследование.
- Томографию.
- Биопсию ткани из опухоли, если таковая имеется.
Формы НХЛ
Неходжкинские лимфомы разделяют также по другим параметрам:
- По цитологическому строению:
- мелкоклеточные;
- крупноклеточные.
- По скорости деления раковых клеток:
Индолентные – развиваются медленно, имеют выраженную тенденцию к рецидивам, что в итоге и становится причиной смерти. Большинство пациентов с подобной формой заболевания при любых методах терапии проживают в среднем около 7 лет. Основные разновидности:
- лимфоцитарная мелкоклеточная;
- фолликулярная мелкоклеточная с расщепленными ядрами;
- смешанная фолликулярная;
- диффузная мелкоклеточная с расщепленными ядрами;
- лимфома зоны мантии.
Агрессивные – ситуация значительно хуже, выживаемость обычно прогнозируется в месяцах:
- фолликулярная крупноклеточная;
- смешанная диффузная;
- диффузная В-клеточная крупноклеточная;
- диффузная иммунобластная.
Высокоагрессивные – имеют самый плохой прогноз, обычно заканчиваются быстрым летальным исходом:
- лимфома Беркитта;
- диффузная мелкоклеточная с расщепленными ядрами;
- лимфобластная.
- В зависимости от локализации:
- экстранодальные (развиваются в любом органе);
- нодальные (опухоли формируются в лимфоузлах);
- диффузные (на стенках кровеносных сосудов).
Индолентные лимфомы на любом этапе развития могут мутировать в диффузную b-крупноклеточную с поражением спинного мозга. Такую трансформацию называют еще синдромом Рихтера. Выживаемость в подобном случае – до 12 месяцев.
Прогноз для жизни при неходжкинской лимфоме. Питание при лимфоме
Лимфома — один из видов рака, который поражает лимфатическую систему. Лимфатическая система состоит из лимфатических узлов, которые объединены мелкими сосудами. Специалисты разделяют данный вид рака на лимфомы Ходжкина и неходжкинскую лимфому (другое название Нон ходжкинская). Отличаются они по строению клеток. Неходжкинская лимфома поддается лечению хуже, чем лимфомы Ходжкина, реакция на медикаментозное вмешательство непредсказуема.
Данное наименование группы заболеваний вошло в обиход с 1971 года ученым Бильротом.
Неходжкинская лимфома: что это такое?
Лимфома неходжкинская (НХЛ) – это общее название раковых болезней, которые составляют более 30 разновидностей, где строение клеток в корне отличаются от строения клеток лимфомы Ходжкина. При данном виде заболевания формируются злокачественные клетки в органах с лимфатической тканью (селезенке, тимусе, миндалинах и т.д.) и в самих лимфоузлах.
По статистике, прогноз жизни таков, что всего 25% больных излечиваются от данного недуга.
Но существуют несколько факторов, влияющих на исход заболевания. Этими факторами являются своевременное обращение в лечебное учреждение, правильная диагностика, квалифицированное лечение, возраст и даже пол больного.
Так, согласно исследованиям, неходжкинской лимфомой женщины болеют значительно реже, чем мужчины. Также встречается чаще у пожилых и взрослых, нежели у детей.
Но если болезнь обнаружена у детей (чаще старше 5 лет) или подростков, то НХЛ может спровоцировать новые заболевания в системе органов и часто это приводит к смерти.
Причины НХЛ
За последние годы данный вид рака имеет тенденцию к нарастанию. Особенно часто данное заболевание встречается у людей старше 40 лет и занимает шестое место по смертности среди злокачественных болезней.
При таком раскладе, естественно, учеными делаются попытки изучить истинную причину болезни. Но на сегодняшний день достоверная причина до конца не установлена.
Исходя из наблюдений, изучений историй болезней пациентов, медики выделили некоторые причины возникновения неходжкинской лимфомы.Рассмотрим их:
- Наследственность. Как часто наблюдается во многих раковых заболеваниях, если кто-то в роду перенес рак, то риск болезни у следующего поколения высок. Также обстоит дело с неходжкинской лимфомой. Точных лабораторных исследований, доказывающих это, нет. Но есть статистические наблюдения, подтверждающие данный фактор.
- Пожилой возраст и ожирение. Часто болезнь возникает после 60 лет. Возможно, это связано с различной этиологией, приобретенной в силу возраста больного.
- Экология. Установлено, что в районах, где произошла техногенная катастрофа, люди часто подвергаются онкологическим заболеваниям, в том числе и лимфомам.
- Вирусные инфекции. Было доказано, что ВИЧ, вирус Эпштейна-Барра, тяжелые формы гепатита могут спровоцировать возникновение лимфомы, в силу того, что угнетают иммунитет человека
- Радиация. Если больной перенес рак, лечась лучевой терапией, риск возникновения лимфомы возрастает. Это связано с тем, что при лучевой терапии, здоровые клетки крови деформируются. Это может спровоцировать появление одного из видов лимфомы.
Этот список неокончателен. Ученые также изучают влияние вредных привычек, таких как курение, алкоголь, некоторых медикаментов, различного вида канцерогенов на кроветворение у человека.
Признаки болезни
Клиническая картина при неоджкинской лимфоме весьма яркая. В первую очередь страдает лимфоидная ткань. Данная группа лимфом проявляет себя в трех стадиях:
- Увеличение одного или многих лимфатических узлов. П преимущественно их увеличение наблюдается на шее, подмышках, паху. Нередко на ощупь они становятся болезненными.
- Лимфома поражает внутренние органы, Это явление носит название экстранодальная опухоль. Так, например, возникает лимфома желудка, центральной нервной системы, конъюнктивы и т.д. При этом наблюдается тошнота, рвота, падает зрение, усиливаются головные боли. Если лимфома поражает дыхательные пути, возникает хронический кашель, сопровождающийся болью в грудине.
- Человек резко теряет в весе, вплоть до анерексии, повышается температура до лихорадочного состояния.
Данные симптомы не являются достоверными и требуют дополнительной диагностики.
Лечение лимфомы Ходжкина
Разработаны разные схемы терапии, их выбор осуществляется с учетом типа и степени поражения, длительности течения и тяжести заболевания, наличия сопутствующей патологии.
Предполагается, что лимфома Ходжкина является В-клеточной опухолью, развивающейся на фоне Т-клеточного иммунодефицита, обусловленного гипофункцией тимуса.
Общая схема лечения лимфомы включает в себя два этапа:
- стимуляцию ремиссии с помощью цикловой химиотерапии;
- консолидацию ремиссии посредством радикальной лучевой терапии и поддерживающих циклов лекарственной терапии.
При планировании объема лечения учитываются неблагоприятные факторы, определяющие тяжесть и распространенность опухолевого процесса:
- вовлечение трех и более зон лимфатических коллекторов;
- массивное поражение селезенки и/или средостения;
- наличие изолированного экстранодального поражения;
- увеличение СОЭ более 30 мм/ч при наличии симптомов интоксикации и более 50 мм/ч при их отсутствии.
Применяются разные варианты лучевой терапии – от локального облучения первичных очагов поражения в сниженных дозах до облучения по радикальной программе всех лимфоузлов при IV A стадии. Для предотвращения распространения опухолевых клеток по лимфатической системе проводится облучение смежных с очагами поражения ее регионарных отделов.
Полихимиотерапия заключается в одновременном применении нескольких цитостатиков. Существуют разные схемы комбинированной химиотерапии (протоколы), препараты назначают длительными курсами. Лечение поэтапное, предусматривает проведение двухнедельных циклов с двухнедельными интервалами, после завершения шести циклов назначают поддерживающее лечение.
Предпочтение отдается химиотерапии в сочетании с облучением, это дает максимальный эффект при минимальном количестве осложнений. Сначала проводят вводную полихимиотерапию с облучением только увеличенных лимфоузлов, затем – облучение всех остальных лимфоузлов. После лучевого воздействия проводится поддерживающая химиотерапия по той или иной схеме. Интенсивное лечение в период улучшения уменьшает число поздних осложнений и увеличивает возможности терапии обострений.
Средние показатели заболеваемости лимфомой Ходжкина колеблются в пределах 0,6–3,9% у мужчин и 0,3–2,8% у женщин и составляют в среднем 2,2 случая на каждые 100 000 населения.
Если процесс локален и доступен для хирургического вмешательства, производится удаление селезенки, изолированных лимфоузлов, единичных конгломератов лимфатических узлов с последующим облучением на гамма-терапевтических установках. Спленэктомия также показана при глубокой депрессии кроветворения, препятствующей проведению цитостатического лечения.
В случае прогрессирования заболевания и неэффективности терапии показана пересадка костного мозга.
Лечение лимфоплазмоцитарной лимфомы
Лимфоплазмацитарная лимфома представляет собой необычную разновидность B-клеточной неходжкинской лимфомы. Она получила свое название за то, что под микроскопом ее клетки имеют сходство как с лимфоцитами, так и с плазматическими клетками. Чаще всего она встречается у людей старше 60 лет, растет медленно, но иногда наблюдается быстрый агрессивный рост. У многих пациентов врачи придерживаются тактики активного наблюдения. При появлении признаков быстрого роста назначают химиопрепараты в сочетании с преднизоном и дексаметазоном, таргетные препараты, иммунотерапию. В редких случаях при экстранодальных поражениях прибегают к лучевой терапии.
Патогенез
Развитие заболевания начинается с пролиферации лимфатических клеток, которое происходит в красном костном мозге. Этот процесс может развиваться в связи с различными причинами, которые имеют негативный эффект для нормального состояния репликационной системы генетического аппарата стволовых клеток.
В случае развития опухоли первично вне костного мозга, ее называют лимфомой. При развитии опухоли из лимфатических включений таких органов как мозг, печень, кишечник, к названию болезни добавляется приставка того органа, из ткани которого произошла пролиферация, например «лимфома кишечника».
Анализ крови при лимфоме будет включать снижение всех ростков костного мозга из-за замещения опухолевыми клетками, а также повышение лимфоцитарного звена кроветворения.
Анатомия лимфатической системы, показывающая лимфатические сосуды и лимфатические органы, включая лимфатические узлы, миндалины, тимус, селезенку и костный мозг. Лимфа и лимфоциты проходят через лимфатические сосуды и в лимфатические узлы, где лимфоциты разрушают вредные вещества. Лимфа проникает в кровь через большую вену у сердца.